重度宫腔粘连子宫内膜修复中微血管密度及VEGF的表达及其临床意义
陈玉清 常亚杰 杨欢
·临床研究论著·
重度宫腔粘连子宫内膜修复中微血管密度及VEGF的表达及其临床意义
陈玉清常亚杰杨欢
目的探讨宫腔镜下宫腔粘连切除术(TCRA)前后微血管密度(MVD)及血管内皮生长因子(VEGF)在重度宫腔粘连子宫内膜表达的差异及其临床意义。方法选择60例重度宫腔粘连患者,其中Ⅳ度宫腔粘连37例、Ⅴ度宫腔粘连23例。所有宫腔粘连患者行TCRA后予雌激素为主的人工周期治疗。检测术前、术后3个月60例患者子宫内膜中CD34标记的MVD及VEGF表达水平。结果60例患者的手术过程均顺利,术中无一例发生大量出血、水中毒、子宫穿孔等并发症,术后随访均未见盆腔感染。TCRA术前、术后3个月,60例宫腔粘连患者的子宫内膜组织中均有CD34及VEGF表达。TCRA术后3个月患者子宫内膜的MVD、VEGF评分均高于术前(P均<0.01)。术后3个月,Ⅳ度宫腔粘连、月经中期子宫内膜厚度≥7 mm、粘连无复发患者的子宫内膜MVD、VEGF评分均相应高于Ⅴ度宫腔粘连、子宫内膜<7 mm、粘连复发患者(P均<0.01)。结论宫腔粘连子宫内膜修复过程中MVD、VEGF表达上调,提示微血管的新生可能有利于TCRA术后子宫内膜修复。
宫腔粘连;血管内皮生长因子;微血管密度
宫腔粘连主要是由于子宫内膜基底层受损所致,是不孕症和复发性自然流产的重要原因。随着宫腔镜技术的发展,宫腔镜下宫腔粘连切除术(TCRA)成为宫腔粘连的标准治疗方法[1]。然而,术后宫腔再粘连的预防至今仍是临床治疗中的难点和重点。如何尽快促进子宫内膜创面修复,预防宫腔再粘连形成,是值得研究的课题。为此,我们观察TCRA前后以CD34标记的微血管密度(MVD)及血管内皮生长因子(VEGF)在子宫内膜表达的差异,并探讨其临床意义,现报告如下。
材料与方法
一、研究对象
收集2014年6月至2015年6月在我院经宫腔镜检查确诊为重度宫腔粘连患者,并排除以下情况:①既往性激素水平异常,或合并其他引起闭经、月经量减少、不孕症等内分泌因素;②存在其他引起异常阴道流血的病理情况;③合并有心血管疾病、糖尿病、肝病、血栓性疾病等雌、孕激素禁忌证者。共60例重度宫腔粘连患者纳入研究,其年龄21~38岁、中位年龄29岁,清宫1~6次、中位数2次。本研究获得中山大学附属第一医院伦理委员会的批准,所有参与者均签署知情同意书。
二、宫腔粘连诊断标准:
采用欧洲妇科内镜协会(ESGE)宫腔粘连分类标准,将宫腔镜下所见的粘连分为Ⅰ~Ⅴ度[2]。
三、方法
1. 治疗
所有患者均于卵泡早期行TCRA,对闭经患者结合B超、性激素水平、是否有经前期的乳房胀痛及经期下腹胀综合判断手术择期。术后患者均口服雌二醇9 mg/d,共21 d,后10 d加服安宫黄体酮10 mg/d,连续使用3个周期。术后第7日取出宫腔球囊。术后3个月复查宫腔镜,了解宫腔恢复情况。
2. 标本采集
分别于手术前和术后3个月于宫腔镜下定位取得子宫内膜组织,大小约1~1.5 cm2,经10%甲醛固定和石蜡常规包埋,待免疫组织化学染色检查(免疫组化)。
3. 检测方法
子宫内膜组织石蜡标本切片,行苏木素-伊红染色,光镜观察筛选。采用美国R&D公司鼠抗人CD34单克隆抗体浓缩液 (1∶100稀释)及兔抗人VEGF单克隆抗体浓缩液(SP28)(1∶100稀释), 进行链霉菌抗生物素蛋白-过氧化物酶连结(SP)法染色分别对组织内MVD及VEGF染色定位。
4. 免疫组化结果判定
CD34以血管内皮细胞胞膜和胞浆中出现棕黄色颗粒为阳性,MVD计数依据文献[3]的计算方法:在低倍镜下(100倍)寻找富含血管的“热点区”,于高倍镜下(400倍)计数其内的血管数目。VEGF采用免疫组化半定量法评分,根据阳性细胞所占比例及相应染色强度评分判断每片的染色强度,分为0(阴性)~4级(最大染色强度);为便于分析,转换为百分比表示,即0~4级依次分别为 0%、25%、50%、75%、100%。免疫组化评分:Hscor=∑pi (i+1),i为着色强弱,p为同一染色强度细胞所占计数细胞百分比[4]。由2位病理科医师双盲读片,取各视野平均值。
四、统计学处理

结 果
一、手术情况
60例患者的手术过程均顺利,手术时间(20.2±5.3)min,术中出血量(17.6±3.1)ml,住院时间(3.4±1.7)d。术中无一例发生大量出血、水中毒、子宫穿孔等并发症,术后随访均未见盆腔感染。
二、MVD与VEGF的染色情况
1. MVD的染色结果
TCRA前、术后3个月,60例宫腔粘连患者的子宫内膜组织中均有CD34的棕色显色,主要定位于血管内皮细胞表面,见图1。
2. VEGF的染色结果
TCRA前、术后3个月,60例宫腔粘连患者的子宫内膜组织中均有VEGF的棕黄色显色,主要定位于子宫内膜腺上皮胞浆,间质的表达较弱,见图2。
三、宫腔粘连患者术后MVD、VEGF评分及其与预后的关系
1. MVD评分及其与预后的关系
60例宫腔粘连患者在TCRA术后3个月的子宫MVD评分为(25.47±1.62)分,高于术前的(37.02±1.64)分,t=38.786、P<0.001。术后3个月,Ⅳ度宫腔粘连、月经中期子宫内膜厚度≥7 mm、粘连无复发患者的子宫内膜MVD评分相应高于Ⅴ度宫腔粘连、子宫内膜<7 mm、粘连复发患者(P均<0.01),见表1。

图1 TCRA术前及术后3个月子宫内膜中CD34的免疫组化结果(SP染色,×100)
A:术前; B:术后3个月;箭头:CD43阳性显色
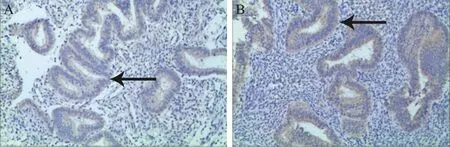
图2 TCRA术前及术后3个月子宫内膜中VEGF的免疫组化结果(SP染色,×100)
A:术前; B:术后3个月;箭头:VEGF阳性显色
2. VEGF评分及其与预后的关系
60例宫腔粘连患者在TCRA术后3个月的子宫MVD评分为(3.38±0.56)分,高于术前的(5.24±0.49)分,t=19.259、P<0.001。术后3个月,Ⅳ度宫腔粘连、月经中期子宫内膜厚度≥7 mm、粘连无复发患者的子宫内膜VEGF评分相应高于Ⅴ度宫腔粘连、子宫内膜<7 mm、粘连复发患者(P均<0.01),见表1。

表1 60例宫腔粘连患者在术后3个月的子宫内膜MVD和VEGF表达比较±s)
讨 论
宫腔粘连被认为是由于子宫内膜基底层破坏发展而来的,可引起女性月经少、闭经和不育[5]。重度宫腔粘连患者的子宫内膜基底层破坏较严重,子宫内膜及腺体的再生能力低下且子宫内膜的容受性差。近年来,宫腔镜成为诊断和治疗宫腔粘连的标准方法,宫腔粘连治疗目的是恢复宫腔形态和容积、防止粘连复发、促进子宫内膜修复、恢复正常生殖功能,而术后再粘连的预防至今仍是临床治疗中的难题。目前多采用术后放置宫腔球囊和应用大剂量雌激素,预防术后新的粘连形成,并促进子宫内膜的生长[6-7]。但目前宫腔粘连的临床治疗预后并不理想,宫腔粘连行TCRA术后再粘连现象屡见不鲜。资料显示,宫腔粘连治疗后的复发率高达28.7%,其治疗仍然为临床的棘手问题[8]。
正常月经周期中,子宫内膜功能层可见周期性的螺旋动脉生长过程,增殖期间质中螺旋小动脉逐渐发育、管壁增厚、管腔增大;于分泌期螺旋动脉继续增生并卷曲,血管网重塑成熟并改变了血管阻力,为胚胎着床做准备[9]。国外文献报道,增生期螺旋动脉和上皮下毛细血管的生长发生在整个功能层[10]。Demir等[11]在猕猴动物模型中观察到:在孕激素撤退后单独使用雌激素促进子宫内膜血管增生的作用在增殖中期最为明显,而不给予雌激素和孕激素后,便不再出现血管内皮细胞增生的高峰。子宫内膜受到破坏是宫腔粘连发病的主要原因,子宫内膜损伤后的修复和重建除雌激素的刺激外,同样需要新血管生成的支持。本研究着眼于探讨术后子宫内膜修复过程中子宫内膜血管生长情况,探讨子宫内膜局部血液循环的重建在宫腔粘连患者子宫创面修复意义。
MVD是测量毛细血管生成数量的定量指标,是衡量微血管形成的客观指标,多用于评价组织中血管的生长情况。国外有研究对切除卵巢的老鼠给予雌二醇(100 ng) ,24 h后子宫内膜血管内皮细胞明显增殖,血管密度与间质细胞密度比值增加[12]。同时B超监测术后子宫内膜显示内膜厚度是增加的。提示雌激素上调MVD,并且促进子宫内膜修复。另有研究提出,子宫内膜厚度至少要为7 mm才有利于胚胎种植[13]。因此,本研究选择内膜7 mm为临界值。本研究显示,TCRA后予雌、孕激素人工周期3个月,子宫内膜中CD34表达上调,而且在子宫内膜厚度≥7 mm及宫腔粘连无复发者的子宫内膜中,CD34表达均明显上调,即MVD升高。提示新生血管的形成及局部微循环的改善可能是促进子宫内膜修复的一个重要因素。
VEGF是重要的促血管生长因子,具有促进血管内皮细胞分裂和血管通透性的作用。多项研究表明,VEGF及其受体在人体子宫内膜均有表达,且呈周期性变化,受雌、孕激素水平的调节[14]。有研究发现,子宫内膜较薄患者子宫内膜中的VEGF表达下调[15]。在人类子宫内膜的体外培养试验中,雌激素明显刺激VEGF表达[9]。本研究显示,VEGF在宫腔粘连子宫内膜中,主要定位于腺上皮胞浆,间质的表达较弱。TCRA后予雌、孕激素人工周期3个月,子宫内膜中VEGF表达上调。进一步分析,在子宫内膜厚度≥7 mm及宫腔粘连无复发者的子宫内膜中,VEGF表达上调较子宫内膜厚度<7 mm及宫腔粘连复发者明显。这从另一角度说明VEGF表达上调,可能是通过促进子宫内膜毛细血管生长,促进子宫内膜修复。
综上所述,宫腔粘连治疗后子宫内膜修复过程中MVD及VEGF表达上调,促进了子宫内膜毛细血管生长,改善了子宫内膜局部缺氧状况,从而有利于新鲜创面的子宫内膜和受损的子宫内膜再生,使粘连切开部位子宫内膜再次正常上皮化,从而防止术后再次粘连形成,达到较好的临床疗效。既然局部血管新生参与了宫腔粘连子宫内膜的修复,那么可否在口服雌激素情况下同时服用改善局部血供、促进血管新生及局部循环恢复的药物协助术后子宫内膜的修复?可否通过其他促进血管新生的新技术来治疗、预防宫腔粘连形成呢?这有待我们进一步的研究和探索。
[1]Deans R, Abbott J. Review of intrauterine adhesions.J Minim Invasive Gynecol,2010,17(5):555-569.
[2]Berman JM.Intrauterine adhesions.Semin Reprod Med,2008,26(4):349-355.
[3]Bing Z, Jian-ru Y, Yao-quan J, Shi-feng C. Evaluation of angiogenesis in non-small cell lung carcinoma by CD34 immunohistochemistry.Cell Biochem Biophys,2014,70(1):327-331.
[4]卢广明,苏永权,梁宝坚, 戴奇山,韩兆冬,江福能. 前列腺癌中过氧化物酶Ⅲ的表达和意义. 新医学,2012,43(7):495-497.
[5]Hooker AB, Lemmers M, Thurkow AL, Heymans MW, Opmeer BC, Brölmann HA, Mol BW, Huirne JA.Systematic review and meta-analysis of intrauterine adhesions after miscarriage: prevalence, risk factorsand long-term reproductive outcome.Hum Reprod Update,2014,20(2):262-278.
[6]Lin XN, Zhou F, Wei ML, Yang Y, Li Y, Li TC, Zhang SY.Randomized, controlled trial comparing the efficacy of intrauterine balloon and intrauterine contraceptivedevice in the prevention of adhesion reformation after hysteroscopic adhesiolysis.Fertil Steril,2015,104(1):235-240.
[7]常亚杰,张祖威,陈玉清.中重度宫腔粘连电切术后辅以人工周期治疗临床疗效观察. 中山大学学报(医学科学版),2013,34(1):104-108.
[8]Hanstede MM, van der Meij E, Goedemans L, Emanuel MH.Results of centralized Asherman surgery, 2003-2013.Fertil Steril,2015,104(6):1561-1568.
[9]Okada H, Okamoto R, Tsuzuki T, Tsuji S, Yasuda K, Kanzaki H.Progestins inhibit estradiol-induced vascular endothelial growth factor and stromal cell-derived factor 1 inhuman endometrial stromal cells.Fertil Steril,2011,96(3):786-791.
[10]Nayak NR, Brenner RM.Vascular proliferation and vascular endothelial growth factor expression in the rhesus macaqueendometrium.J Clin Endocrinol Metab,2002,87(4):1845-1855.
[11]Demir R, Yaba A, Huppertz B. Vasculogenesis and angiogenesis in the endometrium during menstrual cycle and implantation.Acta Histochem,2010,112(3):203-214.
[12]Cook KM, Figg WD. Angiogenesis inhibitors: current strategies and future prospects.CA Cancer J Clin,2010,60(4):222-243.
[13]Deane JA, Gualano RC, Gargett CE.Regenerating endometrium from stem/progenitor cells: is it abnormal in endometriosis, Asherman’ssyndrome and infertility? Curr Opin Obstet Gynecol,2013,25(3):193-200.
[14]Chen X, Liu J, He B, Li Y, Liu S, Wu B, Wang S, Zhang S, Xu X, Wang J.Vascular endothelial growth factor (VEGF) regulation by hypoxia inducible factor-1 alpha (HIF1A) startsand peaks during endometrial breakdown, not repair, in a mouse menstrual-like model.Hum Reprod,2015,30(9):2160-2170.
[15]Le AW, Shan L, Wang ZH, Dai XY, Xiao TH, Zuo R.Effects of icariin on the expression of ER, VEGF, and KDR in the endometrial cells of thin endometrium.Genet Mol Res,2015,14(3):11250-11258.
(本文编辑:林燕薇)
Clinical significance of VEGF expression and microvessel density in severe intrauterine adhesion patients before and after transcervical resection of adhesion
ChenYuqing,ChangYajie,YangHuan.
DepartmentofGynecologyandObstetrics,theFirstAffiliatedHospitalofSunYat-senUniversity,Guangzhou510080,China
,ChenYuqing,E-mail:fangchenyq@163.com
ObjectiveTo explore the clinical significance of microvessel density (MVD) and vascular endothelial growth factor (VEGF) expression in endometrium with severe intrauterine adhesion before and after transcervical resection of adhesion (TCRA). MethodsSixty patients diagnosed with severe intrauterine adhesion including 37 cases of grade Ⅳ intrauterine adhesion and 23 of grade V intrauterine adhesion were recruited in this study. All patients underwent TCRA and subsequently received estrogen artificial cycle therapy. The expression levels of CD34-marked MVD and VEGF were quantitatively measured before and 3 months after TCRA. ResultsAll 60 patients underwent TCRA successfully. Intraoperatively, no patient developed massive hemorrhage, water poisoning, uterine perforation or alternative complications. No pelvic inflammation was observed during follow-up. Both CD34 and VEGF were expressed in the endometrium of intrauterine adhesion patients before and 3 months after TCRA. At postoperative 3 months, the MVD and VEGF scores were significantly higher compared with preoperative scores (bothP<0.01). The MVD and VEGF scores in patients with grade Ⅳ intrauterine adhesion, endometrial thickness≥7 mm at the middle of the menstrual cycle and no recurrence of intrauterine adhesion were significantly higher than those in their counterparts with grade V intrauterine adhesion, endometrial thickness<7 mm and no recurrent intrauterine adhesion (bothP<0.01). ConclusionThe expression levels of MVD and VEGF in endometrium are up-regulated after TCRA, prompting that angiogenesis probably contributes to the repair of endometrium.
Intrauterine adhesion; Vascular endothelial growth factor; Microvessel density

10.3969/j.issn.0253-9802.2016.10.005
广东省科技计划项目(2013B021800237);广东省自然科学基金(2016A030313187);广州市科技计划项目(201300000169)
510080 广州,中山大学附属第一医院妇产科(陈玉清,杨欢);510600 广州,中山大学附属第六医院妇产科(常亚杰)
,陈玉清, E-mail:fangchenyq@163.com
2016-08-08)

