糖尿病性脂肪肝与酒精性脂肪肝临床特点分析
丁文宇
糖尿病性脂肪肝与酒精性脂肪肝临床特点分析
丁文宇
目的观察糖尿病性脂肪肝与酒精性脂肪肝的临床特点。方法收集我院2010年1月到2015年1月收治的酒精性脂肪肝患者40例,糖尿病性脂肪肝患者(非酒精)62例,通过问卷调查和全自动生化分析检查患者基本临床资料和生化指标。结果酒精性脂肪肝中男性比例为67.50%,高于糖尿病性脂肪肝为56.45%,但差异无统计学意义(P>0.05)。年龄、病程、BMI等在两组间差异无统计学意义(P均>0.05)。糖尿病性脂肪肝同时发生高血压、高血糖、高尿酸血症、肥胖症等比例高于酒精性脂肪肝,冠心病、胆石症低于酒精性脂肪肝,差异均具有统计学意义(P均<0.05)。糖尿病性脂肪肝中GGT、TG、TC、LDL-C、UA、ApoA、AST、ALT等肝功能指标高于相应酒精性脂肪肝,Alb、TBil等低于相应酒精性脂肪肝,差异具有统计学意义(P均<0.05),HDL-C在两组间差异无统计学意义(P>0.05)。结论糖尿病性脂肪肝同时伴有高血压、高血脂、高血糖患者较多,并且肝功能损害较酒精性脂肪肝大。
糖尿病性脂肪肝;酒精性脂肪肝;临床特点
脂肪肝是临床上常见肝脏疾病,仅次于病毒性肝炎,主要由于各种原因导致肝细胞脂肪堆积而引起,常见原因为长期嗜酒、糖尿病、肥胖等,长期嗜酒者肝穿刺活检75%~95%有脂肪浸润,流行病学研究发现每天饮酒超过80~160 g则酒精性脂肪肝的发生率增长5~25倍[1-2]。糖尿病患者中约50%可发生脂肪肝,其中以成年患者为多,成年后患糖尿患者中50%~80%是肥胖者,其血浆胰岛素水平与血浆脂肪酸增高,脂肪肝变性既与肥胖程度有关,又与进食脂肪或糖过多有关[3]。本研究通过收集我院2010年1月到2015年1月收治的脂肪肝患者,分析糖尿病性脂肪肝和酒精性脂肪肝临床特点,现报道如下。
资料和方法
一、一般资料
收集我院2010年1月到2015年1月收治的酒精性脂肪肝患者40例,男25例,女15例,年龄35~75岁,平均(55.25±6.79)岁,体质指数(BMI)24~28 kg/m2,平均(26.23±2.37) kg/m2。糖尿病性脂肪肝患者(非酒精)62例,男35例,女27例,年龄28~75岁,平均(51.26±7.88)岁,BMI在23~29 kg/m2,平均(27.21±7.28) kg/m2。纳入标准:①患者经过肝活检组织学改变符合脂肪肝病理学诊断标准,并且经过影像学检查符合弥漫性脂肪肝的影像学诊断标准。②具有乏力、消化不良、肝区隐痛、肝脾肿大等非特异性症状及体征。③患者合并有超重/内脏性肥胖、空腹血糖增高、血脂紊乱、高血压等代谢综合征。④符合家庭伦理道德,签署了知情同意书等。排除标准:①患有严重肝、肾、心等器官功能衰竭者,病毒性肝炎患者。②患有意识或者精神障碍性疾病,不能配合调查和检查者。③对试验的调查研究不依从、不配合、容易产生失访以及拒绝参加试验者。
二、研究方法
(一)临床资料调查采用问卷调查方法收集患者资料包括年龄、性别、BMI、病程、肥胖、2型糖尿病、高血压、冠心病、高尿酸血症、胆石症等。
(二)生化指标检测患者禁食8 h,抽取静脉血5 mL,3000 r/min,离心5 min,采用贝克曼库尔特AU5800全自动生化分析仪分析,测定空腹血糖(FPG)、谷氨酰转肽酶 (GGT)、甘油三脂 (TG)、胆固醇 (TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、 尿酸(UA)、载脂蛋白(ApoA)、天门冬氨酸氨基转移酶(AST)、丙氨酸氨基转移酶(ALT)、AST/ALT、白蛋白(Alb)、总胆红素(TBil)等生化指标。
三、统计学方法
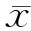
结 果
一、两组患者临床特点比较
酒精性脂肪肝中男性占67.50%,高于糖尿病性脂肪肝的56.45%,但差异无统计学意义(P>0.05),年龄、病程、BMI等在两组间差异无统计学意义(P均>0.05);糖尿病性脂肪肝同时发生高血压、高血糖、高尿酸血症、肥胖症等比例高于酒精性脂肪肝相应比例,冠心病、胆石症低于酒精性脂肪肝相应比例,差异均具有统计学意义(P均<0.05),见表1。
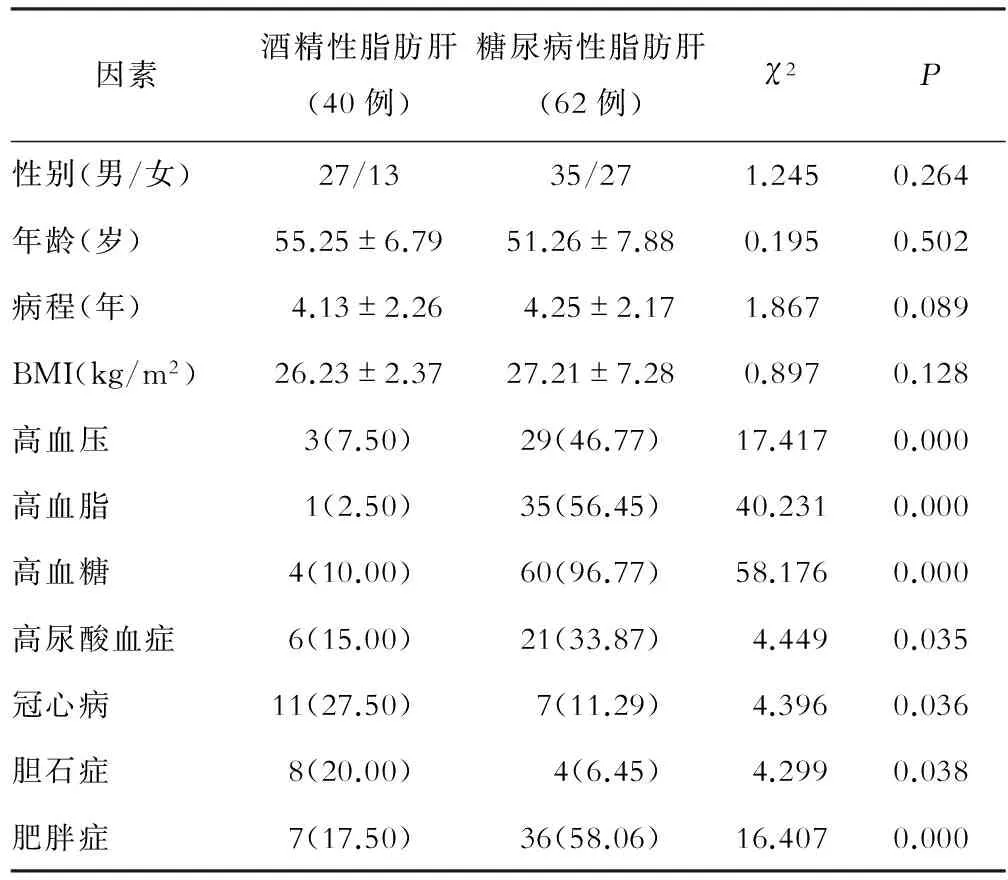
表1 两组患者临床特点比较[n(%)]
二、两组生化指标比较
糖尿病性脂肪肝中GGT、TG、TC、LDL-C、UA、ApoA、AST、ALT等指标高于相应酒精性脂肪肝,Alb、TBil等低于相应酒精性脂肪肝,差异具有统计学意义(P<0.05),HDL-C在两组间差异无统计学意义(P>0.05),见表2。

表2 两组生化指标比较(±s)
讨 论
脂肪肝是仅次于病毒性肝炎第二大发病率较高的疾病,随着社会发展,人们生活质量和饮食模式改善,人群中高血压、高血脂以及肥胖症患者越来越多,随之导致脂肪肝发病率呈现明显上升趋势[4],并且发病年龄由原来中老年群体逐渐涉及青年,严重危害人们生活质量和生命安全。酒精性脂肪肝是脂肪肝中常见一种类型,多见于男性,主要由于长期饮酒,一般超过5年[5-6]。临床症状为非特异性,可无症状,或有右上腹胀痛、食欲不振、乏力、体重减轻等,临床表现与肝脏脂肪浸润的程度成正比,在肝内过多的脂肪被移除后症状可消失。临床上以肝肿大为最常见体征,其次为肝区痛及压痛[7]。少数患者可有轻度黄疸,实验室检查提示与胆道系统阻塞有关。重症患者可以有腹水和下肢水肿,偶见脾肿大。部分患者可以伴有维生素缺乏表现,如周围神经炎、舌炎、口角炎、皮肤瘀斑等[8]。
糖尿病患者[9-10]体内由于胰岛素分泌不足或相对缺乏容易引发肝脏的脂代谢紊乱。另外,糖尿病患者肝脏对糖的利用减少,释放增加,也是引发脂肪肝的原因。肝脏在脂类代谢中起着十分重要的作用,通过合成脂蛋白转运脂类物质。肝脏也是脂肪酸氧化和酮体形成的主要场所。当肝脏内脂蛋白合成不足或合成障碍时,肝细胞内的脂肪便不能被及时运出肝脏,造成脂肪在肝细胞内大量堆积。肝脏脂蛋白合成不足或合成障碍的根本原因是肝功能的损害或降低以及脂蛋白合成的重要原料-卵磷脂、必需氨基酸等供应不足。补充这些物质有利于脂蛋白的合成、肝细胞内脂肪的运出。
本研究通过选取酒精性脂肪肝患者40例,糖尿病脂肪肝患者(非酒精)62例,通过问卷调查和全自动生化分析检查患者基本临床资料和生化指标,对比分析糖尿病性脂肪肝与酒精性脂肪肝临床特点,结果显示酒精性脂肪肝中男性占67.50%,高于糖尿病性脂肪肝的56.45%,但差异无统计学意义(P>0.05),年龄、病程、BMI等在两组间差异无统计学意义(P均>0.05);糖尿病性脂肪肝同时发生高血压、高血糖、高尿酸血症、肥胖症等比例高于酒精性脂肪肝相应比例,冠心病、胆石症低于酒精性脂肪肝相应比例,差异均具有统计学意义(P均<0.05)。糖尿病性脂肪肝中GGT、TG、TC、LDL-C、UA、ApoA、AST、ALT等肝功能指标高于相应酒精性脂肪肝,Alb、TBil等低于相应酒精性脂肪肝,差异具有统计学意义(P均<0.05),HDL-C在两组间差异无统计学意义(P>0.05),本研究主要优点就是观察数据表明两种脂肪肝在血糖、血脂、血压、肝脏功能损害程度方面具有明显差距,可以为临床疾病诊断以及判断病情变化提供参考依据,缺点在于本研究对于饮酒混杂因素较难控制,因为糖尿病性脂肪肝患者可能同样饮酒,酒精性脂肪肝患者可能同样会患有糖尿病,所以对于此方面研究还需要更深层次探讨。
综上所述,糖尿病性脂肪肝同时患有高血压、高血脂、高血糖患者较多,并且肝功能损害较酒精性脂肪肝大,临床可以根据此研究结果判断疾病类型和疗效。
[1]宁冬梅,王莉,何民.2型糖尿病合并非酒精性脂肪肝患者同型半胱氨酸及血脂特点分析.中国实验诊断学,2011,15:1932-1933.
[2]胡良凯,孟健,张建民,等.2型糖尿病合并非酒精性脂肪肝患者颈动脉粥样硬化临床分析.中华实用诊断与治疗杂志,2011,25:436-438.
[3]李勇杰,苏宏业,李圣琦.2型糖尿病患者非酒精性脂肪肝检出率及临床特点.广西医学,2012,34:86-88.
[4]张玮,宋淑宁.2型糖尿病伴非酒精性脂肪肝临床特点分析.中国误诊学杂志,2010,10:1330-1331.
[5]杨春伟,刘星,刘秀荣,等.糖尿病非肥胖人群腰围与新发非酒精性脂肪肝的关系.天津医药,2015,43:74-77.
[6]朱华荣,郭彦.脂肪肝500例与运动量和饮食的关系调查分析.陕西医学杂志,2014,43:1256-1257.
[7]李瑾,崔丽安,赵晓.从非酒精性脂肪肝生活方式调查探讨中医治未病理论的意义.四川中医,2014,32:165-167.
[8]刘霞,何永红,刘海林.阿托伐他汀钙治疗肥胖性脂肪肝的临床疗效.中国慢性病预防与控制,2014,22:600-601.
[9]孙晓琦,方南元,薛博瑜.GGT与非酒精性脂肪肝及相关疾病的研究进展.世界华人消化杂志,2014,22: 4745-4749.
[10]马红,郭春花,杨香玖.非酒精性脂肪性肝病患者肝脏脂联素的表达与病理改变的关系.中国老年学杂志,2014,34:4480-4482.
(本文编辑:易玲)
250062济南山东省内分泌与代谢病研究所
2016-02-18)