2014—2015年烧伤科细菌耐药情况及临床对策分析
杨 磊 张 刚 卢秋成 蒋章佳 焦献功 刘友红 涂赤辉 周 阳 李 锋 欧阳显文 周杰民 罗 瞳 卢显冬 李 红 陈红建 夏 珍
(湖南省浏阳市人民医院烧伤整形外科,湖南 浏阳 410300)
2014—2015年烧伤科细菌耐药情况及临床对策分析
杨磊张刚卢秋成蒋章佳焦献功刘友红涂赤辉周阳李锋欧阳显文周杰民罗瞳卢显冬李红陈红建夏珍
(湖南省浏阳市人民医院烧伤整形外科,湖南浏阳410300)
目的:分析2014-2015年湖南省浏阳市人民医院烧伤科细菌流行变迁及耐药的相关因素,从而指导临床合理用药。方法: 对2014年1月—2015年12月于湖南省浏阳市人民医院住院治疗的烧伤患者创面培养病原菌(943株)以及药敏试验结果进行分析比较。结果: 2014年铜绿假单胞菌为绝对优势菌,2015年优势菌群不明显,但鲍曼不动杆菌所占构成比增加。鲍曼不动杆菌对碳青酶烯类耐药率并没有随着药物用量下降而下降;铜绿假单胞菌随着碳青酶烯类抗生素使用量的下降,耐药率在下降;头孢哌酮/舒巴坦、碳青酶烯类抗生素对阴沟肠杆菌依然敏感,头孢类、半合成青霉素、喹诺酮耐药率在上升;头孢哌酮/舒巴坦、碳青酶烯类抗生素对肺炎克雷伯菌依然敏感,头孢类变化不大,喹诺酮耐药率在下降;头孢哌酮/舒巴坦、碳青酶烯类抗生素对大肠埃希菌依然敏感。结论:2014年耐药菌以铜绿假单胞菌、金黄色葡萄球菌、鲍曼不动杆菌、肺炎克雷伯菌布为主,2015年耐药菌以鲍曼不动杆菌、肺炎克雷伯杆菌,金黄色葡萄球菌等菌分布为主。鲍曼不动杆菌、阴沟肠杆菌、肺炎克雷伯菌对阿米卡星耐药率有差异,铜绿假单胞菌对大部分抗生素耐药率有差异,大肠埃希菌对大部分抗生素耐药无明显差异。2015年较2014年治愈好转率高。
烧伤科细菌感染耐药性药敏试验
烧伤后住院时间长、创面面积大、黏膜屏障破坏、机体免疫力下降、治疗过程中各种侵入性操作等均导致烧伤患者对病原菌易感性增加,因而烧伤患者感染发生率远高于其他患者。同时随着抗菌药物的广泛、长期使用,抗菌药物种类的增多,也促使细菌耐药情况加重[1-2]。感染是烧伤患者死亡的主要原因,合理使用抗菌药物极为重要。如何有效使用抗菌药物主要取决于医疗单位常见感染致病菌的流行病学和耐药变化的调查[3]。近年来,不论是革兰阴性(G-)杆菌还是革兰阳性(G+)球菌,常用抗生素的耐药菌株都在逐年增加,已成为烧伤临床工作中面临的严峻问题[4]。鉴于不同阶段优势菌株的交替变更,了解烧伤病区细菌流行变迁及耐药的相关因素,对合理使用抗菌药物具有十分重要的临床意义[5]。笔者分析了我科细菌流行变迁及耐药的相关因素,旨在指导临床合理用药,有效控制感染,提高治愈率,现报告如下。
1 材料与方法
1.1细菌选择2014年1月—2015年12月于我科住院治疗的1 364例烧伤患者,由以上患者血液、创面分泌物、痰液、痂下组织等分离培养病原菌,同时剔除掉同一患者相同标本的重复阳性培养结果,如果同一个患者送检了多种标本而得到多个阳性结果,不在统计范围内。共分离培养病原菌943株,其中2014年429株(G+300株、G-129株),2015年514株(G+390株、G-124株),按统一方案进行细菌培养及对抗菌药物的敏感性试验。
1.2培养基药敏试验用Mueiier-Hinton 琼脂,链球菌用含5%脱纤维羊血MH琼脂。以上试剂均为法国梅里埃公司产品。
1.3药敏试验采集血标本后放入培养基中送检。使用美国BD公司凤凰100全自动型微生物鉴定药敏分析系统,药敏采用MIC法,质控菌株为铜绿假单胞菌(ATCC9027)、肺炎克雷伯菌(ATCC700603)、鲍曼不动杆菌(ATCC16606)、阴沟肠杆菌(CMCC745301)和大肠埃希菌(ATCC25922)。依据美国国家临床实验室标准委员会(NCCLS)相关标准评判病原菌的耐药性。
1.4统计学方法资料采用 WHONET5.6及SPSS13.0统计软件进行分析。计量资料行 t 检验,计数资料行χ2检验,P < 0. 05 为差异有统计学意义。
2 结 果
2.12014—2015年我院烧伤科细菌流行性分布情况2014年度培养细菌中铜绿假单胞菌占70.16%,超过总数的2/3,是绝对优势菌。2015年度培养细菌中优势菌不明显,呈多元性分布,鲍曼不动杆菌占25.68%,较2014年明显增加(P<0. 01)。见表1。
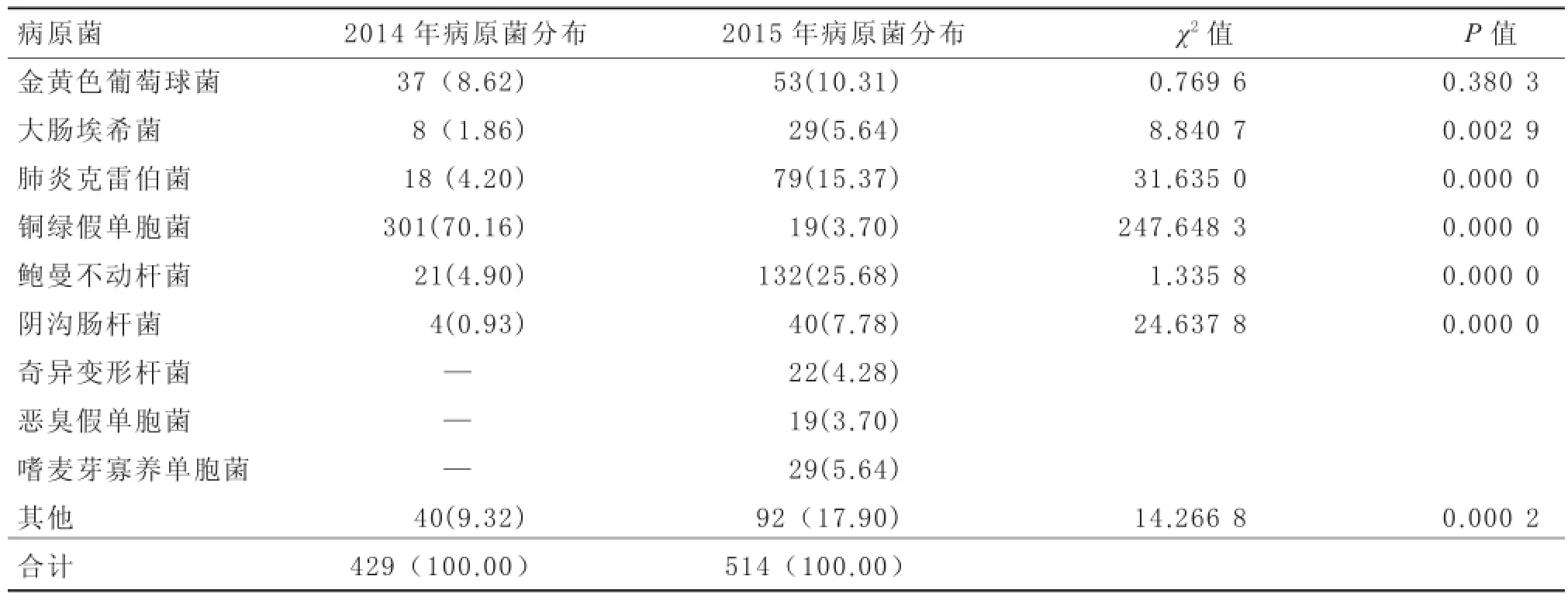
表1 2014年和2015年我院烧伤科细菌流行性分布情况分析[株(%)]
2.22014—2015年抗生素使用情况与2014年相比,2015年头孢类抗生素的用量仍保持较高水平,碳青酶烯类(亚胺培南、美罗培南)抗生素用量则下降。见表2。
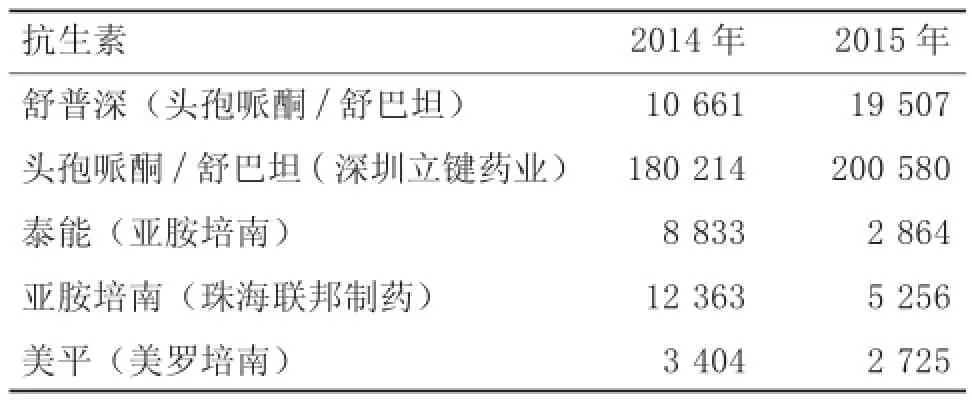
表2 2014—2015年部分抗生素用量比较(g)
2.32014—2015年鲍曼不动杆菌对常见抗生素的耐药情况2014年检测出鲍曼不动杆菌21株,2015年则检出132株。2014年和2015年比较,鲍曼不动杆菌对阿米卡星/丁胺卡那霉素、头孢他啶耐药率差异有显著性(P=0.000 0),对氨苄西林/舒巴坦、环丙沙星 、美洛培南、头孢吡肟、头孢哌酮/舒巴坦、亚胺培南、左旋氧氟沙星、哌拉西林/他唑巴坦耐药率差异无显著性(P>0.05)。见表3。
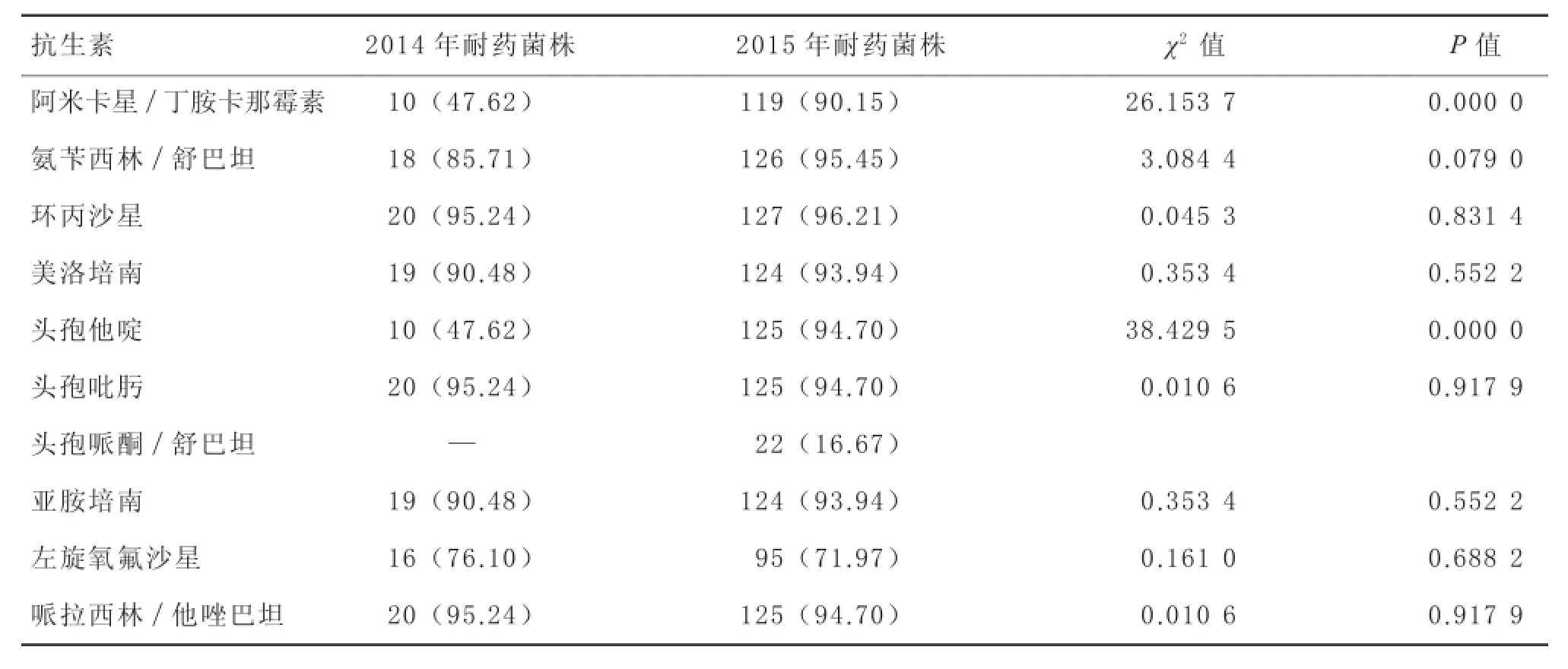
表3 2014和2015年鲍曼不动杆菌耐药率比较[株(%)]
2.42014-2015年铜绿假单胞菌对常用抗生素的耐药情况2014年共检出铜绿假单胞菌301株,2015年则检出19株。2014年与2015年比较,铜绿假单胞菌对头孢他啶、氨苄西林/舒巴坦、环丙沙星 、美洛培南、头孢吡肟、头孢哌酮/舒巴坦、亚胺培南、左旋氧氟沙星、哌拉西林/他唑巴坦耐药率差异均有显著性(P>0.05)。见表4。
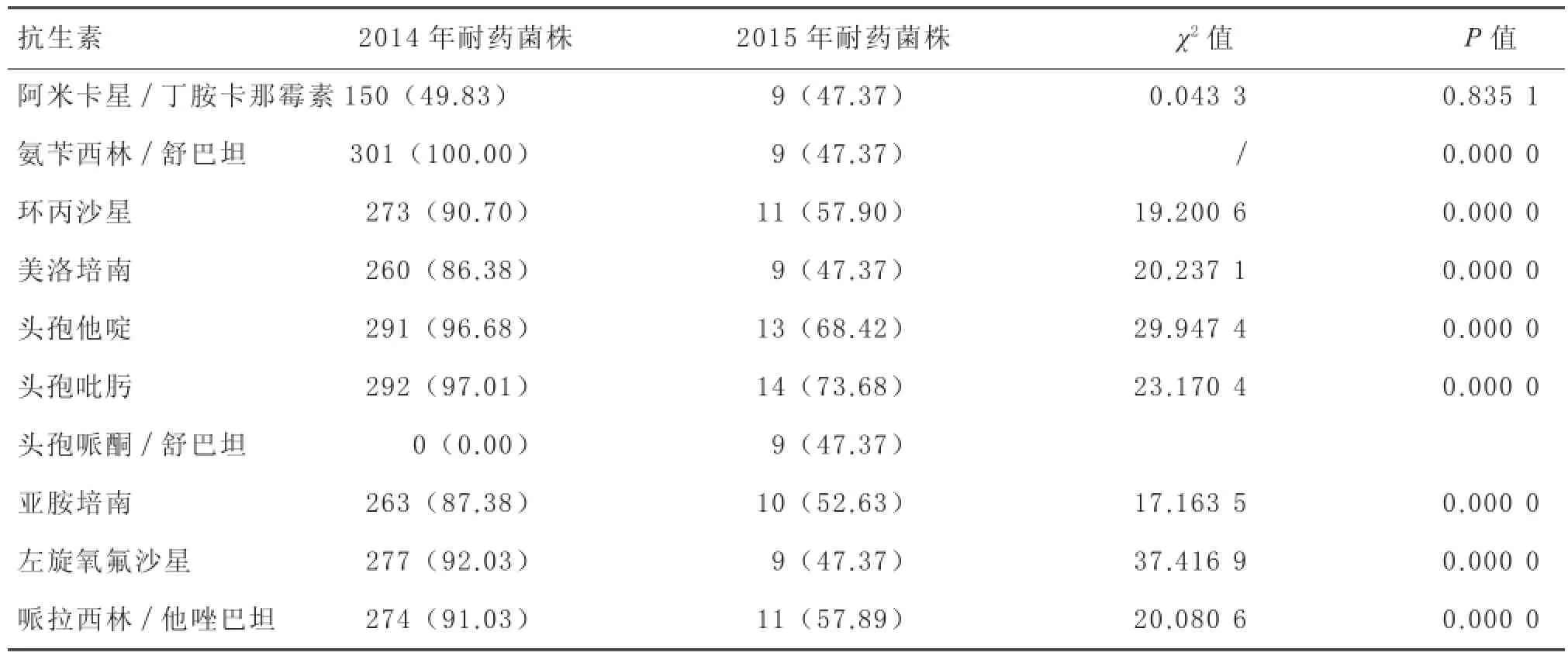
表4 2014年和2015年铜绿假单胞菌耐药率比较[株(%)]
2.52014-2015年阴沟肠杆菌对常用抗生素的耐药情况2014年共检出阴沟肠杆菌4株,2015年则检出40株。2014年与2015年比较,阴沟肠杆菌对阿米卡星/丁胺卡那霉素耐药率差异有显著性(P=0.038 1),对环丙沙星 、头孢他啶 、头孢吡肟、左旋氧氟沙星、哌拉西林/他唑巴坦耐药率差异无显著性(P>0.05)。见表5。
2.62014-2015年肺炎克雷伯菌对常用抗生素的耐药情况2014年共检出肺炎克雷伯菌耐药菌株18株,2015年则检出77株。2014年与2015年比较,肺炎克雷伯菌对阿米卡星/丁胺卡那霉素、左旋氧氟沙星耐药率差异有显著性(P<0.01),对氨苄西林/舒巴坦、头孢他啶、环丙沙星 、头孢吡肟、哌拉西林/他唑巴坦耐药率差异无显著性(P>0.05)。 见表6。
2.7大肠埃希菌对常用抗生素的耐药情况2014年共检出大肠埃希菌8株,2015年共检出29株。2014年与2015年比较,大肠埃希菌对阿米卡星/丁胺卡那霉素、头孢他啶、氨苄西林/舒巴坦、环丙沙星 、头孢吡肟、左旋氧氟沙、哌拉西林/他唑巴坦耐药率差异无显著性(P>0.05)。见表7。
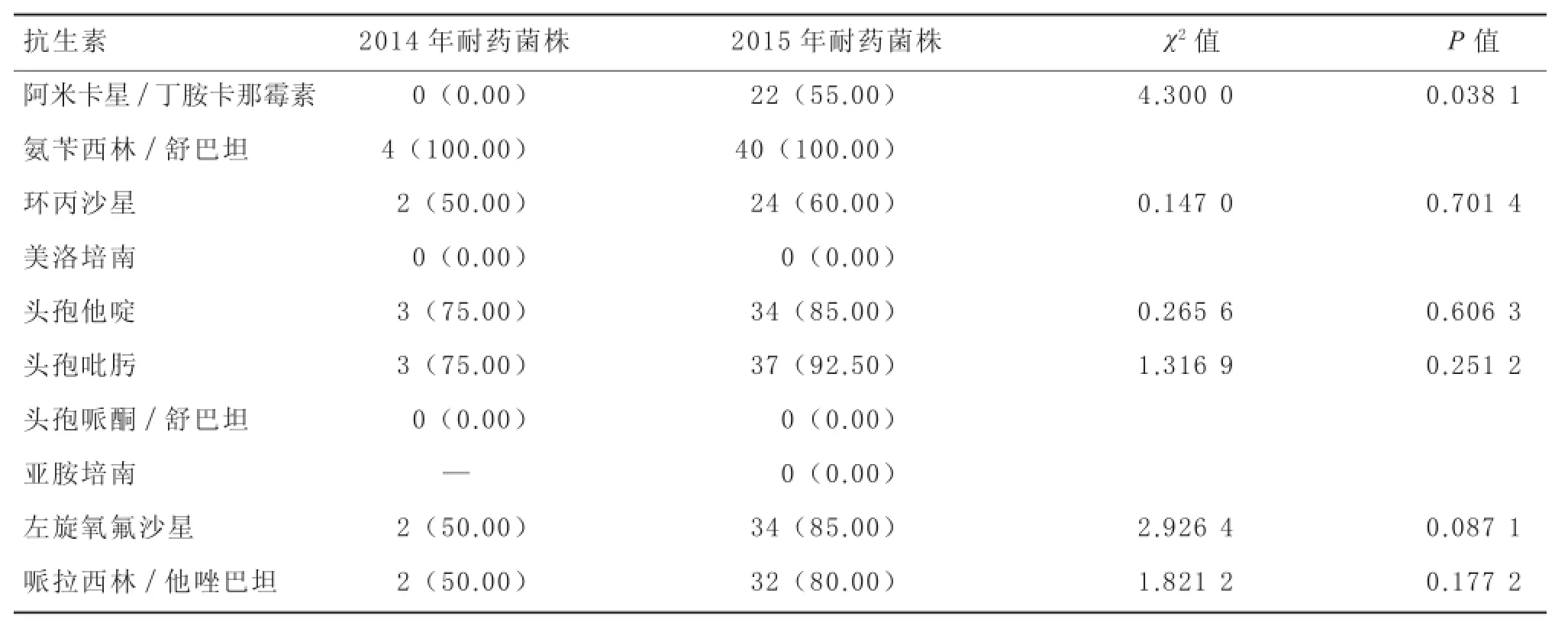
表5 2014年和2015年阴沟肠杆菌耐药率比较[株(%)]
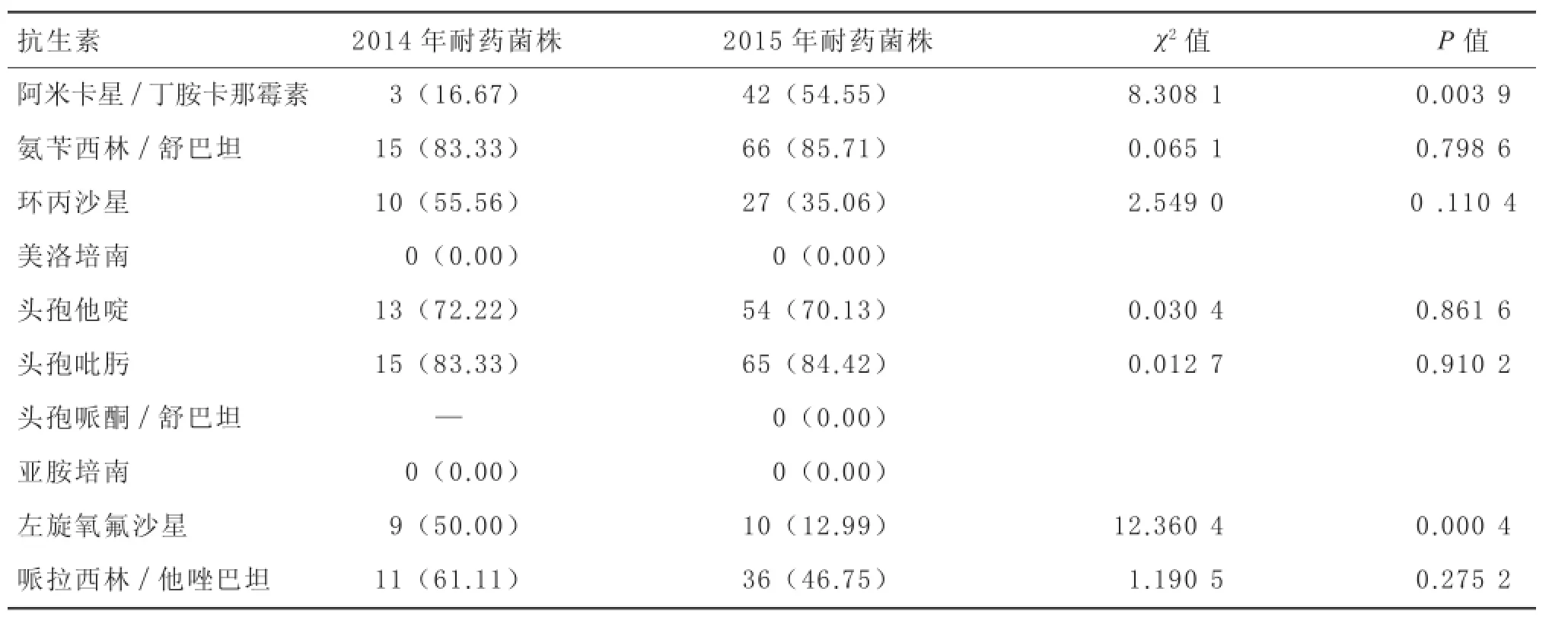
表6 2014和2015年肺炎克雷伯耐药率比较 [株(%)]
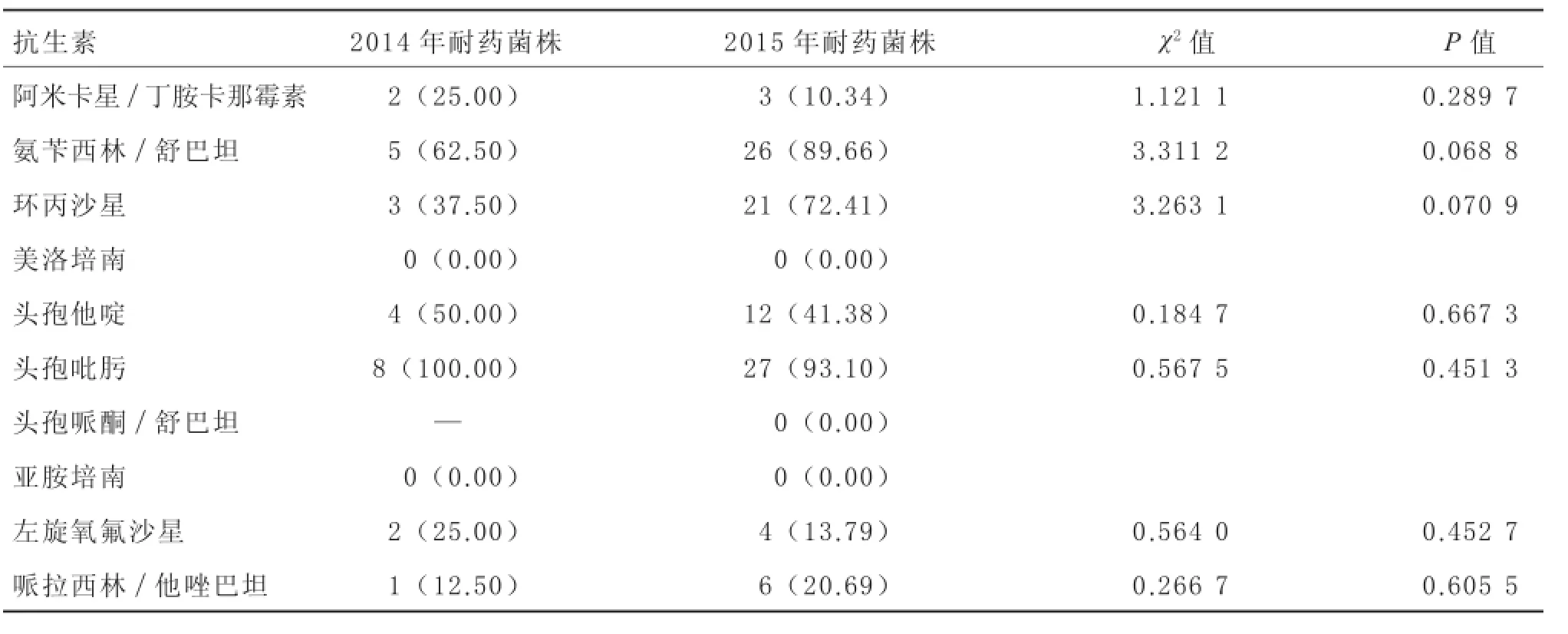
表7 2014和2015年大肠埃希菌耐药率比较[株(%)]
2.82014年和2015年临床治疗效果情况2014年病原菌培养阳性的429例患者中,治愈好转405例;2015年病原菌培养阳性的514例患者中,治愈好转503例,两个年度治愈好转率比较,差异有显著性(P<0.05)。见表8。

表8 2014年和2015年感染患者治愈好转率比较
3 讨 论
感染是烧伤患者常见的并发症和主要死亡原因之一,其与吸入性损伤和多器官功能障碍综合征一起并称为烧伤患者三大死亡原因[8]。防治感染是提高烧伤治愈率、降低病死率的重要环节,具有十分重要的临床意义。
3.1创面病原菌的分布及耐药性的变化临床相关研究显示,20世纪60年代创面细菌感染以金黄色葡萄球菌、需氧G+球菌为主;70年代大肠埃希菌、铜绿假单胞菌、肺炎克雷伯菌比例增加;80年代大肠埃希菌比例下降,肺炎克雷伯菌比例继续上升,非发酵菌检出率明显上升;90年代由于广泛使用第三代头孢抗生素,阴沟肠杆菌、肺炎克雷伯菌、变形杆菌等G-杆菌逐渐增加;当前条件致病菌如阴沟肠杆菌、嗜麦芽窄食单胞菌、不动杆菌等感染日益突出,且随着广谱抗生素的应用,真菌感染也逐年增加[9]。对我科患者病原菌培养的分析显示,2014年病原菌以铜绿假单胞菌为主,其次为金黄色葡萄球菌,鲍曼不动杆菌和肺炎克雷伯菌所占比例不高;2015年病原菌呈多元性变化,完全优势菌不明显,检测出的病原菌种类增加。鲍曼不动杆菌、大肠埃希菌、肺炎克雷伯菌有所增加,而铜绿假单胞菌明显减少。由于第三代头孢类抗生素的大量使用,导致病原菌广泛产生耐β-内酰胺酶,第四代头孢吡肟已不能解决耐β-内酰胺酶问题,同时临床上对亚胺培南的耐药性也出现,即碳青霉烯类抗生素已不能完全治疗其他β-内酰胺类耐药细菌[10]。鲍曼不动杆菌在杆菌属中分离率和耐药率最高、治疗最为棘手,感染与耐药性日益严重,已成为医院感染的重要病原菌。鲍曼不动杆菌耐药率逐年增加,这与超广谱抗菌药物如碳青霉烯类抗菌药物的大量使用有关。临床研究显示,不动杆菌对碳青霉烯类抗菌药物的耐药率和碳青霉烯的使用剂量基本上呈正相关[11]。笔者通过观察也证实,鲍曼不动杆菌对碳青酶烯类抗菌药物的耐药率并没有随着用药量下降而下降;随着抗生素的合理规范使用,尤其是碳青酶烯类抗生素使用量的下降,铜绿假单胞菌耐药率在下降;头孢哌酮/舒巴坦、碳青酶烯类抗生素对阴沟肠杆菌依然敏感,头孢类、半合成青霉素、喹诺酮耐药率在上升;头孢哌酮/舒巴坦、碳青酶烯类抗生素对肺炎克雷伯菌依然敏感,头孢类变化不大、喹诺酮耐药率在下降;头孢哌酮/舒巴坦、碳青酶烯类抗生素对大肠埃希菌依然敏感。同时奇异变形杆菌、恶臭假单胞菌和嗜麦芽寡养单胞菌的感染率也在逐年上升。
3.2针对病原菌耐药性的临床对策探讨2014年度429例患者中,治愈好转405例;2015年514例患者中,治愈好转503例,两个年度治愈好转率比较有明显差异。主要是采取了以下措施:①控制感染源:对于多重及泛耐药菌株感染的患者单独集中隔离,避免院内感染的播散;②切断传播途径:加强医院感染控制,成立BICU,设立专人门禁,限制家属及陪护随便出入,换鞋入室,尽量减少患者家属及陪护造成院内感染流行;优化诊疗流程,规范医生、护士治疗操作流程,重视手卫生,尽量避免医务人员的不规范操作造成院内感染的流行与爆发;③保护易感人群:加强医疗及护理水平,使患者平稳度过休克期;运用好损伤控制外科理论,对致死率高的泛耐药非发酵菌株恶臭假单胞菌、铜绿假单胞菌、鲍曼不动杆菌感染患者,应首选保守治疗措施,最好待病原菌变迁为致死率低的菌株后再手术;加强院内感染控制工作、避免交叉感染。我科在临床实际工作中,总结了以下几点感染防治观点: ①重视与医院感染科、细菌室等相关科室的协同合作,做到对病情全面了解;②用好抗生素,并注意抗生素长时间的使用易产生耐药;治疗过程中加强院内感染控制;③储备有效抗生素(耐药率低于50%的抗生素),区别感染、定植、污染,不滥用抗生素[12-13]。
[1]Hodle AE,Richter KP,Thomposn RM. Infection control practices in U.S. burn units[J]. J Burn Care Ress, 2006,27(2):143-150.
[2]张海军,夏照帆,胡晓燕.不动杆菌新近流行趋势与耐药机制及其治疗策略的研究进展[J].中华烧伤杂志, 2007,23(1):75-78.
[3]叶礼岳,韩春茂,余素飞.台州医院1996~2003年烧伤住院患者创面细菌学分析[J].浙江医学,2005,27(6):404-409.
[4]National Committee for Clinical Laboratory. A proved standard M100-s9 performance standards for antimicrobat susceptibility testing[M].Pennsy lvania NCCLS,2006:72-75.
[5]巩静,刘媛媛,刘静.烧伤重症监护病房患者创面细菌感染现状与耐药性分析[J].武警医学,2008,19(11):1051-1052.
[6]王晓君,应斌松.我院铜绿假单胞菌医院感染现状及耐药性分析[J].中国临床医药杂志,2013,22(2):97-99.
[7]夏成德,赵耀华,牛希华,狄海萍,田社民.烧伤创面细菌学调查及耐药性分析[J].西南军医,2007,9(4):16-18.
[8]张媛.我院烧伤感染现状及耐药性分析[J].山西医药杂志,2011,40(3):284-285.
[9]杨朝晖,付晋凤.烧伤患者的细菌学变迁及耐药性[J].中华损伤与修复杂志(电子版),2009,4(5):609-612.
[10]孙永华,孙迎放.现代烧伤治疗与手术图谱[M].北京:人民军医出版社,2003:40-46.
[11]李乐,傅跃先.近8年中国烧伤创面细菌谱变迁及药敏变化[J].重庆医学,2010,39(20):2811-2813.
[12]刘友红.2008-2010年我院烧伤科病原菌分析与耐药性分析[J].现代诊断与治疗,2010,21(6):337-340.
[13]彭毅志,袁志强.烧伤感染的术语及诊断标准的商榷[J].中华烧伤杂志,2007,23(6):
Monitoring reports and clinical countermeasure analysis on bacterial resistance in the Department of Burn from 2014 to 2015
Yang Lei, Zhang Gang, Lu Qiucheng, Jiang Zhangjia, Jiao Xiangong, Liu Youhong, Tu Chihui, Zhou Yang, Li Feng,Ouyang Xianwen, Zhou Jiemin, Luo Tong, Lu Xiandong, Li Hong, Chen Hongjian, Xia Zhen.
Department of Burn and Plastic Surgery, Liuyang People's Hospital Affiliated to Nanhua University, Liuyang 410300, Hunan, China Corresponding author: Jiang Zhangjia(E-mail:lyjzj111@163.com)
Objective:To analyze the changes of bacterial floras and their drug resistance in the Burn Department of Liuyang People's Hospital of Hunan Province, thereby to guide the rational clinical medication of antibiotics. Methods: Nine hundred and forty-three strains of pathogenic bacteria, isolated from the wounds of burn patients admitted in the Burn Department of Liuyang People's Hospital of Hunan Province from Jan. 2014 to Dec. 2015, and the drug sensitivity test results were analyzed. Results: Pseudomonas aeruginosa was the absolutely dominant bacteria in 2014 among the pathogens,while no obviously dominant bacteria in 2015, but the infective rate of Acinetobacter baumannii increased. The resistant rate of Acinetobacter baumannii to carbapenems didn't declined along with the decrease of the amount of drug usage, but of Pseudomonas aeruginosa to carbapenem declined with the decrease of the amount of carbapenem usage. Enterobacter cloacae were still sensitive to cefoperazone/sulperazon and carbapenems antibiotics, while showed increased resistance to cephalosporins, semi-synthetic penicillin and quinolones. Klebsiella pneumonia was still sensitive to cefoperazone/ sulperazon and carbapenems antibiotics, with no obvious change in resistance to cephalosporins, but with declined resistance to quinolones. Escherichia coli were still sensitive to cefoperazone/sulperazon and carbapenem antibiotics. Conclusions: Pseudomonas aeruginosa, Staphylococcus aureus, Acinetobacter baumannii and Klebsiella bacillus are the main drugresistant bacteria in 2014, and Acinetobacter baumannii, Klebsiella bacillus and Staphylococcus aureus are the main drugresistant bacteria in 2015. The differences of drug resistance to amikacin exist among Acinetobacter baumannii, Enterobacter cloacae and Klebsiella bacillus, and the resistance of Pseudomonas aeruginosa to most of antibiotics is different. No obvious difference exists in the resistance of Escherichia coli to most antibiotics. For the patients with wound infection, the cured and improvement rate are increased in 2015 than in 2014.
Burn department;Bacteria;Infection;Drug resistance;Susceptibility testing
2016-02-05)
蒋章佳(E-mail:lyjzj111@163.com)

