不同血糖控制水平与老年重症肺炎预后的相关性研究
高 芸, 康 林
(四川省雅安市人民医院, 四川 雅安, 625000)
不同血糖控制水平与老年重症肺炎预后的相关性研究
高芸, 康林
(四川省雅安市人民医院, 四川 雅安, 625000)
血糖控制水平; 老年重症肺炎; 预后; 相关性
重症肺炎(SP)是一种常见的呼吸科疾病,若不能及时治疗,极有可能导致病情恶化[1-2]。老年人的身体条件较差,细菌感染后肺部免疫力维持时间较短,易导致肺炎发作,很有可能发展成为重症肺炎[3-4]。大量临床研究[5-6]表明,控制患者的血糖水平会影响到危重症患者的预后。本文分析不同血糖控制水平对老年重症肺炎患者预后的影响,现报告如下。
1 资料与方法
1.1一般资料
选取2014年6月—2016年2月本院就诊入住ICU的177例合并糖尿病老年重症肺炎患者。患者年龄60~80岁。所有患者都符合重症肺炎的诊断标准。所有患者及家属都知情并同意参加此项研究。排除严重性的心、肝、肾、脾病,血液病,恶性肿瘤及免疫系统缺陷患者。排除治疗超过3 d死亡或主动放弃治疗出院者。按照患者及家属的意愿随机分为3组,A组59例,B组58例, C组60例。3组患者的年龄、性别、平均血糖值等临床资料比较均无显著差异(P>0.05),具有可比性。见表1。

表1 3组患者一般资料比较
1.2方法
A组的59例患者设定的血糖范围是6.0~8.0 mmol/L, B组的58例患者设定的血糖范围是8.0~10.0 mmol/L, C组的60例患者设定的血糖水平为10.0~12.0 mmol/L。所有患者进行血糖监测,1次/h, 待患者血糖稳定,记录患者的血糖值。根据每个患者现有的血糖水平,进行皮下注射不同剂量的胰岛素,以控制其血糖水平在设定的水平范围内。当患者的血糖水平控制在所设定的范围后,每隔3 h进行1次血糖监测,并根据测试结果调节胰岛素剂量,采用皮下注射胰岛素的方式来维持患者的血糖水平。对于血糖测试结果较低的患者,采用缓慢的葡萄糖静脉注射的方式进行调节,并每隔1 h进行1次血糖监测,控制患者的血糖水平。所有患者ICU住院期间都置鼻胃管,均给予抗感染治疗,实施解痉祛痰等对症治疗。
1.3观察指标
① 记录患者的血糖、体温、白细胞计数(WBC)以及血乳酸值,并注意其变化。② 记录并比较入住ICU的1周后3组患者的APACHEⅡ评分;采集动、静脉血液进行血浆BNP水平、C反应蛋白(CRP)、降钙素原(PCT)以及白介素-6(IL-6)水平等。③ 记录并比较患者的机械通气和入住ICU时间、1个月3组患者的死亡率及低血糖发生率。
2 结 果
A组患者的APACHEⅡ评分、白细胞数以及BNP水平最低, C组最高,3组差异有统计学意义(P<0.05)。见表2。A组患者的CRP、PCT以及IL-6水平最低,C组最高,3组差异有统计学意义(P<0.05)。见表3。A组患者的机械通气时间为(9.08±4.39) d, 显著短于B组的(10.81±4.16) d和C组的(11.23±4.09) d(P<0.05); A组患者入住ICU的平均时间为(11.01±5.98) d, 显著短于B组的(12.97±4.15) d和C组的(13.65±4.33) d(P<0.05); A组患者的死亡率为5.08%, 显著低于B组的16.95%和C组的26.67%(P<0.05); C组患者的低血糖发生率为3.33%, 显著低于B组患者的6.41%和A组的12.82%(P<0.05)。
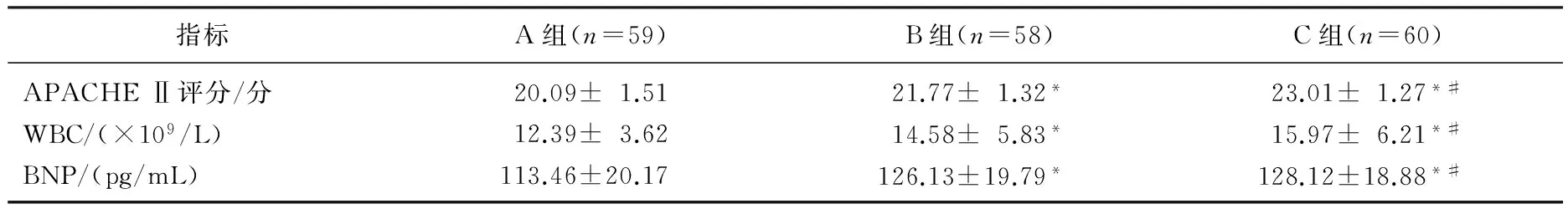
表2 3组患者APACHEⅡ评分、WBC以及BNP水平比较
与A组比较, *P<0.05; 与B组比较, #P<0.05。

表3 3组患者CRP、PCT以及IL-6水平比较
与A组比较, *P<0.05; 与B组比较, #P<0.05。
3 讨 论
SP患者往往都会产生应激性血糖升高的临床现象,这一机体代谢紊乱的现象使患者的死亡率上升、预后效果变差[7-10]。近年来,大量临床研究[11-15]表明,控制患者的血糖水平会影响到危重症患者的感染风险性、住院时长以及死亡率等。本研究选取来本院就诊并入住ICU的老年重症肺炎患者为研究对象,分析不同血糖控制水平对老年重症肺炎患者预后的影响。
本研究结果显示,血糖水平控制在6.0~8.0 mmol/L范围内的患者APACHE Ⅱ评分为(20.09±1.51)分,比血糖水平控制为8.0~10.0 mmol/L患者的(21.77±1.32)分、血糖水平控制为10.0~12.0 mmol/L患者的(23.01±1.27)分都低。本研究结果还显示,血糖水平控制在6.0~8.0 mmol/L范围时,患者的BNP水平为(113.46±20.17) pg/mL, 比血糖水平控制为8.0~10.0 mmol/L患者的(126.13±19.79) pg/mL、血糖水平控制为10.0~12.0 mmol/L患者的(128.12±18.88) pg/mL都低,表明当血糖水平控制在6.0~8.0 mmol/L范围时,患者的心功能状态最好,患者罹患并发性心脏疾病的风险最低。研究还显示,血糖水平控制在6.0~8.0 mmol/L范围时患者的WBC、CRP、PCT以及ⅠL-6水平最低。
[1]刘旭辉, 郑常龙, 冯亚群, 等. 不同血糖控制对老年危重症合并应激性高血糖患者预后的影响[J]. 中国全科医学, 2014, 17(21): 2437-2439.
[2]何永来, 齐妍, 张景玉, 等. 不同目标血糖脓毒症大鼠肝、肺损伤的病理分析[J]. 重庆医学, 2014, 43(33): 4428-4431.
[3]火少晔, 康婷, 赵蕴华, 等. 高纤维营养液对危重症高血糖患者血糖水平及预后的影响[J]. 中国老年学杂志, 2014, 34(21): 5953-5955.
[4]Peralta G, Sánchez M B, Garrido J C, et al. Altered blood glucose concentration is associated with risk of death among patients with community-acquired Gram-negative rod bacteremia[J]. Bmc Infectious Diseases, 2010, 10(25): 20-26.
[5]连永红, 梁瑞静, 刘艳红. B型钠尿肽前体联合急性生理和慢性健康状况评分Ⅱ在老年重症肺炎患者预后中的意义[J]. 中华医院感染学杂志, 2014, 24(22): 5572-5574.
[6]李飞, 于洪涛, 李惠. 危重症患者血糖控制水平与28天病死率的关系研究[J]. 中国全科医学, 2014, 17(28): 3336-3340.
[7]Nakamura M, Oda S, Sadahiro T, et al. Correlation between high blood IL-6 level, hyperglycemia, and glucose control in septic patients[J]. Critical Care, 2012, 16(2): 1-9.
[8]徐芬娟, 沈飞霞. 血糖波动的研究进展[J]. 中国糖尿病杂志, 2014, 22(9): 852-855.
[9]马伟. 重症监护室老年呼吸衰竭患者血糖水平及其波动情况与预后的关系[J]. 山东医药, 2014, 54(32): 8513-8514.
[10]吴月丽, 吕雪, 刘莉. 血糖水平对危重症患者医院感染的影响[J]. 中国消毒学杂志, 2014, 31(7): 713-715.
[11]Mo X, Tang H, Zeng L, et al. The value of determination of serum cholinesterase levels in judgment of severity and prognosis in patients with severe pneumonia[J]. Zhonghua Wei Zhong Bing Ji Jiu Yi Xue, 2016, 28(1): S242.
[12]陆朝强. 重症医学科老年重症患者呼吸机相关性肺炎的危险因素分析[J]. 重庆医学, 2014, 43(17): 2213-2215.
[13]魏莉, 白洁, 王丽, 等. 免疫治疗对重症肺炎患者免疫功能指标的影响研究[J]. 中华医院感染学杂志, 2014, 24(12): 2871-2873.
[14]Komiya K, Oka H, Ohama M, et al. Evaluation of prognostic differences in elderly patients with pneumonia treated by between pulmonologists and non-pulmonologists: a propensity score analysis[J]. Clinical Respiratory Journal, 2014, 9(10): 1-7.
[15]陶飞, 吴翔, 胡桂芳, 等. 重症肺炎患者血管外肺水指数与血浆可溶性髓样细胞触发受体-1的关系[J]. 疑难病杂志, 2016, 15(2): 143-146.
2016-04-26
R 563.1
A
1672-2353(2016)17-179-02
10.7619/jcmp.201617067

