清热和解法治疗外感发热临床疗效观察
孙雪松 许国磊 李树斌
(中国中医科学院广安门医院南区,北京,102600)
清热和解法治疗外感发热临床疗效观察
孙雪松许国磊李树斌
(中国中医科学院广安门医院南区,北京,102600)
目的:观察清热和解法在治疗外感发热中的临床疗效。方法:选取60例外感发热患者,按照随机数字表法随机分为治疗组和对照组,每组30例,其中治疗组给予清热和解法治疗,方选麻杏石甘汤和小柴胡汤,采用序贯给药方式。对照组给予日夜百服宁联合酚咖片(必要时)服用。观察2组体温变化及计算治疗有效率。结果:治疗组经治疗24 h体温较对照组下降更明显,且较为持久。总有效率达到90%,而对照组总有效率为73.33%,两者差异有统计学意义(P<0.01)。结论:采用中药清热和解法治疗本季外感发热更有优势。
外感发热;清热和解法;小柴胡汤;麻杏石甘汤
外感发热属呼吸科常见疾病,一般是指感受外邪而导致脏腑阴阳失调,营卫不和,出现发热表现。外邪一般包括风寒暑湿燥火及瘟疫邪毒。现代医学的上呼吸道感染、急性气管-支气管炎等疾病表现以发热为主要症状者均属外感发热范畴。临床表现以发热为主,可伴有恶寒、咽痛,头身疼痛,鼻塞流涕,咳嗽咯痰等伴随症状。外感发热多见于冬、春季节,而散见于夏秋季节。西医治疗此类疾病一般采用物理降温、解热镇痛、止咳祛痰等对症支持治疗,或联合应用抗生素治疗[1]。中医治疗本病多采用辨证施治的方法,或八纲辨证,或六经辨证,或卫气营血辨证,多能取得较好疗效,且基本没有不良反应[2]。多中心研究表明,应用中药辨证施治对于上呼吸道感染发热有较好的退热和缓解外感发热伴随症状的作用[3]。2016年1月至2016年3月间,我院呼吸科门诊就诊患者中外感发热患者明显增加,呈现出短暂的流行趋势。笔者临床上通过六经辨证,同时结合本年度运气变化,分析病机,发现本季外感发热多属少阳阳明合病,治疗上采取清热和解法,方选麻杏石甘汤合小柴胡汤治疗此类发热,取得了较好的临床疗效,现报道如下。
1 资料与方法
1.1一般资料60例入选患者均为2016年1月至2016年3月我院呼吸科门诊外感发热患者,采用随机法将患者分为2组,治疗组30例,其中男16例,女14例,平均年龄(40.97±18.1)岁,病程平均(2.3±0.45)d;对照组30例,其中男15例,女15例,平均年龄(41.1±18.5)岁,病程平均(2.2±0.56)d。经统计学处理,2组患者在年龄、体温、主要症状方面差异无统计学意义(P>0.05),具有可比性。见表1。治疗组上呼吸道感染25例,急性气管-支气管炎5例;对照组上呼吸道感染26例,急性气管支气管炎4例。
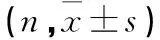
表1 2组一般资料比较
1.2诊断标准中医诊断标准参照《实用中医内科学》[4]表寒里热证制定中医诊断标准:发热,恶寒,无汗或少汗,口苦咽干,头身疼痛,鼻塞流涕,咳嗽,痰稠,色黄或黄白相间,舌红,苔薄白或薄黄,脉数。西医诊断标准参照蔡柏蔷主编的《协和呼吸病学》[1]的上呼吸道感染、急性气管-支气管炎的诊断标准。上呼吸道感染诊断标准:1)发热,咽部不适,鼻塞流涕,打喷嚏,或伴有咳嗽。周身酸痛、头痛、乏力,食欲减退;2)咽部充血,双肺听诊正常。急性气管-支气管炎诊断标准:1)发病初期有上呼吸道感染症状,并出现刺激性咳嗽,咯痰;2)双肺听诊可发现呼吸音增粗,或伴有少许干啰音;3)胸部X线片检查正常或出现肺纹理增重。
1.3纳入与排除标准纳入标准:1)符合中医证候诊断标准;2)符合西医诊断标准且体温≥38.5 ℃,白细胞总数≤10.0×109/L,中性粒细胞比例≤75%;3)年龄16~70周岁;4)病程≤3 d。
排除标准:1)严重心、肝、肾、血液系统疾病患者,严重营养不良者,精神病患者;2)妊娠、哺乳期妇女;3)过敏体质;4)资料不全或失访患者。
1.4治疗方法
1.4.1对照组口服日夜百服宁3次/d,1片/次。日间服用日片(成分:对乙酰氨基酚500 mg、氢溴酸右美沙芬15 mg、盐酸伪麻黄碱30 mg),夜间服用夜片(成分:对乙酰氨基酚500 mg、氢溴酸右美沙芬15 mg、盐酸伪麻黄碱30 mg、马来酸氯苯那敏2 mg);若服药后2 h无汗且体温≥38.5 ℃,加服酚咖片1片(成分:对乙酰氨基酚500 mg,咖啡因65 mg),24 h内酚咖片使用不超过4次。(日夜百服宁及酚咖片均由中美上海施贵宝制药有限公司提供)
1.4.2治疗组口服中药配方颗粒,药物组成:生麻黄9 g、杏仁9 g、生石膏30 g、炙甘草6 g、柴胡15 g、黄芩10 g、清半夏9 g、太子参15 g、生姜10 g、大枣6 g(配方颗粒药物由北京康仁堂药业有限公司提供)。服用方法:1袋/次,200 mL开水冲服,服药40 min至1 h,若无汗,加热粥或生姜红糖热饮1碗,约300~500 mL,再观察1 h,如仍不能出汗,则加服中药1袋,若仍无汗且体温≥38.5 ℃,适量食入热饮,2~3 h可再服中药1袋。如此反复,直至患者遍身漐漐,微似有汗,24 h不超过6次。
1.5观察指标1)退热起效时间,指用药后体温较用药前下降0.5 ℃所需时间(以h作为计算单位);2)体温降至正常时间,指从服药开始到体温降至正常而不再回升时所需时间(以h作为计算单位);3)临床疗效,观察用药后72 h内体温变化并记录各时段体温情况,比较疗效;4)不良反应,观察用药前后有无胃脘不适、汗出、口干欲饮等不良反应。

2 结果
2.1疗效判定标准参照《中药新药临床研究指导原则》(试行)[5]制定疗效判定标准:显效:用药24 h以内体温降至正常(≤37 ℃),临床症状、体征消失或明显改善;有效:用药24 h以内体温较前下降≥1 ℃,临床症状、体征好转;无效:用药后体温较前下降<1 ℃,临床症状无明显改善或加重。
2.2治疗效果
2.2.1退热起效时间比较治疗组平均为(4.79±2.36)h,对照组平均为(2.45±2.15)h,2组间退热起效时间比较,西药组优于中药组,差异有统计学意义(P<0.05)。
2.2.2体温降至正常时间比较治疗组平均为(23.48±7.24)h,对照组为(42.57±8.20)h,2组间退热所需时间比较,治疗组明显短于对照组,差异有统计学意义(P<0.01)。
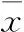
表2 治疗前后各时段体温观察对比(℃,±s)
2.2.3治疗前后各阶段体温观察比较2组在用药后24 h之后各时段治疗组体温均低于与对照组,24 h、48 h、72 h,2组比较差异有统计学意义(P<0.01)。由此,清热和解法治疗外寒内热型外感发热与西药相比12 h内临床疗效基本一致,虽然从起效时间上西药比中药更快,但24 h后中药作用疗效更明显而持久,明显优于西药。见表2。
2.2.4总有效率比较2组比较治疗组疗效明显优于对照组,总有效率比较,差异有统计学意义(P<0.01)。见表3。
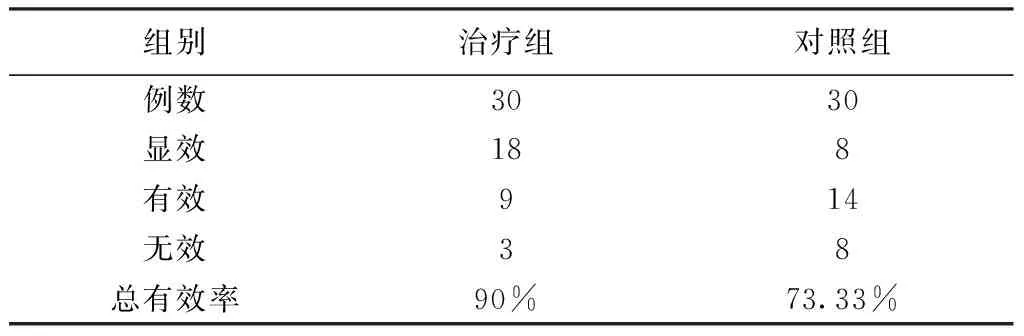
表3 2组患者疗效对比(n,%)
2.3不良反应治疗组未出现明显不良反应,对照组多数患者服药后,汗出明显,口干口渴,并有3例出现胃部不适,反酸、烧心等症状。
3 讨论
外感发热为临床常见疾病,中医治疗外感发热有着十分丰富的经验。《素问·生气通天论》中说:“因于寒,体若燔炭,汗出而散”。同时《素问·热论》也明确指出:“今夫热病者,皆伤寒之类也”。由此可见,中医认识发热性疾病的病因主要是因为外感,而寒邪正是外感因素的重要组成部分。中医经典《伤寒论》为外感病专著,以六经辨证为基础,系统论述了外感病的治疗。然而自清代温病学派兴起以来,中医治疗外感病思路上发生了很大变化,出现三焦辨证、卫气营血辨证、脏腑辨证等方法,治则方面更加重视清热解毒,泻火通泄等方法。近代随着西医的传入,认识到发热性疾病多为病毒或细菌感染而导致的炎性反应性疾病,受到西医的广泛影响,很多医家认为炎性反应性发热即为火热之邪,故而见热盛则直以清泄火毒,而忽视了中医重要的辨证论治的核心。外感病病邪从外而入,由表及里,六经正是病邪由表入里过程的具体体现。笔者认为六经辨证仍然是外感疾病论治方法的最佳选择。外感疾病病因以六淫之邪为主,而六淫乃天之所授,故而此类疾病必与天之气运息息相关。已有学者研究[6]外感发热病的中医证候学分布特点与节气具有相关性。所以外感病的辨证治疗应考虑到气运节气的因素。
本研究临床观察2016年1月至2016年3月的外感发热病有较为明显的群体特征:起病较急,症状较重,常常高热为首发症状,继之出现咽痛咽干,头身疼痛等其他临床表现。而发热重,恶寒轻,多伴有口苦咽干,典型病例可出现耳痒耳痛等少阳经受邪表现。本季属大寒前后,寒水之邪当令,症状表现类似,且呈现出聚集发病趋势,故病因考虑属于瘟疫邪毒。从运气学方面考虑,2016年为丙申年,水运太过之年,寒气本重;而从六气上看,大寒之后初之气,厥阴风木为主气,客气是少阴君火;同时本季节司天之气为少阳相火,风火相煽,在天则风火之气偏胜;天人相感,故而在人则木火之气偏胜,外感寒邪迅速入里化热。邪入少阳,少阳经受邪,则往来寒热,口苦咽干;邪入阳明,则身热口渴,出汗。寒邪内闭火热,故而形成外寒内热型外感发热。从临床特点看,发热恶寒为主要症状表现,符合外感病的特征,头身疼痛是寒邪致病的特点。患者出现发热后,继而出现咽干咽痛,口渴等症状,迅速化热,邪气入里进入少阳及阳明。症状表现符合少阳经及阳明经发热的特点,故治疗以清热、和解法并用为主,方选麻杏石甘汤合小柴胡汤。麻杏石甘汤、小柴胡汤均出自《伤寒论》。麻杏石甘汤内清肺热,外散寒邪;麻黄石膏联合为君,清解宣散,杏仁利肺气,助麻黄宣肺,甘草和中,顾护脾胃。现代研究本方常用于治疗外感发热,且疗效十分确切[7]。有学者[8]应用麻杏石甘汤合清金化痰汤治疗痰热壅肺型外感发热与复方氨林巴比妥比较,中药效果更为持久而不易反复。现代药理研究显示[9]麻杏石甘汤具有较好的解热作用。动物研究[10]发现麻杏石甘汤可通过调节IL-2、IL-4的蛋白表达水平,从而对机体对抗感染的免疫功能方面发挥一定的调节作用。小柴胡汤和解少阳,疏利气机,解除半表半里之邪;柴胡为君,推陈致新,除寒热邪气;黄芩为臣,主除诸热;二药通行三焦,除陈清热,半夏燥湿化痰,参姜草枣顾护中焦。有学者研究[11]小柴胡加石膏汤治疗外感发热疗效确切而显著。麻杏石甘汤宣散阳明,小柴胡汤清解少阳,两方合用外解风寒,内清郁热,兼顾温中健脾,从而使表里相合,三焦通畅,气机调达,邪去正安。
本季外感发热具有聚集流行趋势,而且病情进展迅速,故用药要峻猛,服药要频繁。中药一般均为每日一付药物,分早晚两次服用。而本病发热病势迅猛,故采用序贯给药模式,采用频繁服用的方法,直至患者遍身漐漐,微似有汗。经临床观察,服中药者多在服药4~6次后体温有所下降,且始终保持体温平稳下降至正常,少有反复升高者。最多者24 h内服药6次,相当于中药原方3剂,并未出现任何不良反应。而对照组服西药30~60 min也可出汗,体温下降,但多为大汗,1~2 h后体温反复上升,少数患者可出现恶心、反酸等胃部不适症状。本法治疗外寒内热型外感发热与西药相比12 h内体温比较基本一致,24 h后中药作用更明显而持久,突显示出中药治疗的优势。中医中药历经千年锤炼,《伤寒论》堪称外感病之经典专著,以阴阳为纲,以六经辨证为基本法则,系统的论述了外感病的病因病机和辩治法则。只要我们认真专研思考,遵循经典,同时做到因时因地制宜,相信能够在多种外感发热性疾病的治疗中发挥出中医药独特优势。
[1]蔡柏蔷,李龙芸.协和呼吸病学[M].2版.北京:中国协和医科大学出版社,2010:815-820.
[2]徐艳.外感发热的中医治疗进展[J].甘肃中医,2005,18(1):47-49.
[3]奚肇庆,刘清泉,善树民,等.外感发热中医急诊退热方案的研究——附906例临床资料分析[J].中国中医急症,2012,21(1):1-3,76.
[4]方药中,邓铁涛,李克光,等.实用中医内科学[M].上海:上海科学技术出版社,1985:88.
[5]郑筱萸.中药新药临床研究指导原则[S].北京:中国医药科技出社,2002:58.
[6]孙婷婷,陈兰羽,吕文良,等.800例外感发热患者中医证候分布及与节气的关系[J].中国中医急症,2014,23(9):1622-1641.
[7]李积军.加味麻杏石甘汤治疗外感发热疗效观察[J].陕西中医,2013,34(4):394-395.
[8]何力,沈艳莉.中药辨证治疗外感发热即刻退热效果临床观察[J].辽宁中医药大学学报,2015,17(1):176-178.
[9]马以泉,王仁忠,曹灵勇.麻杏石甘汤药理作用研究[J].中国药业,2005,14(4):32-33.
[10]卢芳国,张波,严杰,等.麻杏石甘汤对A型流感病毒感染小鼠IL-2、IL4蛋白表达水平的影响[J].中华中医药学刊,2011,29(3):475.
[11]洪燕.小柴胡加石膏汤治疗外感发热28例观察[J].实用中医药杂志,2016,32(1):19-19.
(2016-07-05收稿责任编辑:王明)
Clearing Heat and Harmonizing Method in Treatment of External-contraction Fever
Sun Xuesong,Xu Guolei,Li Shubin
(SouthAreaofGuang′anmenHospital,ChinaAcademyofChineseMedicalSciences,Beijing102618,China)
Objective: To observe the effects of the method of clearing heat and harmonizing in treating external-contraction fever. Methods:Total 60 cases of patients with fever caused by exogenous pathogens in the outpatient department of respiration at our hospital were randomly divided into two groups, each group with 30 cases. The treatment group was treated with method of clearing heat and harmonizing, which were Maxingshigan Decoction and Minor Bupleurum Decoction, with sequential administration. The control group was given Bufferin combined with Paracetamol and Caffeine Tablets (when necessary). Changes of temperature and the effect in the two groups were observed. Results: The temperature dropped more significantly in the treatment group than the control group after 24 h′s treatment with a more durable effect. The total effective rate of the treatment group was 90%, while the total effective rate of the control group was 73.33%. There was significant difference between the two groups(P<0.05). Conclusion: Method of clearing heat and harmonizing has more advantages in treatment of external-contraction fever on this season.
External-contraction fever; Clearing heat and harmonizing treatment; Minor Bupleurum Decoction; Maxing Shigan Decoction
中国中医科学院院级课题(编号:y2015-03)——“大柴胡汤治疗痰瘀互结型哮喘急性发作临床观察及其机制探讨”
孙雪松(1980.02—),女,硕士,主治医师,研究方向:中西医结合治疗呼吸系统疾病,E-mail:34898714@qq.com
李树斌(1969.04—),男,大学本科,主任医师,研究方向:呼吸系统恶性肿瘤诊治,E-mail:lishb69@126.com
R254
A
10.3969/j.issn.1673-7202.2016.08.025

