产ESBLs大肠埃希菌和肺炎克雷伯菌的耐药性分析及分布
李军 陈桂林
·药物研究·
产ESBLs大肠埃希菌和肺炎克雷伯菌的耐药性分析及分布
李军陈桂林
目的了解医院临床分离的产超广谱β内酰胺酶(ESBLs)大肠埃希菌和肺炎克雷伯菌的临床分布特点及耐药状况,为临床合理用药提供参考依据。方法收集2014年医院临床分离的925株大肠埃希菌和363株肺炎克雷伯菌。使用法国生物-梅里埃ATB细菌鉴定系统,应用药敏测试仪及配套微生物检测试剂进行细菌鉴定和药敏试验。结果925株大肠埃希菌中分离出产ESBLs菌657株(占71.0%);363株肺炎克雷伯菌中分离出产ESBLs菌150株(占41.32%)。产ESBLs大肠埃希菌来自尿标本266株(占40.49%),产ESBLs肺炎克雷伯菌来自痰标本89株(占59.33%)。产ESBLs株的耐药率均普遍高于ESBLs阴性株;与产ESBLs肺炎克雷伯菌相比,产ESBLs大肠埃希菌对氟喹诺酮类抗生素耐药率较高;且二者对青霉素类、一到三代头孢菌素类抗生素耐药率均较高,而对厄它培南、亚胺培南、美罗培南等药高度敏感。结论某院产ESBLs大肠埃希菌主要引起泌尿道感染,产ESBLs肺炎克雷伯菌主要引起呼吸道感染。临床应高度重视产ESBLs菌的检测和药敏试验,根据药敏结果合理选择抗生素,减缓细菌耐药的发生,尤其要控制ESBLs菌的产生和爆发流行。
β-内酰胺酶类;大肠埃希菌;肺炎克雷伯菌;耐药性
随着抗菌药物在临床上的广泛应用,细菌耐药已成为每个医院面临的严峻形势,尤其是多药耐药的产超光谱β-内酰胺酶类菌(extended spectrum β-Lactamases,ESBLs)是主要原因[1,2],产ESBLs菌以大肠埃希菌与肺炎克雷伯菌为主。通过对济宁市第一人民医院2014年1~12月分离出的产ESBLs菌(大肠埃希菌与肺炎克雷伯菌为代表)进行药敏鉴定与分析,结果报告如下。
1 资料与方法
1.1一般资料病原菌来源于济宁市第一人民医院2014年1~12月1 288份临床培养出病原菌的各类标本,其中925株大肠埃希菌、363株肺炎克雷伯菌。剔除同一患者相同部位重复菌株。
1.2试剂与仪器采用法国生物梅里埃公司产自动化鉴定仪VITEK-2 Compact及API鉴定板条用于细菌鉴定。细菌药敏试验所用纸片为英国Oxoid公司产,各种药敏试验用培养基购自法国生物梅里埃公司。
1.3药敏试验与结果判断药敏试验采用K-B法,其结果解释参照CLSI M100-S22标准。按照《全国临床检验操作规程》进行细菌的培养鉴定及药敏试验。
1.4产ESBLs菌的药敏试验用头孢他啶(每片30 μg)和头孢他啶加克拉维酸(30 μg和10 μg);头孢噻肟(每片30 μg)和头孢噻肟加克拉维酸(30 μg和10 μg);分别测量2种纸片单独及加克拉维酸的抑菌环直径。加克拉维酸较不加克拉维酸的抑菌环直径≥5 mm可确认为ESBLs菌株。质控菌株为大肠埃希菌ATCC25922、肺炎克雷伯菌ATCC700603。标准菌株均由卫生部临床检验中心提供。
2 结果
2.1产ESBLs菌的分离率925株大肠埃希菌中分离出产ESBLs菌657株(占71.0%),占47.74%;肺炎克雷伯菌363株中分离出产ESBLs菌150株(占41.32%)。全院产ESBLs菌总分离率为62.25%。
2.2标本类型分布产ESBLs大肠埃希菌来源标本前3位分别为:尿液266株,占40.49%;分泌物125株,占19.03%;血液86株,占13.09%。 产ESBLs肺炎克雷伯菌来源标本前3位分别为:痰液89株,占59.33%;尿液25株,占16.67%;分泌物13株, 占8.67%。见表1。
2.3产ESBLs大肠埃希菌和肺炎克雷伯菌的耐药性分析产ESBLs株的耐药率均普遍高于ESBLs阴性株;不同的是产ESBLs肺炎克雷伯菌对氟喹诺酮类药物耐药率不高,而产ESBLs大肠埃希菌对氟喹诺酮类抗生素耐药率较高;产ESBLs发生率,大肠埃希菌明显高于肺炎克雷伯菌,且二者对青霉素类、一到三代头孢菌素类抗生素耐药率均较高。见表2。
3 讨论
自首次发现ESBLs以来[3],β-内酰胺类抗生素在临床得到广泛应用,产ESBLs菌的耐药率也逐年上
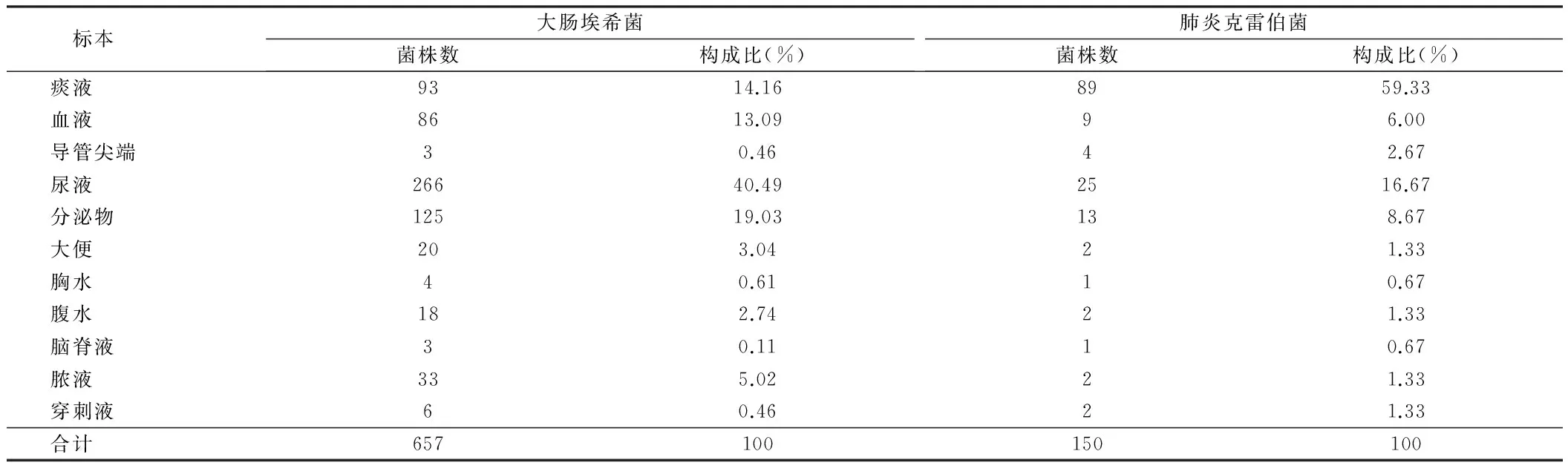
表1 2014年产ESBLs大肠埃希菌和肺炎克雷伯菌的标本分布
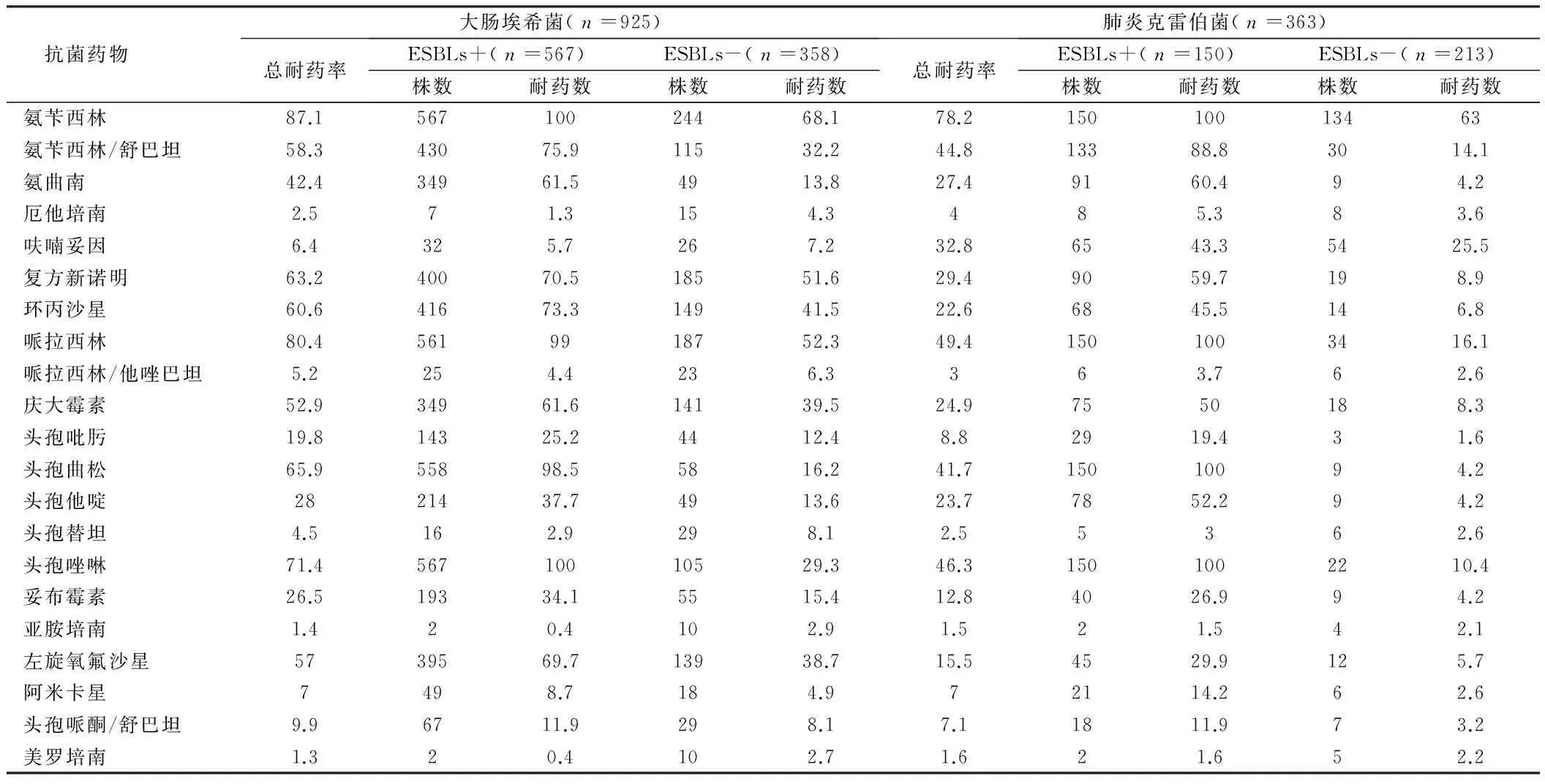
表2 产和非产ESBLs菌对常见临床常见抗菌药物的耐药率
升,已经成为革兰阴性菌耐药的主要原因之一。本研究结果显示,我院产ESBLs菌在大肠埃希菌和肺炎克雷伯菌中的分离率分别为71.0%、41.32%,总分离率为62.25%,高于我院2013年的分离率[4]及全国平均检出率[5],与张鹏亮等[6-8]研究的结果类似。由于ESBLs可通过编码质粒携带进行传播[9],常常与编码抵抗其他抗菌药物的耐药基因存于同一质粒上,从而使耐药基因在不同类型细菌之间扩散,导致其多药耐药的形成[10],很容易造成院内感染的发生,应引起医院院感部门及临床医护人员的高度关注。
产ESBLs大肠埃希菌的标本前3位分别为:尿液,分泌物和血液; 产ESBLs肺炎克雷伯菌来源标本前3位分别为:痰液,尿液,分泌物,与国内学者研究[11,12]基本一致,说明大肠埃希菌主要与泌尿系统感染有关,肺炎克雷伯菌主要与肺部感染有关。
与济宁市第一人民医院2013年耐药监测比较[4],2014年大肠埃希菌、肺炎克雷伯菌对各类抗菌药物的耐药性变化不明显,仅肺炎克雷伯菌对头孢曲松的耐药率上升较明显。对酶抑制剂复合制剂、头霉素类、碳青霉烯类抗生素以及阿米卡星具有很高的敏感性;因此,在临床抗感染治疗时应作为首选治疗药物。妥布霉素、头孢他啶、头孢吡肟的敏感性也较好;其中大肠埃希菌对呋喃妥因的敏感率也较好,可以作为临床抗感染的经验选择药物。产ESBLs株的耐药率均普遍高于ESBLs阴性株,与胡付品等[5]研究一致;产ESBLs肺炎克雷伯菌对氟喹诺酮类药物耐药率不高,而产ESBLs大肠埃希菌对氟喹诺酮类抗生素耐药率较高,应引起临床医护人员的高度重视[13],尽量避免使用该类药物。
综上所述,产ESBLs大肠埃希菌和肺炎克雷伯菌的耐药性呈逐年上升趋势,且呈多药耐药的现象,医院院感及临床医护人员应给予高度关注,避免此类菌株在医院内暴发流行。
1Safari M,Mozaari AS,Bahador A,et al.Prevalence of ESBL and MBL encoding genes in Acinetobacter baumannii strains isolated from patients of intensive care units (ICU).Saudi Journal of Biological Sciences,2015,22:424-429.
2金龙,都鹏飞.446例住院患者医院内多从耐药感染检测结果及分析.安徽医药.2015,36:797-800.
3Weinstein RA.产β-内酰胺酶耐药菌—全球性难题.急救快车,2002,8:18.
4李军,杨爱慈.2013年某院主要感染细菌的分布及耐药分析.中华实验和临床感染病杂志(电子版),2015,9:681-684.
5胡付品,朱德妹,汪复,等.2014年CHINET中国细菌耐药性检测.中国感染与化疗杂志,2015,15:401-410.
6王亚华,祝永明,邵平阳,等. 产超光谱β内酰胺酶大肠埃希菌的耐药分析.中华医院感染学杂志,2015,25:1221-1222.
7王珊珊,郭辉,邱文生,等.我院产ESBLs肺炎克雷伯菌和大肠埃希菌分布及耐药分析.青岛大学医学院学报.中国消毒学杂志,2015,51:303-305.
8张鹏亮,徐修礼,白露,等. 院感染大肠埃希菌和肺炎克雷伯菌的产酶率及耐药性分析. 中华医院感染学杂志,2015,25:508-510.
9Markovska R,Schneider I,Ivanova D,et al.Predominance of IncL/M and IncF plasmid types among CTX-M-ESBL-producing Escherichia coli and Klebsiella pneumoniae in Bulgarian hospitals.APMIS,2014,122:608-615.
10冯慧芬,赵秋民,段广才,等.产超广谱 β- 内酰胺酶大肠埃希菌和肺炎克雷伯菌的耐药性及其危险因素分析.现代预防医学,2015,42:1325-1327,510.
11包健. 院内大肠埃希菌和肺炎克雷伯菌的耐药性分析及分布.中华实验和临床感染病杂志(电子版),2014,8:77-79.
12张永恩,陈茜,牛霄梅,等.产ESBLs大肠埃希菌和肺炎克雷伯菌的临床分布及耐药性特点分析.海南医学,2013,24:257-260.
13杨永清,魏莲花,邹凤梅,等.2013年甘肃省人民医院细菌耐药性检测分析.中国感染与化疗杂志,2015,15:335-340.
10.3969/j.issn.1002-7386.2016.18.040
272111山东省济宁市第一人民医院检验科(李军);山东省嘉祥县人民医院心内科(陈桂林)
R 378.1
A
1002-7386(2016)18-2857-03
2016-02-17)

