2009—2013年某院重症监护病房常见细菌及耐药变迁
龙盛双,胡潇云,张啟鹏,王 勰,向加林,邱隆敏
(遵义医学院附属医院,贵州 遵义 563003)
·论著·
2009—2013年某院重症监护病房常见细菌及耐药变迁
龙盛双,胡潇云,张啟鹏,王勰,向加林,邱隆敏
(遵义医学院附属医院,贵州 遵义563003)
目的了解重症监护病房(ICU)近5年检出的常见细菌及其耐药性变迁,为临床合理用药提供依据。方法收集某三甲医院2009—2013年ICU患者送检标本分离的细菌,对其进行鉴定及药物敏感试验。结果2009—2013年ICU共分离细菌1 196株,居前5位的细菌为鲍曼不动杆菌、铜绿假单胞菌、金黄色葡萄球菌、大肠埃希菌、肺炎克雷伯菌,分别占29.60%、14.38%、12.21%、12.21%、11.37%。2009—2013年金黄色葡萄球菌对苯唑西林、庆大霉素、克林霉素、环丙沙星和利福平耐药率呈逐年下降趋势(均P<0.05), 5年未出现对万古霉素耐药的菌株;铜绿假单胞菌对头孢他啶、头孢吡肟、氨曲南、庆大霉素、阿米卡星、妥布霉素和哌拉西林/他唑巴坦的耐药率呈下降趋势(均P<0.05),2009—2012年亚胺培南耐药率为32.26%~46.43%,2013年为16.00%;鲍曼不动杆菌对阿米卡星、妥布霉素和复方磺胺甲口恶唑的耐药率均呈下降趋势(均P<0.05), 2009—2011年阿米卡星耐药率均>80%,2013年则为10.53%,5年间鲍曼不动杆菌对大部分抗菌药物具有较高的耐药性(耐药率>80%)。2009—2013年肺炎克雷伯菌、大肠埃希菌对哌拉西林/他唑巴坦、头孢唑林、头孢吡肟、阿米卡星和氨曲南等的耐药率呈下降趋势(均P<0.05)。结论该院ICU常见感染细菌对部分抗菌药物耐药性呈下降趋势,可能与国家政策的出台和医院的管理有关, 建议继续加强抗菌药物管理,合理使用抗菌药物,防止细菌耐药性增加。
重症监护病房; ICU; 耐药性; 抗药性,微生物; 耐药变迁; 抗菌药物; 合理用药
[Chin J Infect Control,2016,15(8):542-547]
重症监护病房(intensive care unit,ICU)患者基础疾病多,病情危重,有些患者长期大量使用广谱抗菌药物,其感染的病原菌及耐药性不断变化。本研究对2009—2013年贵州省某三甲医院ICU患者分离的细菌构成及其耐药趋势进行分析,旨在指导临床医生合理使用抗菌药物。
1 对象与方法
1.1标本来源收集2009—2013年某院ICU患者分离的细菌,每例患者分离菌株相同时取第1次培养的菌株。
1.2方法培养方法参照《全国临床检验操作规程》(第3版),细菌鉴定和药敏试验采用法国生物梅埃里公司VITEK 2 Compact-60全自动细菌鉴定及药敏系统,并辅以K-B纸片法。质控菌株大肠埃希菌ATCC 25922、金黄色葡萄球菌ATCC 25923、铜绿假单胞菌ATCC 27853、肺炎克雷伯菌ATCC 700603和粪肠球菌ATCC 29212,均来源于卫生部临床检验中心。
1.3判断标准药物结果判断参照美国临床实验室标准化协会(CLSI)2012年标准。
1.4统计学处理应用WHONET 5.6软件对药敏结果进行处理,SPSS 17.0软件进行统计学数据分析,菌株对同一种抗菌药物的耐药率随年度变化的趋势分析采用趋势χ2检验,P≤0.05为差异有统计学意义。
2 结果
2.1ICU感染常见细菌分布2009—2013年ICU共分离细菌1 196株,居首位的是鲍曼不动杆菌,主要的革兰阳性球菌为金黄色葡萄球菌,居前5位的细菌为鲍曼不动杆菌、铜绿假单胞菌、金黄色葡萄球菌、大肠埃希菌、肺炎克雷伯菌,分别占29.60%、14.38%、12.21%、12.21%、11.37%。见表1。
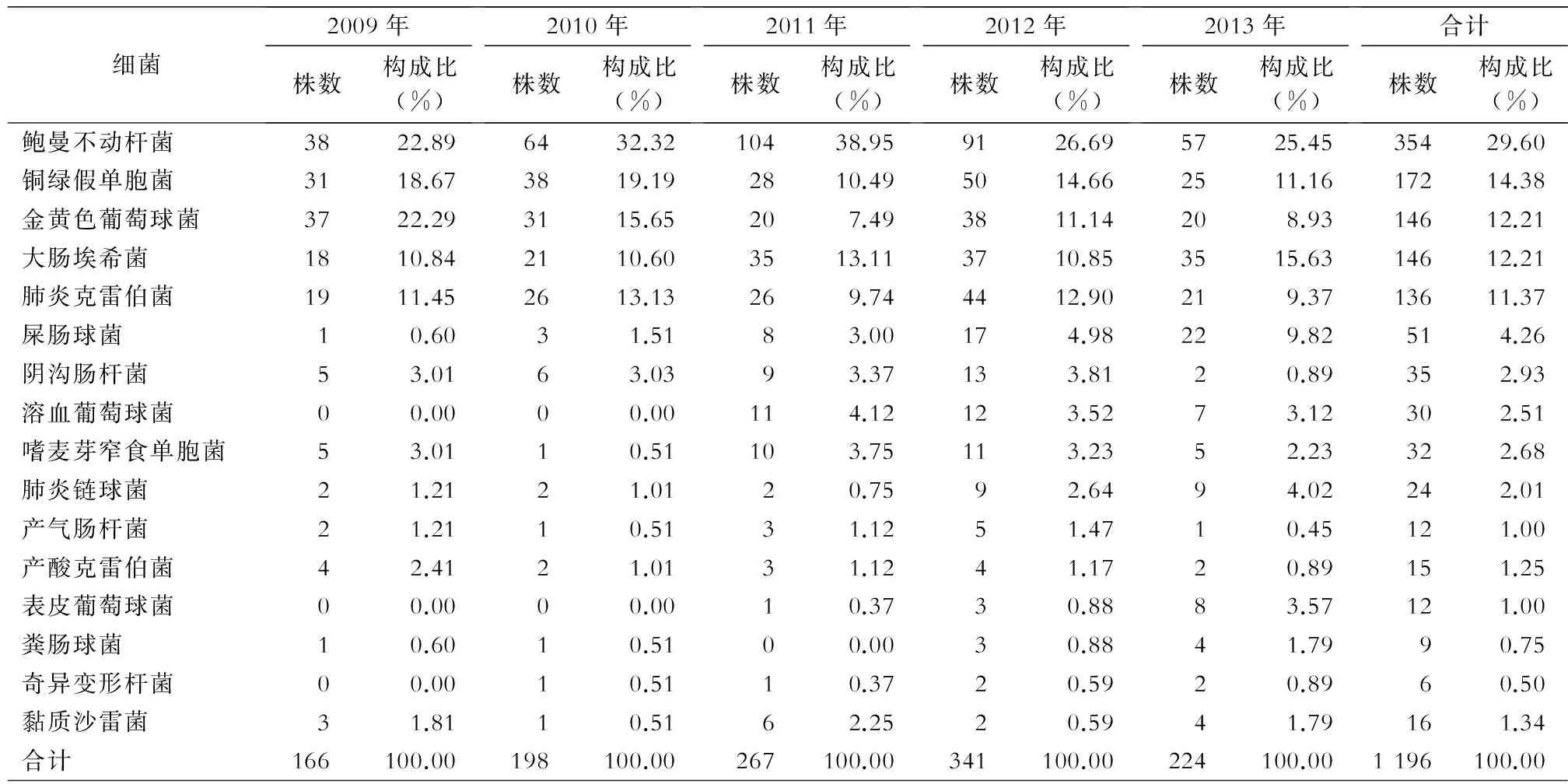
表1 2009—2013年ICU分离细菌分布及构成比
2.2ICU常见细菌耐药趋势分析
2.2.1金黄色葡萄球菌2009—2013年金黄色葡萄球菌对苯唑西林、庆大霉素、克林霉素、环丙沙星和利福平耐药率呈逐年下降趋势,差异有统计学意义(均P<0.05);对苯唑西林的耐药率由2009年的94.59%下降至2013年的50.00%;对奎奴普丁/达福普汀、利奈唑胺、红霉素和复方磺胺甲口恶唑的耐药率变化趋势,差异无统计学意义(均P>0.05);5年均未出现对万古霉素耐药的菌株,对利奈唑胺的耐药率为0~5.00%。见表2。
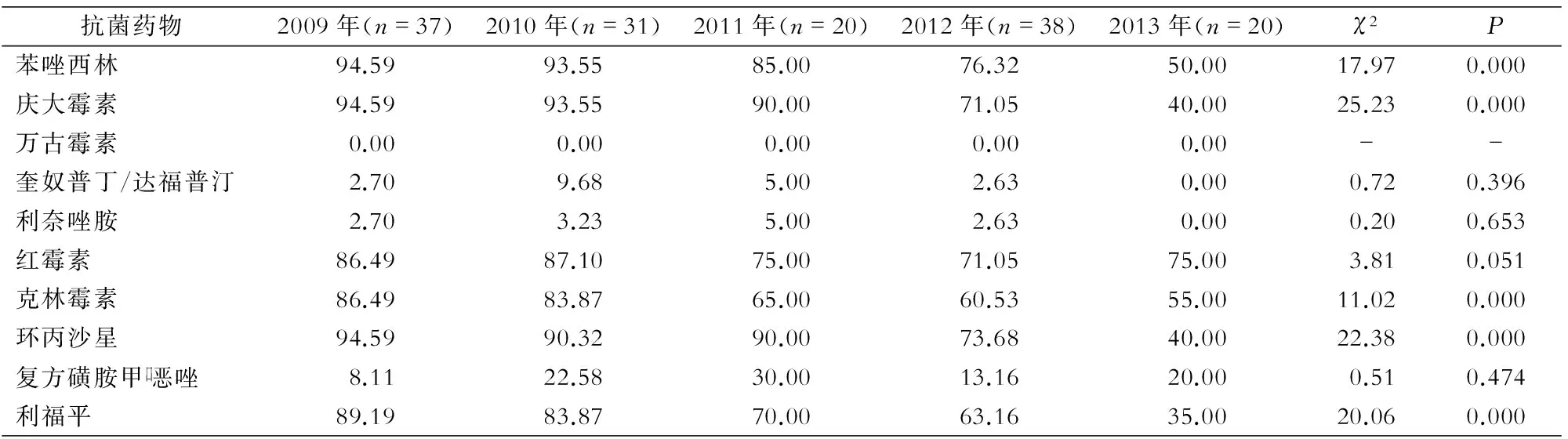
表2 2009—2013年ICU分离金黄色葡萄球菌对10种抗菌药物的耐药率比较(%)
2.2.2铜绿假单胞菌2009—2013年铜绿假单胞菌对哌拉西林/他唑巴坦、头孢他啶、头孢吡肟、氨曲南、阿米卡星、庆大霉素和妥布霉素的耐药率呈下降趋势,差异有统计学意义(均P<0.05);对亚胺培南、左氧氟沙星和环丙沙星的耐药率比较,差异无变化意义(均P>0.05)。除氨曲南外,其余10种检测抗菌药物2013年的耐药率均低于2009—2012年,2013年亚胺培南的耐药率为16.00%,2009—2012年亚胺培南耐药率为32.26%~46.43%。见表3。

表3 2009—2013年ICU分离铜绿假单胞菌对10种抗菌药物的耐药率比较(%)
2.2.3鲍曼不动杆菌2009—2013年鲍曼不动杆菌对阿米卡星、妥布霉素和复方磺胺甲口恶唑的耐药率呈下降趋势(均P<0.05),对其余8种抗菌药物的耐药率变化不明显(均P>0.05)。 2009—2011年鲍曼不动杆菌对阿米卡星的耐药率均>80%,2013年则为10.53%;2009—2012年鲍曼不动杆菌对复方磺胺甲口恶唑的耐药率为76.92%~92.31%,2013年则为36.84%。5年间鲍曼不动杆菌对大部分抗菌药物具有较高的耐药性(耐药率>80%)。见表4。

表4 2009—2013年ICU分离鲍曼不动杆菌对11种抗菌药物的耐药率比较(%)
2.2.4肺炎克雷伯菌2009—2013年肺炎克雷伯菌对哌拉西林/他唑巴坦、头孢唑林、头孢他啶、头孢曲松、头孢吡肟、氨曲南和阿米卡星的耐药率呈下降趋势,差异均有统计学意义(均P<0.05);对其余药物耐药率变化趋势比较,差异无统计学意义(均P>0.05)。2010、2012年肺炎克雷伯菌对亚胺培南的耐药率分别为7.69%和2.27%,其余3年未发现对亚胺培南耐药的菌株。见表5。
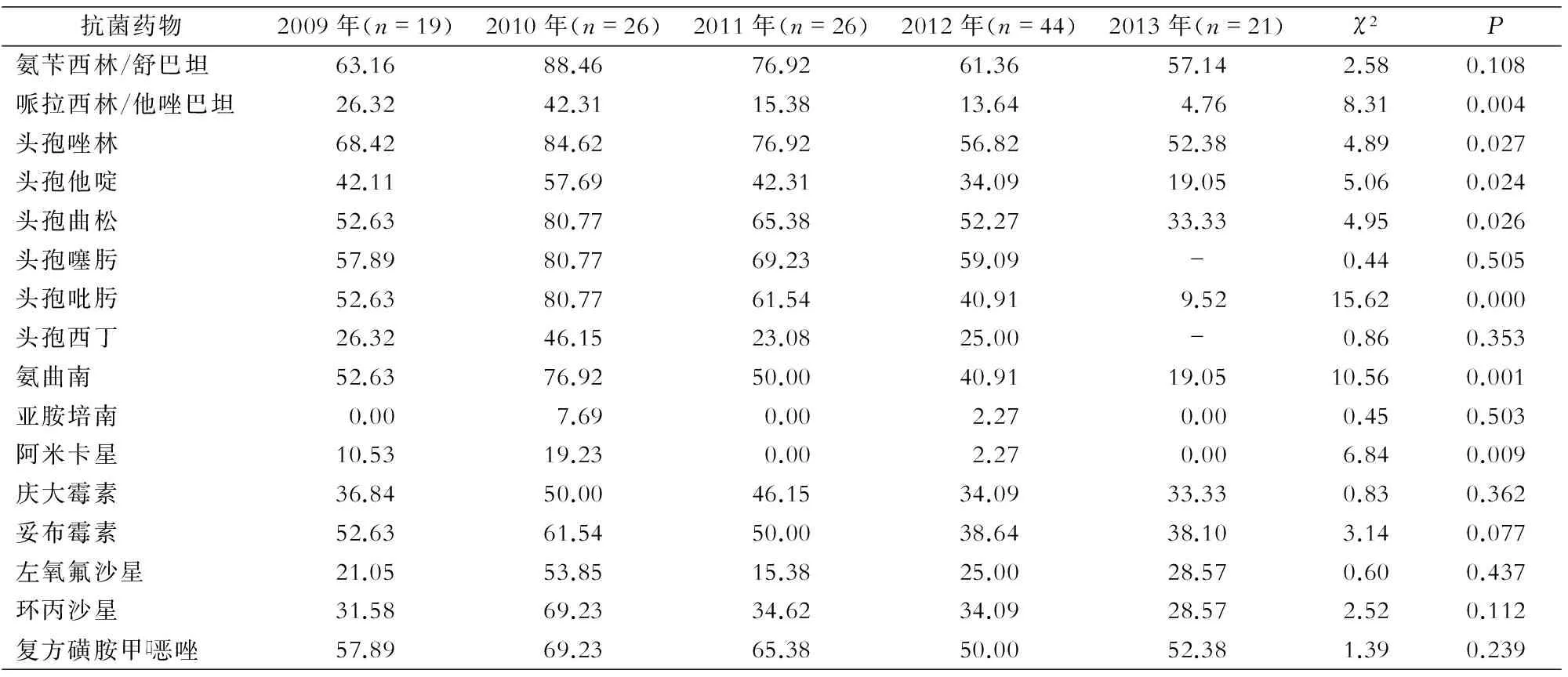
表5 2009—2013年ICU分离肺炎克雷伯菌对16种抗菌药物的耐药率比较(%)
2.2.5大肠埃希菌2009—2013年大肠埃希菌对氨苄西林、氨苄西林/舒巴坦、哌拉西林/他唑巴坦、头孢唑林、头孢吡肟、氨曲南、阿米卡星、庆大霉素、妥布霉素、环丙沙星、左氧氟沙星、复方磺胺甲口恶唑的耐药率均呈下降趋势(均P<0.05);对其余药物的耐药率比较,差异无统计学意义(均P>0.05)。2009—2012年未发现对亚胺培南耐药的大肠埃希菌,2013年亚胺培南的耐药率为2.86%。见表6。
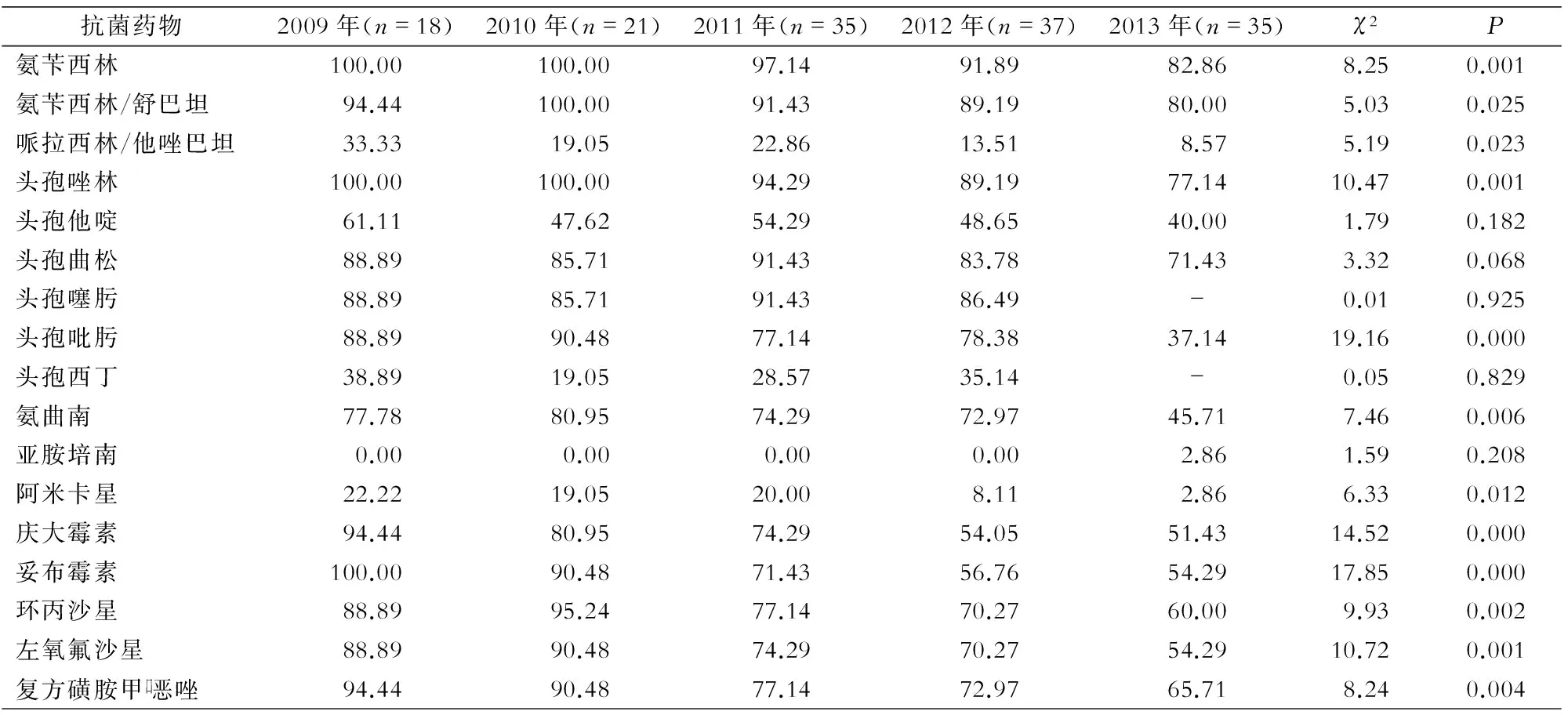
表6 2009—2013年ICU分离大肠埃希菌对17种抗菌药物的耐药率比较(%)
3 讨论
ICU是医院急危重患者救治的区域,由于患者病情危重,免疫力低下,介入治疗多,造成各种感染高发,并且分离病原体多样。本研究显示,2009—2013年ICU检出细菌达16种之多,居前5位的细菌分别为鲍曼不动杆菌、铜绿假单胞菌、大肠埃希菌、金黄色葡萄球菌和肺炎克雷伯菌,其中鲍曼不动杆菌一直居首位,这与卫生部全国细菌耐药监测网2011年数据及相关文献[1-4]报道一致。鲍曼不动杆菌居高不下,除与其外界环境中普遍存在有关外,还与高效广谱抗菌药物,如头孢哌酮/舒巴坦、碳青霉烯类抗生素等的使用有关,机体内对抗菌药物敏感的菌群受抑制或杀灭,破坏了菌群间的制约关系,使鲍曼不动杆菌过度生长[5-6],但不排除诊疗中引起的交叉感染,有待进一步研究。
本组调查结果显示,2009—2013年ICU检出居前5位的细菌对部分抗菌药物的耐药率呈下降趋势。金黄色葡萄球菌对苯唑西林、庆大霉素、克林霉素、环丙沙星和利福平的耐药率逐年下降趋势,与文献[7-8]报道相符,未发现对万古霉素耐药的金黄色葡萄球菌。铜绿假单胞菌对头孢他啶、头孢吡肟、氨曲南、庆大霉素、阿米卡星、妥布霉素耐药率呈下降趋势,中间有波动,其中头孢他啶的耐药率变化趋势与李德保等[8]研究不同。鲍曼不动杆菌对阿米卡星、妥布霉素及复方磺胺甲口恶唑的耐药率均呈下降趋势,该变化趋势与部分文献[9-10]报道不一致,复方磺胺甲口恶唑的耐药趋势与陈川等[11]的研究不同。肺炎克雷伯菌对哌拉西林/他唑巴坦、头孢唑林、头孢他啶、头孢曲松、头孢吡肟、阿米卡星和氨曲南的耐药率呈下降趋势,与杨立功等[12]报道的ICU肺炎克雷伯菌对β-内酰胺酶抑制剂复合制剂和头孢吡肟的耐药性呈逐年上升趋势不一致。大肠埃希菌对氨苄西林、氨苄西林/舒巴坦、哌拉西林/他唑巴坦、头孢唑林、头孢吡肟、环丙沙星、左氧氟沙星、阿米卡星、庆大霉素、妥布霉素、氨曲南和复方磺胺甲口恶唑的耐药率均呈下降趋势。细菌对部分抗菌药物耐药性呈下降趋势的原因可能有:(1)2009年卫生部办公厅出台了《关于抗菌药物临床应用管理有关问题的通知》,要求对抗菌药物按照《抗菌药物临床应用指导原则》中“非限制使用”、“限制使用”和“特殊使用”的分级管理原则进行分级管理,应加强临床微生物检测与细菌耐药监测工作,建立抗菌药物临床应用预警机制。根据文件要求,结合实际,2009年本院成立了抗菌药物管理小组,对限制或特殊使用的抗菌药物进一步加强了管理。患者如需使用此类抗菌药物,临床科室应进行全科会诊并提出申请,经过管理小组成员同意并签字后方可使用,同时本院还采取知识培训、信息反馈,检查督导等综合管理措施进一步规范抗菌药物的使用。(2)抗菌药物使用强度不同导致耐药率变化不同。研究[13]证实细菌耐药率与抗菌药物使用强度间存在一定的关系,使用强度越大,细菌对该药物的耐药率越高。谢多双等[14]研究显示,住院患者抗菌药物使用强度下降,铜绿假单胞菌的耐药率呈下降趋势。因ICU患者的特殊性,抗感染治疗常采用降阶梯治疗,选用广谱强效抗菌药物,且本院多局限于使用几种抗菌药物,如金黄色葡萄球菌感染时选用万古霉素,革兰阴性菌感染时选用碳青霉烯类或β-内酰胺酶抑制剂复合制剂,其他抗菌药物较少使用,上述5种细菌对常用抗菌药物耐药性的变化趋势可能与此有关。鲍曼不动杆菌对大多数抗菌药物保持较高耐药性,对第三、四代头孢菌素及氟喹诺酮类药物耐药率大部分>80%,2009年鲍曼不动杆菌对亚胺培南的耐药率为50.00%,2011年达92.31%。虽然鲍曼不动杆菌耐药性存在地区和医院差异[15],但本院相对较高,且检出一直处于首位,考虑与抗菌药物选择压力有关,应引起足够重视,合理选用抗菌药物,防止泛耐药甚至全耐药鲍曼不动杆菌的产生。
总之,ICU常见感染细菌对部分抗菌药物耐药性呈下降趋势,此得力于国家政策的出台和医院的有效管理。ICU感染细菌耐药性高,多重耐药菌所占比例大,临床治疗多重耐药菌感染非常棘手,建议进一步做好ICU耐药菌监测,加强抗菌药物管理,合理使用抗菌药物,防止细菌耐药性增加。
[1]朱任媛,张小江,杨启文,等.卫生部全国细菌耐药监测网2011年ICU来源细菌耐药监测[J].中国临床药理学杂志,2012,28(12):905-909.
[2]冯雪梅.我院2011至2012年ICU前五位细菌耐药分析及合理用药探讨[J].中国实用医药,2013,8(24):173-174.
[3]罗军,宁红,李红霞,等.重症监护室病原菌特点及耐药分析[J].重庆医学,2013,42(5):549-551.
[4]黄红卫,刘巧突,熊劲芝.ICU患者的病原菌分布与耐药情况分析[J].实用预防医学,2014,21(8):986-987.
[5]周云芳.非发酵菌的耐药性与临床对策[J].微生物与感染,2013,8(3):133-137.
[6]李园园,沈翰,葛卫红.我院2008—2012年ICU常用抗菌药物用量与革兰阴性菌耐药性的相关性分析[J].实用药物与临床,2014,17(6):751-755.
[7]刘华,鲜煌婷.2010~2013年重症监护病房病原菌分布及耐药性分析[J].实用医院临床杂志,2014,11(6):120-125.
[8]李德保,任冬梅,田春梅.2008—2010年某院临床主要病原菌分布及耐药性变迁[J].中国感染控制杂志,2013,12(1):54-58.
[9]翟如波,邱广斌,张昊,等.连续4年鲍曼不动杆菌感染分布及耐药性变迁[J].中国感染控制杂志,2012,11(6):454-456.
[10] 孙诚,陈柳勤,叶珩,等.2007—2011年重症监护病房鲍曼不动杆菌的耐药性变迁[J].实用医学杂志,2012,28(14):2370-2372.
[11] 陈川,范红,罗岚,等.2006—2010年华西医院鲍曼不动杆菌的耐药趋势分析[J].中国抗生素杂志,2012,37(5):352-356.
[12] 杨立功,袁轶群,罗晓华,等.重症监护病房肺炎克雷伯菌耐药分析[J].中国临床医学,2011,18(6):861-862.
[13] 沈波,许琴芬,荣菊芬,等.2007~2009年某医院抗菌药物使用与医院感染病原菌耐药性分析[J].药学实践杂志,2010,28(5):378-380.
[14] 谢多双,胡荍,明星,等.铜绿假单胞菌耐药率与抗菌药物使用强度的相关性研究[J].中国感染控制杂志, 2014,13(11):646-649.
[15] 陈佰义,何礼贤,胡必杰,等.中国鲍曼不动杆菌感染诊治与防控专家共识[J].中国医药科学,2012,2(8):3-8.
(本文编辑:豆清娅)
Common bacteria and change in antimicrobial resistance in the intensive care unit of a hospital from 2009 to 2013
LONGSheng-shuang,HUXiao-yun,ZHANGQi-peng,WANGXie,XIANGJia-lin,QIULong-min
(AffiliatedHospitalofZunyiMedicalCollege,Zunyi563003,China)
ObjectiveTo investigate the common bacteria and change in antimicrobial resistance in an intensive care unit (ICU) in the past 5 years, and provide evidence for rational use of antimicrobial agents.MethodsBacteria isolated from ICU patients in a tertiary first-class hospital from 2009 to 2013 were collected, identified, and performed antimicrobial susceptibility testing.ResultsA total of 1 196 bacteria isolates were isolated in 2009-2013, the top five species wereAcinetobacterbaumannii(A.baumannii, 29.60%),Pseudomonasaeruginosa(P.aeruginosa, 14.38%),Staphylococcusaureus(S.aureus, 12.21%),Escherichiacoli(E.coli, 12.21%), andKlebsiellapneumoniae(K.pneumoniae, 11.37%). Resistance rates ofS.aureusto oxacillin, gentamycin, clindamycim, ciprofloxacin, and rifampicin showed a decreasing tendency from 2009 to 2013(allP<0.05), and no strain was detected to be resistant to vancomycin during 5 years. Resistance rates ofP.aeruginosato ceftazidime, cefepime, aztreonam, gentamycin, amikacin, tobramycin, and piperacillin/tazobactam decreased gradually (allP<0.05), imipenem resistance rates were 32.26%-46.43% in 2009-2012 and 16.00% in 2013;A.baumanniimaintained a low level resistance to amikacin, tobramycin, and compound sulfamethoxazole(allP<0.05),resistance rates to imipenem were all >80% in 2009-2011 and 10.53% in 2013,A.baumanniihad high resistance rates to most antimicrobial agents(resistance rates were >80%) during 5 years. Resistance rates ofK.pneumoniaeandE.colito piperacillin/tazobactam, cefazolin, cefepime, amikacin, and aztreonam had a decreased tendency in 2009-2013(allP<0.05).ConclusionThe common bacteria causing infection in the ICU of this hospital showed a downward trend, which may be related to the introduction of national policies and management of hospital, continuous management of antimicrobial agents is suggested, antimicrobial agents should be used rationally to prevent the increase of bacterial resistance.
intensive care unit; ICU; drug resistance; drug resistance, microbial; change in drug resistance; antimicrobial agent; rational drug use
2015-11-18
贵州省卫生计生委科学技术基金项目(gzwjkj2014-1-070)
龙盛双(1973-),男(苗族),贵州省锦屏县人,副主任医师,主要从事医院感染管理研究。
邱隆敏E-mail:qiulm128@163.com
R181.3+2
A
1671-9638(2016)08-0542-06
DOI:10.3969/j.issn.1671-9638.2016.08.002

