6种根治性肾盂、输尿管尿路上皮癌的手术方式比较研究
李晓刚,孙 抒,董秀哲,金铁雄.延边大学医院泌尿外科,吉林 延吉 33000;.延边大学病理科,吉林 延吉 33000
6种根治性肾盂、输尿管尿路上皮癌的手术方式比较研究
李晓刚1,孙抒2,董秀哲1,金铁雄1
1.延边大学医院泌尿外科,吉林 延吉 133000;2.延边大学病理科,吉林 延吉 133000
[摘要]背景与目的:根治性肾盂输尿管癌手术方式多种多样,每种手术方式各有优缺点,选择何种手术方式进行治疗仍有争议,该研究选择了6种根治性肾盂输尿管癌的手术方式,探讨不同术式的安全性及有效性。方法:回顾性分析2002年1月—2013年10月吉林省延吉市延边大学医院收治的135例肾盂及输尿管癌患者的临床资料,比较6种手术方式的各项指标,包括手术时间、出血量、术后肠道功能恢复时间、术后再发膀胱癌概率和术后生活质量评分差异等情况。结果:A、B组均顺利完成手术,C组5例因输尿管残端未能完全拖出而更改为A组手术方式,D组2例因输尿管残端未能完全拖出而更改为A组手术方式,E组因术区黏连或术中出血,3例更改为D组手术方式,1例更改为A组手术方式,F组1例因术中出血更改为A组手术方式,各种手术方式术后生存率比较差异无统计学意义。结论:6种治疗肾盂输尿管癌的手术方式均安全有效,但各有优缺点,临床上需根据具体情况选择不同手术方式。
[关键词]肾输尿管切除术;肾盂肿瘤;输尿管肿瘤
上尿路上皮肿瘤约占全部尿路上皮肿瘤的50%,且发病率逐年升高[1]。根治性肾、输尿管全长切除术是治疗肾盂输尿管癌的标准术式。传统手术方式需要在腰部及腹部行两个切口,离断腰部三层肌肉及腹部肌肉,对患者创伤大,出血多,并发症多,恢复时间长,且术中需要重新摆放体位,延长了麻醉及手术时间。随着腔镜技术的发展,衍生出了多种新的根治性手术治疗方式,临床上对各种手术方式孰优孰劣争论较多[2-5],每种手术方法各有优缺点,目前文献并未报道哪种方法优势明显。本文结合吉林省延吉市延边大学医院临床资料对各种根治性手术方式进行比较。
1 资料和方法
1.1临床资料
分析2002年1月—2013年10月吉林省延吉市延边大学医院收治的135例肾盂及输尿管癌患者的临床资料,男性86例,女性49例,年龄31~82岁,平均56.4岁,其中左侧76例,右侧59例,肾盂、肾盏癌46例,上段输尿管癌35例,中段输尿管癌22例,下段输尿管癌32例,所有患者术前均行膀胱镜检查证实未合并膀胱肿瘤。肿瘤细胞分级分别为G172例,G239例,G324例,临床分期参考美国癌症联合会(American Joint Committee on Cancer,AJCC)2002年TNM分期标准,其中T0N0M031例,T1N0M064例,T2N0M034例,T3N0M06例。因镜下血尿就诊者36例,因肉眼血尿就诊者49例,因腰腹痛就诊者15例,无症状或体检发现者35例。术前所有患者行泌尿系统B超、膀胱镜、尿脱落细胞学检查及病变部位平扫CT,根据患者具体情况不同,选择性采用静脉肾盂造影、逆行肾盂造影、强化CT及核磁共振检查,32例患者应用输尿管镜取活检。术前52例明确为尿路上皮癌,其中输尿管镜检查确诊31例,尿脱落细胞检查发现癌细胞21例。所有病例术后病理均证实为尿路上皮癌。
1.2治疗方法
根据治疗方法不同,将病例分成6组,A组即传统开放手术组,共22例,包括肾盂、肾盏癌8例,上段输尿管癌5例,中段输尿管癌6例,下段输尿管癌3例。分别在腰部及腹部行两个切口切除患肾全长输尿管及输尿管开口周围部分膀胱壁,膀胱切口以吸收线分层缝合。B组即单一切口组,共8例,包括中段输尿管癌6例,下段输尿管癌2例。经腹直肌切口切除患肾全长输尿管及输尿管开口周围部分膀胱壁,膀胱切口以吸收线分层缝合。C组即开放联合经尿道手术组,共21例,包括肾盂、肾盏癌13例,上段输尿管癌8例。先侧卧位经腰部切口切除患肾,游离输尿管下段残端至髂血管分叉水平,输尿管下段残端内置入F6输尿管导管至膀胱内,将输尿管残端与输尿管导管缝合固定并内翻输尿管,变患者为截石位,经尿道将输尿管导管拖出至尿道外,同时将输尿管残端脱套至膀胱内,保持在适当张力下再应用等离子切除镜环形切开输尿管开口旁2.0 cm范围膀胱壁全层,完成全长输尿管及输尿管开口部分膀胱壁的切除,标本自尿道取出体外,膀胱切口不缝合,输尿管远端见到黑色或黄白色电切及电凝痕迹,证实输尿管已完全切除[6]。D组即改良开放联合经尿道手术组,共24例,包括肾盂、肾盏癌15例,上段输尿管癌9例。先侧卧位经腰部切口切除患肾,游离输尿管下段残端至髂血管分叉水平,将输尿管残端经腰部切口处牵出体外,备用。变患者为截石位,应用等离子切除镜环形切开输尿管开口旁膀胱壁全层,体外牵拉输尿管残端,完成全长输尿管及输尿管开口部分膀胱壁的切除,膀胱切口不缝合[6]。E组即后腹腔镜联合开放组,共54例,包括肾盂、肾盏癌8例,上段输尿管癌11例,中段输尿管癌9例,下段输尿管癌26例。侧卧位后腹腔镜下肾周筋膜外切除患肾,游离输尿管至髂血管分叉水平,将患肾推入盆腔内,变患者为平卧位,经下腹部腹直肌切口或下腹部斜切口将患肾取出,并切除全长输尿管及输尿管开口部分膀胱壁,吸收线分层缝合膀胱切口。F组即全腔镜组,共6例,包括肾盂、肾盏癌2例,上段输尿管癌2例,中段输尿管癌1例,下段输尿管癌1例。首先截石位,应用等离子切除镜距患侧输尿管开口旁2.0 cm处环形切开膀胱壁全层,直到见到膀胱外脂肪层,留置三腔导尿管,完成输尿管口周围膀胱壁袖套状切除。变患者为侧卧位,后腹腔镜下肾周筋膜外切除患肾,并直视下游离输尿管至髂血管分叉水平,将剩余输尿管及部分输尿管口周围膀胱壁拉出,确认标本完整后,适当扩大腰部切口取出标本,膀胱切口不缝合。所有病例均定期膀胱灌注羟基喜树碱或吡柔比星,其中15例行全身化疗,2例行局部放疗。121例患者术后获随访,随访时间12~60个月(E、F组随访时间大于等于12个月,但小于60个月),随访采取终止点法,用完全数据和截尾数据表示每例患者的随访结果。
1.3观察指标
比较各手术方式的手术时间、术中失血量、术后肠道功能恢复时间、膀胱肿瘤复发概率及术后生存率等指标。根据WTO生活质量评定简表记录并对比患者接受不同手术方式手术后1个月的生活质量评分。另将A、B组列为开放手术组(组1),C、D组列为改良手术组(组2),E、F组列为微创手术组(组3),比较组间各项指标。
1.4统计学处理
应用SPSS 20.0软件进行统计分析,计量资料比较采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。生存率曲线采取寿命表法绘制,采用log-rank检验进行分析。
2 结 果
A、B组均顺利完成手术,C组5例因输尿管残端未能完全拖出更改为A组手术方式,D组2例因输尿管残端未能完全拖出更改为A组手术方式,E组因术区黏连或术中出血,3例更改为D组手术方式,1例更改为A组手术方式,F组1例因术区黏连或出血更改为A组手术方式,无手术中死亡病例。3例术后发生盆腔手术区局限性肿瘤,再次手术切除肿瘤证实为输尿管尿路上皮癌,12例因肿瘤多发转移死亡。
2.1不同手术方式各项指标比较
比较手术时间、出血量、肠道功能恢复时间及术后1个月生活质量评分等指标,微创组优于改良手术组及开放手术组,3组间比较差异均有统计学意义(P<0.05,表1),但微创组、改良手术组及开放手术组组内比较差异无统计学意义(P>0.05,表2)。

表1 不同手术组间各项指标比较Tab.1 The comparison of clinical data among diferent surgical groups
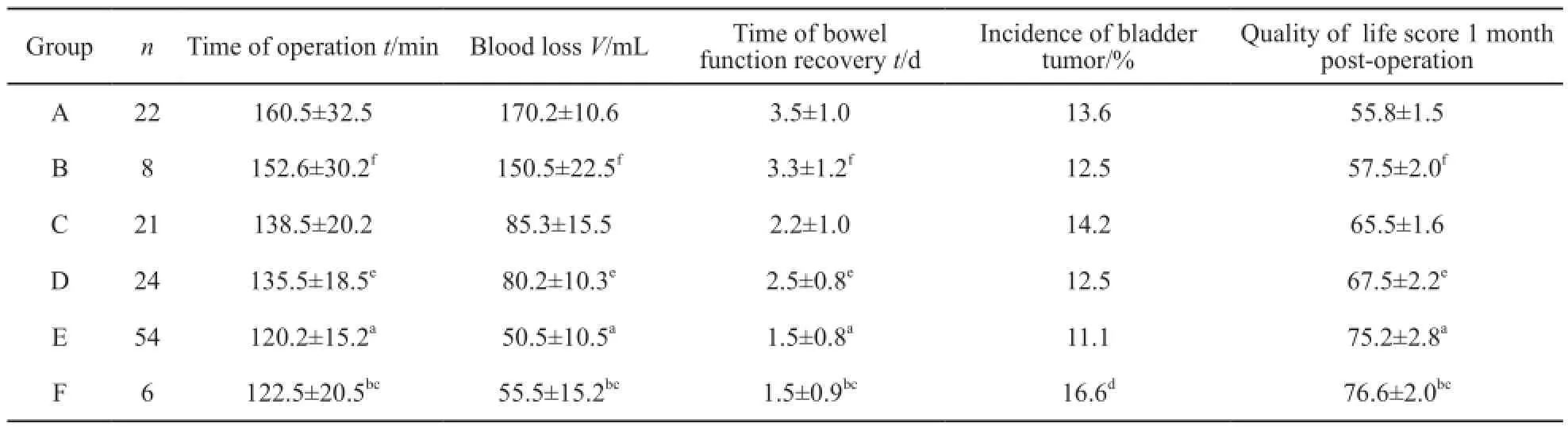
表2 不同手术方式间各项指标比较Tab.2 The comparison of clinical data among diferent surgical methods
2.2术后再发膀胱癌比较
17例术后再发膀胱癌,其中A组3例,B组1例,C组3例,D组3例,E组6例,F组1例。12例行经尿道切除,术后按膀胱癌规律灌注药物,5例行膀胱全切除尿流改道。各手术组间比较膀胱癌发生率差异无统计学意义(P>0.05,表1)。各种手术方式间比较膀胱癌发生率差异无统计学意义(P>0.05,表2)。
2.3术后生存率比较
6种手术方式术后生存曲线见图1,各手术组间1年生存率比较差异无统计学意义(P>0.05),其中改良手术组及开放手术组随访时间满5年,5年生存率比较差异无统计学意义(P>0.05,表3)。
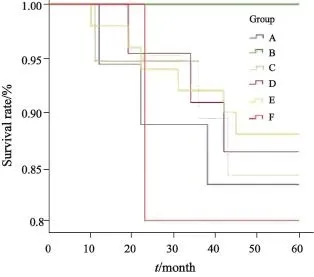
图1 不同手术方式术后生存曲线Fig.1 Survival curve of diferent surgical types
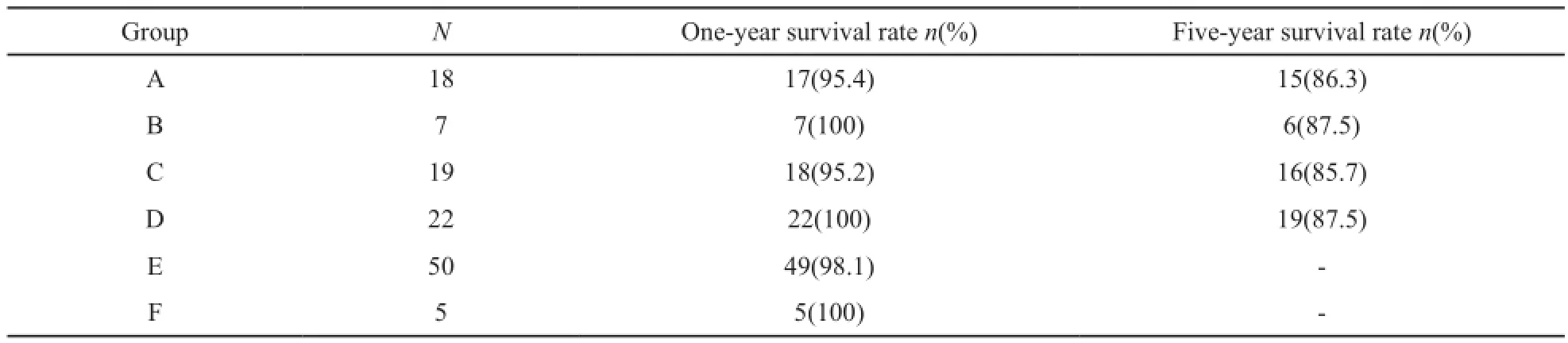
表3 不同手术方式术后生存率比较Tab.3 The comparison of postoperative survival rates among diferent surgical types
3 讨 论
根治性肾盂输尿管癌手术方式多种多样,各有其优缺点,但目前尚无一种手术方式受到临床工作者的一致认可。传统的肾盂输尿管癌手术方式是经腰部及腹部行两个切口分别切除肾脏、全长输尿管及患侧输尿管开口周边2.0 cm范围内的全层膀胱壁,是治疗肾盂输尿管癌公认的标准治疗方法[7]。采用该术式能有效地预防输尿管残端癌及膀胱癌的发生,在临床上已广泛应用[8]。此种根治术虽效果确切,但手术时间长、术后患者恢复慢、住院时间长、全身情况较差的患者难以耐受手术。Valdivia等[9]在肾盂癌根治术中首先进行了手术方式的改良,应用腰部切口联合经尿道、输尿管套叠切除法完成了肾盂、输尿管癌根治术,取得了良好的效果。随后一些报道将此术式与传统双切口方法进行了比较。结果显示,此术式在手术时间、术中出血量及术后肠功能恢复方面优于传统双切口术式[10]。此后,随着腔镜技术的进步,各种改良的手术方式层出不穷,我们结合文献共总结了6种根治性治疗的手术方式,并将其在临床中选择应用。
本研究A组为传统双切口手术,均顺利完成手术。我们发现,虽然传统双切口手术方式的手术时间长、术后恢复较慢,但其适合于肾盂及全输尿管任意部位发生的肿瘤,而且,传统手术方式是其他5种手术方式失败的最佳补救治疗方案,本研究中有9例因其他手术方式失败中转为A组手术方式。B组手术方式相比于传统手术方式虽减少了腰部切口,但腹部切口明显变长。进行患肾切除时视野暴露较差,其适合于术前诊断不明确,带有探查性质的手术选择。本组中选用此种手术方式的病例,均因高度怀疑输尿管肿瘤,但术前各项检查未能明确。C组手术方式是伴随着经尿道微创手术的发展而改良形成的。Sailka等[10]比较了辅助经尿道、输尿管剥脱与常规双切口肾、输尿管切除联合膀胱袖状切除的差别,发现在手术时间及术中出血量方面,前者明显优于后者,其相比传统双切口手术组,减少了一处腹部切口,明显缩短了手术时间,且患者术后疼痛症状轻,恢复快。但缺点是部分患者输尿管残端脱套至膀胱内失败,导致被迫中转开放手术,或无法完整切除输尿管残端,导致输尿管残端癌发生,并增加了膀胱内发生癌症的概率。本研究显示,6种手术方式术后膀胱癌发生概率无明显差异,但本组中有5例患者因输尿管残端脱套失败更改为传统双切口手术方式。另有3例发生盆腔局限性肿瘤,手术病理证实为输尿管癌,考虑与术中输尿管脱套不完全,遗漏部分输尿管有关。此结果一方面提示了此种手术方式的缺点,另一方面也说明彻底处理输尿管残端在根治性肾盂输尿管癌手术中的必要性。而且对于输尿管中下段肿瘤,因无法行输尿管脱套,亦不适合此种手术方式。因为输尿管脱套失败率较高,且容易出现输尿管残端切除不彻底的情况,因此又出现了改良开放联合经尿道手术方式,即本文中D组手术方式,本组中除2例因牵拉过程中输尿管断裂而更改为A组手术方式外,均顺利完成手术。该手术方式除了具有C组手术方式的各项优点外,还减少了部分患者因输尿管脱套困难导致输尿管断裂或切除不完全的问题,但此种手术方式仍需充分游离输尿管下段,以避免因输尿管游离不彻底导致的输尿管断裂,而且其只适合于输尿管上段及肾盂肿瘤。
随着腹腔镜手术的飞速进步,出现了集合微创手术及开放手术共同优点的手术方式,即我们所采用的E组手术方式。因其具有创伤小、出血少及恢复快等优点,微创治疗肾盂肿瘤已经成为国外泌尿科医师的共识[11]。目前腹腔镜手术在肾盂癌的治疗中发挥越来越重要的作用,多数学者报道,腹腔镜行肾盂、输尿管全切术可达到根治目的[12-14],此种手术方式减少了对肌肉和神经破坏较大的腰部切口,而通过下腹部切口完整取出全部标本,不仅适用于各个部位的肿瘤,而且有效地避免了肿瘤种植转移的可能。通过下腹部切口可良好地暴露输尿管开口部位,可一同处理合并的膀胱肿瘤,且缝合膀胱切口后,减少了术后漏尿的发生,也缩短了术后留置导尿管的时间,本组病例术后1周均拔出导尿管,无尿漏患者。本组中有3例患者因肾周黏连严重及术中出血更改为A组手术方式,说明在某些特殊情况下,传统开放手术仍具有腔镜手术不可比拟的优势。为进一步减少手术创伤,有学者又提出了全腔镜手术治疗肾盂、输尿管肿瘤[15-16],即本研究中的F组。其相比于传统双切口手术组,术后患者疼痛症状轻,适用于肾盂及全长输尿管肿瘤,亦可同期处理合并的膀胱肿瘤。但其仍需在腰部或腹部做切口取出标本,对肌肉及神经破坏较大,而且此种手术方式有可能出现肿瘤细胞自输尿管开口扩散至后腹腔,造成肿瘤种植转移,故需要首先封闭输尿管,但也增加了操作的难度。本研究证实,对比E组手术方式,F组各项指标并不优于E组,所以对于肾盂及输尿管肿瘤的治疗推荐采用E组手术方式。
肾盂输尿管尿路上皮癌的预后主要与肿瘤分期及分级相关,分期及分级越高,生存率越低,与手术的方式无关[12]。本研究显示,生存时间小于5年的患者均为高肿瘤分期及分级的患者,而不同手术方式间比较显示,手术方式与术后生存时间无关,亦与文献报道相符,因此无论采用何种手术方式,早期诊断对于改善患者的预后是至关重要的。本研究将6种手术方式又分成开放组、改良组及微创组进行组间比较,发现手术时间、出血量、肠道功能恢复时间及术后生活质量评分等指标组间差异有统计学意义,一定程度上说明了腔镜治疗在肾盂输尿管癌根治术中的重要性。
综上所述,各种根治性手术方式均有优缺点,临床需根据患者情况灵活掌握。传统双切口手术适用于任意部位的肿瘤,并可作为各种改进手术方式失败的补救方法。在传统手术方式中引入腔镜因素符合医学发展规律并有益于患者,但无论选择何种手术方式,首要目的是保证根治性切除肾输尿管全长及膀胱壁内段。
[参考文献]
[1] ALAN J W, LOUIS R K, ANDREW C N, et al. Campbellwalsh urology [M]. 10th ed. Philadlphia: Saunders, 2012:1516.
[2] 李 博, 顾 恒, 王昌兵, 等. 腹膜后腹腔镜肾盂癌、输尿管癌根治术13例报告 [J]. 腹腔镜外科杂志, 2012,17(12): 943-944.
[3] 于 满, 王志勇, 张利国, 等. 先经尿道切除膀胱壁段输尿管的肾输尿管切除治疗上尿路肿瘤 [J]. 中国内镜杂志,2008, 14(1): 91-93.
[4] 伍耿青, 邹晓峰, 袁源湖, 等. 联合腔镜肾输尿管全切除术13例报告 [J]. 中国内镜杂志, 2009, 15(11): 1219-1221.
[5] GEAVLETE P, GEORGESCU D, BANCU S, et al. Endoscopic ureteral procedures for one-step nephroureterectomy:experience in 100 cases [J]. J Endourol, 2007, 21(9):1019-1024.
[6] 李晓刚, 辛志刚, 吴文元, 等. 改良式肾盂癌根治术42例临床分析 [J]. 中国综合临床, 2011, 27(10): 1106-1107.
[7] BIRD V G, KANAGARAJAH P. Surgical management of upper tract urothelial carcinoma [J]. Indian J Urol, 2011,27(1): 2-9.
[8] 孔垂泽, 刘 奔, 李振华, 等. 预防肾盂输尿管癌术后再发膀胱癌的手术方法研究 [J]. 中华泌尿外科杂志, 2006,27(4): 250-252.
[9] VALDIVIA URÍA J G, LÓPEZ J A, BAYO OCHOA A, et a1. Endoscopic ureterectomy [J]. Arch Esp urol, 1991, 44(5):573-575.
[10] SAILKA T, NISHIGUCHI J, TSUSHIMA T, et a1. Comparative study of ureteral stripping versus open ureterectomy for nephroureterectomy in patients with transitional carcinoma of the renal pelvis [J]. Urology, 2004, 63(5): 848-852.
[11] RAZDAN S, JOHANNES J, COX M, et a1. Current practice patterns in urologic management of upper-tract transitionalcell carcinoma [J]. J Endourol, 2005, 19(3): 366-371.
[12] LUGHEZZANI G, BURGER M, MARGULIS V, et al. Prognostic factors in upper urinary tract urothelial carcinomas:a comprehensive review of the current literature [J]. Eur Urol, 2012, 62(1): 100-114.
[13] ROUPRÊT M, HUPERTAN V, SANDERSON K M,et a1. Oncologic control after open or laparoscopic nephroureterectomy for upper urinary tract transitional cell carcinoma: a single center experience [J]. Urology, 2007,69(4): 656-661.
[14] HSUEH T Y, HUANG Y H, CHIU A W, et a1. Survival analysis in patients with upper urinary tract transitional cell carcinoma: a comparison between open and hand-assisted laparoscopic nephroureterectomy [J]. BJU Int, 2007, 99(3):632-636.
[15] 刘 锋, 毛祖杰, 张 琦, 等. 完全腹腔镜肾盂输尿管癌根治术治疗上尿路肿瘤32例报告 [J]. 中国微创外科杂志,2011, 11(11): 989-991.
[16] 董建平, 丁占一, 韩多亮, 等. 腹腔镜联合尿道电切镜行肾输尿管切除并膀胱袖状切除术治疗上尿路肿瘤 [J]. 腹腔镜外科杂志, 2011, 16(6): 416-418.
DOI:10.19401/j.cnki.1007-3639.2016.06.011
中图分类号:R737.6
文献标志码:A
文章编号:1007-3639(2016)06-0546-06
收稿日期:(2015-02-22 修回日期:2015-11-07)
通信作者:李晓刚 E-mail: lxg2994620@qq.com
Comparative study of six operations for the treatment of upper urinary tract carcinoma
LI Xiaogang1,SUN Shu2, DONG Xiuzhe1, JIN Tiexiong1
(1.Department of Urology, the Hospital of Yanbian University,Yanji 133000, Jilin Province, China; 2.Department of Pathology, Yanbian University, Yanji 133000, Jilin Province, China)Correspondence to: LI Xiaogang E-mail: lxg2994620@qq.com
[Abstract]Background and purpose: Radical nephroureterectomy can be performed in a variety of ways, and each method has its advantages and disadvantages. It still remains controversial for choosing the surgical methods. In this study, we chose six surgical methods and investigated the safety and efficacy of different methods in treating upper urinary tract carcinoma. Methods: We retrospectively analyzed 135 patients with upper urinary tract transitional cell carcinoma who underwent operations in our hospital from Jan. 2002 to Oct. 2013, and compared the data of six different operations including operating time, volume of bleeding, time of bowel function recovery and incidence of bladder carcinomas. Results:The operations were successfully completed in groups A and B. Five cases in group C were transferred into group A because of failing to pull the nub of the ureter. Two cases in group D were transferred into group A because of failing to pull the nub of the ureter. Three cases in group E were transferred into group D and 1 case was transferred into group A because of adhesion or bleeding. One case in group F was transferred into group A because of bleeding. There was no statistically significant difference in survival rates among six operations. Conclusion: Six operations are all safe and effective for the treatment of upper urinary tract carcinomas. Each method has its advantages and disadvantages. We should choose different methods according to particular cases.
[Key words]Nephroureterectomy; Renal pelvic carcinoma; Ureteral carcinoma

