中西医结合治疗脾虚、阴虚、湿热型臌胀的疗效观察
胡立建
中西医结合治疗脾虚、阴虚、湿热型臌胀的疗效观察
胡立建
目的 探讨中西医结合治疗脾虚、阴虚、湿热型臌胀的疗效。方法 随机将67例患者分为治疗组和对照组。治疗组采用中医辨证分型论治结合西药治疗的方法,对照组采用单纯西药治疗。观察两组的疗效和肝功能指标改善情况。结果 治疗组总有效率91.9%,对照组总有效率76.7%,治疗组明显优于对照组,P<0.05,治疗组经治疗后肝功能指标改善明显优于对照组,差异有统计学意义,P<0.05。结论 中医辨证施治结合西药治疗臌胀具有较好的临床疗效,优于单纯西药治疗。
肝硬化腹水;臌胀;中医药;中西医结合
臌胀(肝硬化腹水)是晚期肝硬化失代偿期的最重要的、最突出的临床表现,患者由于肝病久治不愈,肝功能受损严重而形成低蛋白血症及门静脉压力增高等多种因素导致[1]。该病发病率高且预后差,是国内外医者研究的热点课题。我院于2010—2014年对67例臌胀患者给予中医辨证分型论治结合西药治疗,现报告如下。
1 资料与方法
1.1 一般资料 选择2010—2014年我院收治的67例臌胀患者,均符合中华中医药学会脾胃病分会2011年颁布的肝硬化腹水中医诊疗规范专家共识意见中的相关标准[2],随机将67例患者分为治疗组和对照组。治疗组37例,男29例,女8例,年龄34~71岁,平均59.3岁;病程2~16年,平均11.2年;31例患者为肝炎肝硬化,另6例为酒精性肝硬化。对照组30例,男21例,女9例,年龄35~69岁,平均61.8岁;病程2~19年,平均10.8年;27例患者为肝炎肝硬化,另3例为酒精性肝硬化。两组患者一般资料差异无统计学意义,P>0.05,具有可比性。
1.2 治疗方法 两组患者均限制水盐摄入,治疗期间禁酒,每日进水量在前日尿量基础上增加500 mL,严禁辛辣、刺激饮食,密切观察并发症。
对照组:根据患者肝功能情况选用甘草酸二铵或门冬氨酸钾镁、促肝细胞生长素,还原型谷胱甘肽等。根据患者腹水的多少给予安体舒通片口服,若腹水顽固且量大,给予速尿肌注或静注。对于门脉高压者给予心得安片口服,低蛋白血症严重者给予人血白蛋白静脉滴注。治疗2个月。
治疗组:在对照组治疗基础上,给予中医辨证分型施治。
脾虚气滞型:给予猪苓(去皮)9 g,党参12 g,茯苓15 g,白术15 g,水红子15 g,防己15 g,泽泻15 g,桂枝(去皮)15 g,苍术15 g,厚朴15 g,陈橘皮15 g,甘草15 g,丹参30 g、黄芪30 g,白茅根30 g。5剂,水煎服,1剂/d,分两次服用。5剂后患者腹水量减少,水肿减轻,体力恢复明显,以柴芍六君汤加减,治疗2个月。阴虚湿热型:给予茵陈15 g,栀子15 g,大黄(去皮)15 g,飞滑石15 g,淡黄苓15 g,石菖蒲15 g,生地15 g,川贝母15 g,木通15 g,水牛角15 g,藿香15 g,连翘15 g,薄荷15 g,玄参9 g,麦冬9 g,太子参20 g,白茅根30 g。6剂,水煎服,1剂/d,分两次服用。6剂后,患者食量大增,腹胀明显减轻,水肿减轻,继续以上方增减服用2个月。
湿热蕴结型:生大黄6 g,甘草6 g,栀子9 g,莪术9 g,猪苓(去皮)9 g,丹参12 g,马鞭草15 g,泽兰15 g,水红子15 g,茯苓15 g,白术15 g,泽泻15 g,赤芍20 g,茵陈30 g,板兰根30 g,大腹皮30 g,6剂,水煎服,1剂/d,分两次服用。6剂后,患者腹水减少,体力明显恢复,腹不胀、胁不痛,继续以上方治疗2个月。
1.3 疗效标准 显效:腹水消失,食欲良好,临床症状完全消失,肝功能恢复正常,B超检查脾脏缩小。有效:临床症状明显减轻,腹水减轻50%以上,食欲有所改善,肝功能指标下降50%以上。B超检查脾脏缩小或不变。无效:腹水未减少或增多,临床症状无改善或加重。
1.4 统计学方法 运用SPSS 20.00软件对数据进行统计学处理,计量资料以(±s)表示,用t检验,计数资料用χ2检验,以P<0.05为差异有统计学意义。
2 结果(表1~2)

表1 两组患者临床疗效比较[n(%)]
表2 两组患者治疗前后肝功能指标变化(±s)
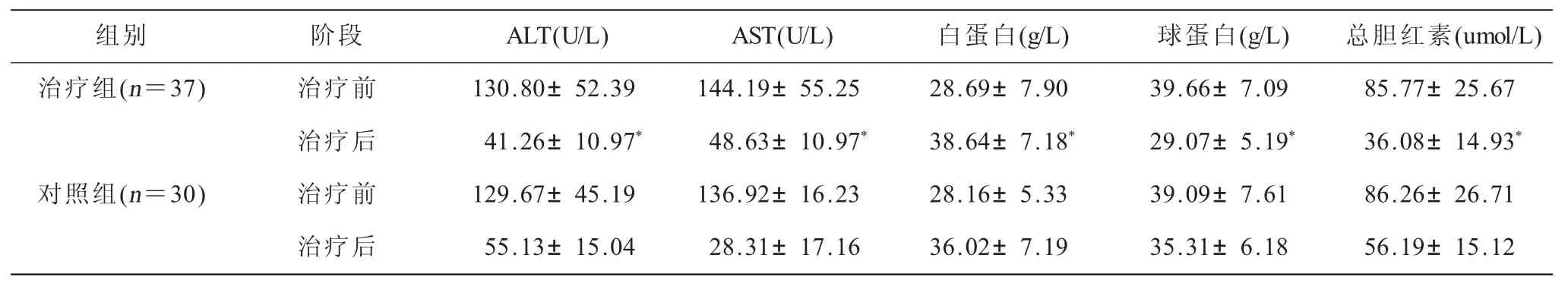
表2 两组患者治疗前后肝功能指标变化(±s)
注:与对照组比较,*P<0.05
组别 阶段 ALT(U/L) AST(U/L) 白蛋白(g/L) 球蛋白(g/L) 总胆红素(umol/L)治疗组(n=37) 治疗前 130.80±52.39 144.19±55.25 28.69±7.90 39.66±7.09 85.77±25.67治疗后 41.26±10.97* 48.63±10.97* 38.64±7.18* 29.07±5.19* 36.08±14.93*对照组(n=30) 治疗前 129.67±45.19 136.92±16.23 28.16±5.33 39.09±7.61 86.26±26.71治疗后 55.13±15.04 28.31±17.16 36.02±7.19 35.31±6.18 56.19±15.12
3 讨论
肝硬化腹水属于中医“臌胀”范畴,发病机制较为复杂,为“风、痨、臌、膈”四大难证之一[3],病因主要有感受湿热疫毒、嗜酒无度、饮食不节、劳累过度和精神情志因素等,致使人体肝、脾、肾多个脏腑功能失调,肝郁不疏,脾失运化,肾气不能蒸腾气化,气、血、水运行失常,继则气滞、血瘀、水停,气、血、水互结积于腹中而成臌胀,一旦发病,患者肝、脾、肾三脏同时受病。本虚标实,虚实错杂是本病的特点,虚是指肝、脾、肾三脏的气血虚弱,实是指肝郁气滞、瘀血滞留,水停腹中。因此调理气血、使脉络通畅,攻补兼施,补虚不忘实,泄实不忘虚,使疾病徐徐消磨,邪去而不消亡是治疗的关键[4]。
本文中,臌胀虽然有湿热、脾虚、阴虚3种不同的分型,但是在临床治疗中,以湿热之邪贯穿整个病程始终,尤其是针对病毒性肝炎而引起的肝硬化腹水。可根据湿热与阴虚的具体表现有针对性地选择清补药物及其剂量,由于患者往往伴有消化功能低下、食欲不振等临床表现,因此,在中药的选择上应该始终注重顾护脾胃[5]。
脾虚导致的臌胀特点是腹水多,腹部坠胀感明显,但是腹胀不明显,尿少便溏,两足胫肿,严重的患者可出现体壁水肿,因此,治疗关键在于健脾益气,理气消胀。本文中针对脾虚气滞型臌胀方中猪苓、泽泻、桂枝、防己、白茅根利水渗湿。黄芪、党参、茯苓、白术、甘草、水红子健脾益气。厚朴宽中降逆,苍术、陈橘皮解表化湿,和胃止呕。丹参行气活血。诸药合用,共奏健脾益气、理气消胀之功。
阴虚导致的臌胀特点是腹满微胀,患者形体消瘦,胁肋有隐痛感,口干心烦,休息不佳且不耐劳累,纳呆尿少,肝功能有不同程度的损害,消化功能不佳,有低热。因此,治疗的关键在于柔肝养阴,消化渗利,需要攻补兼施。本文中针对阴虚湿热型臌胀方中茵陈、淡黄苓、生地、川贝母保肝利湿、滋阴补肾。栀子、大黄、水牛角、麦冬泻火除烦。飞滑石、木通利水渗湿。石菖蒲健胃理气,开胸进食。霍香健胃祛湿、和胃止呕,利湿除风。连翘、薄荷、玄参清热解毒,太子参补益脾肺,益气生津。白茅根利水渗湿。诸药合用,共奏柔肝养阴,消化渗利之功。
湿热蕴结型臌胀特点是口干不欲多饮,尿少而赤,舌暗红或苔多黄腻,恶心厌油,或有黄疸,胁肋有隐痛感。湿热型臌胀患者在临床中多见于肝硬化腹水早期或活动性肝硬化患者。因此,患者往往表现为血清胆红素、转氨酶以及血清蛋白增高。治疗以保肝利尿,健脾行气,利湿清热为主。本文针对湿热蕴结型臌胀方中甘草、茯苓、丹参、水红子、白术健脾行气。栀子泻火除烦。猪苓、泽泻、泽兰利水渗湿、利尿。茵陈保肝利湿,生大黄清热泻火。莪术温通力大,可行气消积。马鞭草、板兰根去黄疸。赤芍缓解腹痛。大腹皮下气、宽中,利气宣肺。诸药合用,共奏保肝利尿,健脾行气,利湿清热功效。
本研究中,治疗组总有效率91.9%,对照组总有效率76.7%,治疗组明显优于对照组,P<0.05,治疗组经治疗后肝功能指标改善明显优于对照组,组间比较,差异有统计学意义,P<0.05,这说明,中医药辨证施治结合常规西药治疗可以较好的控制病情的稳定,效果优于单纯西药治疗。
[1]隆敏.肝硬化腹水内科治疗的临床效果[J].医药,2015(3):49.
[2]中华中医药学会脾胃病分会.肝硬化腹水中医诊疗规范专家共识意见(2011)[J].中国中西医结合杂志,2012(12):1692-1696.
[3]刘玲.肝硬化腹水的中医辩证施护[J].河南中医,2014(6):15-16.
[4]吴博谦,吕瑞民.肝硬化腹水的中医治疗进展[J].黑龙江医学,2013(4):247-248.
[5]王争明.肝硬化腹水的中医治疗研究[J].中国医学创新,2012(26):125-126.
2015-07-29)
1005-619X(2016)03-0270-03
10.13517/j.cnki.ccm.2016.03.021
550300 开阳县中西医结合医院

