地塞米松促胎肺成熟对妊娠期糖尿病孕母及围产儿的影响
温美珠

[摘要] 目的 探讨地塞米松促胎肺成熟对妊娠期糖尿病孕母及围产儿的影响。方法 收集2013年7月—2015年1月该院诊断为妊娠期糖尿病的孕妇,妊娠期糖尿病通过葡萄糖耐量试验、空腹血糖证实。随机分为研究组和对照组,每组50人。研究组在分娩前接受地塞米松治疗,对照组不接受地塞米松治疗。对比①研究组和对照组孕次、产次。②研究组和对照组血糖控制不满意例数、胎儿窘迫、新生儿感染、新生儿低血糖的发生率。③研究组和对照组新生儿的体重和出生后即刻Apgar评分。 结果 ①研究组和对照组孕次、产次结果比较差异无统计学意义(P>0.05)。②研究组和对照组血糖控制不满意例数结果比较差异无统计学意义(P>0.05),研究组和对照组胎儿窘迫、新生儿感染、新生儿低血糖的发生率,结果比较差异有统计学意义(P<0.05)。③研究组和对照组新生儿的体重和出生后即刻Apgar评分,结果比较差异有统计学意义(P<0.05)。 结论 该次研究认为地塞米松能够促胎肺成熟,对减少胎儿窘迫、新生儿感染、新生儿低血糖的发生有积极的作用,对妊娠期糖尿病孕母及围产儿的影响。[关键词] 地塞米松;胎肺成熟;妊娠期;糖尿病;围产儿[中图分类号] R714
[文献标识码] A
[文章编号] 1672-4062(2016)03(a)-0025-03Effect of Dexamethasone on Gestational Diabetes Mellitus During PregnancyWEN Mei-zhuDepartment of Obstetrics and Gynecology,Dehua Hospital Affiliated to Huaqiao Unirersity (Dehua County Hospital),Dehua,Fujian Province,362500 China[Abstract] Objective To investigate the effect of dexamethasone on the maturation of fetal lung in the gestational diabetes mellitus, and the effect of the maternal and perinatal fetus. Methods We collected the pregnant women with gestational diabetes mellitus in our hospital from July 2013 to January, and confirmed by the glucose tolerance test and fasting blood glucose. Randomly divided into study group and control group, each group of 50 people. The study group received dexamethasone before delivery, and the control group was not treated with dexamethasone. In contrast ①study group and control group were pregnant times, production times. ②in the study group and control group, blood glucose control was not satisfied with the incidence of fetal distress, neonatal infection, neonatal hypoglycemia. ③in the study group and the control group, the newborn's weight and the Apgar score immediately after birth. Results ①there was no difference between the pregnant and the control group (P>0.05). ②there was no difference in blood glucose control between the study group and the control group (P>0.05), and the incidence of fetal distress, neonatal infection and neonatal hypoglycemia in the study group and control group were compared with that of the control group (P<0.05). ③in the study group and control group, the neonatal weight and Apgar score, the results were different (P<0.05). Conclusion This study suggests that dexamethasone can promote fetal lung maturation, and has a positive effect on the reduction of fetal distress, neonatal infection and neonatal hypoglycemia.[Key words] Dexamethasone; Fetal lung maturation; Gestation period; Diabetes mellitus; Perinatal infant妊娠期糖代谢异常是妊娠期特有的疾病,有学者指出妊娠期糖尿病孕妇发生新生儿呼吸窘迫综合征、早产、胎盘早剥、胎儿宫内窘迫的风险很高,甚至导致新生儿死亡[1]。1972年,国外学者首先报道了肌注倍他米松可以预防新生儿呼吸窘迫综合征的发生。随着研究的深入,美国妇产科协会也推荐地塞米松用于妊娠期糖尿病孕母预防新生儿呼吸窘迫综合征的治疗中。因此收集2013年7月—2015年1月该院诊断为妊娠期糖尿病的孕妇,探讨地塞米松对促胎肺成熟及围产儿的影响,现报道如下。1 资料与方法1.1 一般资料收集2013年7月—2015年1月该院诊断为妊娠期糖尿病的孕妇,妊娠期糖尿病通过葡萄糖耐量试验、空腹血糖证实。随机分为研究组和对照组,每组50人。研究组在分娩前接受地塞米松治疗,对照组不接受地塞米松治疗。对所有妊娠期糖尿病孕妇进行随访,随访终点为分娩结束。研究组平均年龄(26.5±7.5)岁,平均孕周(36.1±2.8)周;对照组平均年龄(27.6±8.1)岁,平均孕周(36.3±3.1)周;2组人员年龄,孕周无差异。1.2 入选标准①年龄>18周岁。②妊娠期糖尿病符合《妇产科学》制定的标准。即:妊娠前糖代谢正常,妊娠期通过OGTT试验,空腹、服糖后1、2 h血糖浓度其中一项超过正常标准;③自愿参加试验。④以剖宫产结束分娩。1.3 排除标准①纳入研究时脑、肝、肾等重要脏器功能不全者、神经肌肉疾病者。②患有恶性肿瘤或精神病患者。1.4 治疗方法研究组在入院后接受地塞米松(规格:5 mg:1 mL×10支,批准文号:国药准字H31021399,生产厂家:上海通用药业股份有限公司),使用方法为入院后每日使用0.25~0.5 mg,至产前24 h。1.5 观察指标对比①研究组和对照组孕次、产次。②研究组和对照组血糖控制不满意例数、胎儿窘迫、新生儿感染、新生儿低血糖的发生率。③研究组和对照组新生儿的体重和出生后即刻Apgar评分。血糖控制不满意的标准:空腹血糖在5.6 mmol/L以上。1.6 统计方法将资料录入SPSS 19.0统计软件,计量资料采用(x±s)描述,行t检验,计数资料用率(%)表示,比较用χ2检验法,当P<0.05为差异有统计学意义。2 结果2.1 研究组和对照组孕次、产次对比研究组和对照组孕次、产次结果比较差异无统计学意义(P>0.05),见表1。表1
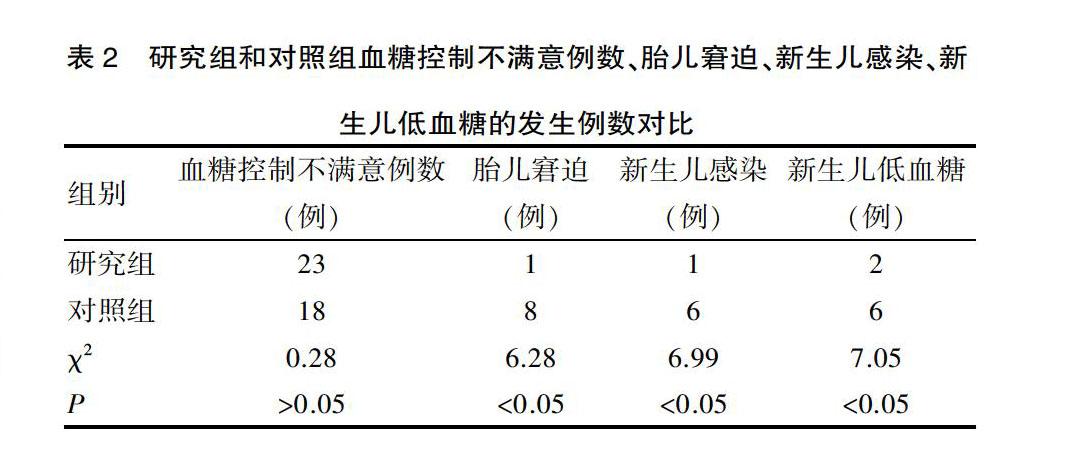
研究组和对照组孕次、产次对比[(x±s),次]2.2 研究组和对照组血糖控制不满意例数、胎儿窘迫、新生儿感染、新生儿低血糖的发生例数对比研究组和对照组血糖控制不满意例数结果比较差异无统计学意义(P>0.05),研究组和对照组胎儿窘迫、新生儿感染、新生儿低血糖的发生例数,结果比较差异有统计学意义(P<0.05),见表2。表2
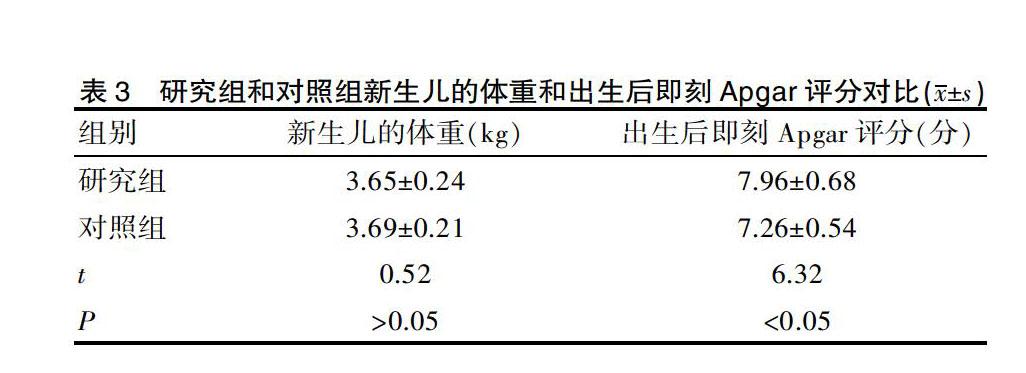
研究组和对照组血糖控制不满意例数、胎儿窘迫、新生儿感染、新生儿低血糖的发生例数对比2.3 研究组和对照组新生儿的体重和出生后即刻Apgar评分对比研究组和对照组新生儿的体重和出生后即刻Apgar评分,结果比较差异有统计学意义(P<0.05),见表3。表3
研究组和对照组新生儿的体重和出生后即刻Apgar评分对比(x±s)3 讨论妊娠期母体分泌各种激素相应增加,导致胰岛素相对不足,而且受孕妇饮食结构的影响,导致妊娠期糖尿病的发生率逐渐增加[2]。但是随着孕妇体内血糖含量的增高,会造成孕期得到足够的热量及营养,机体酮体分泌增多,酮体能进入胎盘屏障,使胎儿耗氧增多,血氧含量下降[2]。此外还有研究指出高血糖能使子宫血流灌注减少,使胎儿发育受限[3]。因此如何改善胎儿预后,促进胎儿的肺成熟成为研究的重点。众多研究显示地塞米松有促胎肺成熟的作用。有学者建议地塞米松在计划终止妊娠前48 h行羊膜腔穿刺,测定胎儿肺成熟度,并同时羊膜腔内注射地塞米松。该研究显示研究组和对照组在孕次、产次、年龄、孕周上结果比较无差异,可以看出两组具有较好的可比性。随后我们对研究组进行地塞米松治疗,结果发现研究组在胎儿窘迫、新生儿感染、新生儿低血糖的发生率及出生后即刻Apgar评分上结果比较有差异。可以看出地塞米松可促胎肺成熟。对于体重指数增加大于6的孕妇,分析体重指数增高会加剧孕妇胰岛素抵抗,促使肾脏水钠重吸收增加,导致全身细小血管收缩,诱发胎盘灌注不足和缺氧[4]。可能机制与以下原因有关:①子宫螺旋小动脉舒张,导致血液阻力下降[5]。②刺激胎儿肺Ⅱ型细胞产生磷脂和小分子蛋白,降低毛细血管的通透性,减少肺水肿。但是在使用地塞米松期间,要防止过多、过频的使用。大剂量地塞米松可抑制胎儿的生长发育;影响下丘脑-垂体-肾上腺等多个内分泌轴的功能;延缓神经髓鞘形成作用;使胎儿呼吸样运动及超声监测到的胎动明显减少[6];引起胎儿低血钙,破坏了胎盘运送钙的能力[7]。通过该研究,认为地塞米松能够促胎肺成熟,对减少胎儿窘迫、新生儿感染、新生儿低血糖的发生有积极的作用,对妊娠期糖尿病孕母及围产儿的影响。但使用时避免高剂量地塞米松使用对新生儿产生远期不良影响。[参考文献][1] Kaushal K, Gibson J M, Railton A,et al. A protocol for improved glycaemic control following corticosteroid therapy in diabetic pregnancies[J].Diabet Med, 2003,20(1):73-75.[2] 应晓燕.妊娠合并糖尿病的处理[J].实用妇产科杂志,2001, 17(6): 258.[3] 徐永萍,戴笙,刘婷,等.不同剂量地塞米松对早产胎鼠肺成熟度及生长发育的影响[J].中华妇产科杂志,2002, 37(10): 591.[4] 印学蕾,杨宏伟,王得芬.产前地塞米松治疗对早产儿肺部疾病的影响[J].中华围产医学杂志, 2000,3(1):24.[5] 李冬至.产前重复应用糖皮质激素与胎儿结局[J].国外医学妇产科学分册, 2002, 29(1): 13.[6] Yaron M,Jessica AL,Ran K,et al.The effect of betamethasone versus dexamethasone fetal biophysicalparameters[J].European Journal of Obstetrics&Gynecology and ReproductiveBiology, 2011,7(4):50-52.[7] Mulder EJH,Koenen SV,Blom I,et al.The effects of antenatal betamethasone administration on fetal heart rate behaviour depend on gestationalage[J].Early Human Development, 2014,76(5):65-77.(收稿日期:2015-12-13)

