传统开放手术与微创TUERP手术治疗大体积老年良性前列腺增生比较研究
邓爱华
·论著·
传统开放手术与微创TUERP手术治疗大体积老年良性前列腺增生比较研究
邓爱华
目的 探讨传统开放手术与微创经尿道双极等离子前列腺剜除术(TUERP)手术治疗大体积老年良性前列腺增生临床疗效及安全性差异。方法 研究对象选取2010年1月至2014年8月收治老年良性前列腺增生患者共96例,采用随机数字表法分为开放组和微创组,每组48例。分别采用传统开放手术与微创TUERP手术治疗。比较2组患者围手术期临床指标、手术前后IPSS评分、Qmax、PVR、QOL评分及术后近远期并发症发生率等。结果 微创组患者手术时间显著长于开放组,差异有统计学意义(P<0.05);2组患者前列腺组织切除重量比较差异无统计学意义(P>0.05);微创组患者血红蛋白丢失量、术后尿管留置时间、术后膀胱冲洗时间及住院时间均显著优于开放组,差异有统计学意义(P<0.05);2组患者术后IPSS评分、Qmax及PVR均显著优于术前,差异有统计学意义(P<0.05);但2组患者术后PSS评分、Qmax及PVR组间比较差异无统计学意义(P>0.05);微创组患者术后QOL评分均显著优于开放组、术前,差异有统计学意义(P<0.05);微创组患者术中近远期并发症发生率显著低于开放组,差异有统计学意义(P<0.05)。结论 相较于传统开放手术微创TUERP手术治疗大体积老年良性前列腺增生可有效减轻术中创伤,加快病情康复进程,改善生活质量,并有助于降低并发症发生风险。
开放手术;经尿道双极等离子前列腺剜除术;老年;前列腺增生
良性前列腺增生是泌尿外科常见病与多发病之一,好发老年特别是年龄>65岁男性;患者主要临床表现为排尿功能障碍,生活质量明显下降[1,2]。良性前列腺增生临床治疗首选手术切除[3],但对于大体积前列腺增生患者采用何种外科术式尚无明确定论。本次研究以我院2010年1月至2014年8月收治大体积老年良性前列腺增生患者共96例作为研究对象,分别采用传统开放手术与微创经尿道双极等离子前列腺剜除术(TUERP)手术治疗;比较2组患者围手术期临床指标、手术前后IPSS评分、Qmax、PVR、QOL评分及术后近远期并发症发生率等,探讨两种术式治疗大体积老年良性前列腺增生临床疗效及安全性差异。
1 资料与方法
1.1 一般资料 我院收治老年良性前列腺增生患者96例,采用随机数字表法分为开放组和微创组,每组48例;开放组年龄63~85岁,平均年龄(73.15±5.86)岁;病程5~18年,平均病程(7.20±1.47)年;平均前列腺体积(125.69±30.45)ml,其中合并膀胱结石8例,占总例数16.67%;微创组年龄62~85岁,平均年龄(73.37±5.93)岁;病程5~19年,平均病程(7.27±1.50)年;平均前列腺体积为(125.84±30.51)ml,其中合并膀胱结石9例,占总例数18.75%。2组患者一般资料比较差异无统计学意义(P>0.05)。
1.1.1 纳入标准:①经术前泌尿系彩超、CT、直肠指检及术后病理活检确诊良性前列腺增生;②前列腺体积>100 ml;③可见膀胱出口梗阻及尿道刺激症状;④年龄>60岁;⑤研究方案经医院伦理委员会批准;⑥患者或家属签署知情同意书。
1.1.2 排除标准:①既往泌尿系统手术史;②膀胱癌或前列腺癌;③急性尿路感染、尿道狭窄或神经源性膀胱功能障碍;④精神系统疾病;⑤血液系统障碍;⑥临床资料不全。
1.2 治疗方法 开放组患者采用传统开放手术治疗,即行标准开放耻骨上前列腺切除术[4],对于合并膀胱结石者应术中同期取出;微创组患者则采用微创TUERP手术治疗,即在连续硬膜外麻醉或全身麻醉下取截石位,自增生最严重部分寻找外科包膜层面[2];确定位置后自外科包膜层面首先分离剜除该部分增生腺体,并继续剥离其他部分,仅保留少许组织连接外科包膜;于12点位迅速切除已剥离腺体组织,并对前列腺尖及膀胱颈组织进行修整[3];所用等离子双极切割系统参数设定为:电切功率150~160 W,电凝频率70~80 W;术中采用0.9%氯化钠注射液进行冲洗,冲洗压力设定为50~60 mm H2O。
1.3 观察指标 (1)围手术期临床指标包括手术时间、血红蛋白丢失量、前列腺组织切除体积、术后尿管留置时间、术后膀胱冲洗时间及住院时间;(2)国际前列腺症状评分(IPSS)[5];(3)最大尿流率(Qmax);(4)膀胱残余尿量(PVR);(5)生活质量评分(QOL)[5];(6)术后并发症包括近期和远期并发症;其中近期并发症包括电切综合征、切口感染、继发出血、尿潴留、短暂尿失禁、膀胱痉挛及尿路感染;远期并发症包括勃起功能障碍、尿道狭窄、长期尿失禁及二次手术。

2 结果
2.1 2组患者围手术临床指标比较 微创组患者手术时间显著长于开放组,差异有统计学意义(P<0.05),2组患者前列腺组织切除重量比较差异无统计学意义(P>0.05);微创组患者血红蛋白丢失量、术后尿管留置时间、术后膀胱冲洗时间及住院时间均显著优于开放组,差异有统计学意义(P<0.05)。见表1。
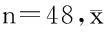
表1 2组患者围手术期临床指标比较 ±s
注:与开放组比较,*P<0.052.2 2组患者手术前后IPSS评分、Qmax及PVR比较 2组患者术后IPSS评分、Qmax及PVR均显著优于术前,差异有统计学意义(P<0.05);但2组患者术后PSS评分、Qmax及PVR组间比较差异无统计学意义(P>0.05)。见表2。
表2 2组患者手术前后IPSS评分、Qmax及PVR比较


组别IPSS评分(分)治疗前治疗后Qmax(ml/s)治疗前治疗后PVR(ml)治疗前治疗后开放组21.77±5.667.02±1.80*6.23±2.3515.97±4.01*86.29±18.4324.45±4.61*微创组21.90±5.717.11±1.86*6.15±2.4016.08±4.06*86.45±18.6724.56±4.70*
注:与治疗前比较,*P<0.05
2.3 2组患者手术前后QOL评分比较 微创组患者术后QOL评分均显著优于开放组、术前,差异有统计学意义(P<0.05)。见表3。
2.4 2组患者术后近远期并发症发生率比较 微创组患者术中近远期并发症发生率显著低于开放组,差异有统计学意义(P<0.05)。见表4、5。
表3 2组患者手术前后QOL评分比较


组别治疗前治疗后开放组4.53±1.352.48±0.92*微创组4.60±1.381.52±0.55*#
注:与治疗前比较,*P<0.05;与开放组比较,#P<0.05

表4 2组患者术后近期并发症发生率比较 n=48,例
注:与开放组比较,*P<0.05

表5 2组患者术后远期并发症发生率比较 n=48,例
注:与开放照组比较,*P<0.05
3 讨论
良性前列腺证实是泌尿外科常见疾病类型之一,亦是诱发老年男性排尿障碍最为常见原因[6]。良性前列腺增生是指因前列腺上皮及间质成分异常增殖而导致局部结节性增大,持续进展可造成局部腺体挤压形成外科包膜。近年来随着泌尿外科腔镜技术发展及术者操作水平提高,以TURP为代表微创术式已被广泛用于良性前列腺增生外科治疗[7];但已有研究显示,TURP术式用于大体积良性前列腺增生治疗手术时间、术中出血量及术后电切综合征发生率均显著增加[8,9],故对于大体积良性前列腺增生患者是采用开放手术还是微创手术目前临床医学界仍存在较大争议。
目前医学界认为对于体积<80 ml良性前列腺增生患者应首选TURP术式治疗,对于操作熟练程度较高临床医师可扩大范围值90~100 ml[10,11];而传统开放耻骨上前列腺切除术具有操作简便、切除彻底等优点亦是目前重要外科治疗方案;尤其适用于合并较大体积膀胱结石或尿道较狭窄无法置入电切镜者[12];术者在开放手术操作过程对前列腺组织整体切除并取出,降低膀胱结石清除难度,腔镜微创手术则将前列腺组织切割成块后分开吸出,对于膀胱结石亦需先碎石再取出。TUERP是将开放手术与TURP手术优点相结合的一种新型微创术式,其具体优势如下:(1)经尿道前列腺剜除过程中于包膜层完成止血,在腺体血供切断情况下完成游离操作,有助于减轻以往电切过程中出现创面反复出血现象;而出血量减少亦有助于提高手术视野清晰度,缩短手术时间[13];(2)前列腺切除完整性较TURP术式更佳,切除效果与传统开放术式相近[14];(3)手术切口较开放手术明显缩小,故术后切口感染风险较小;而术中出血量较少,对于促进术后机体恢复和减少术后并发症发生风险具有重要意义。
本次研究结果中,微创组患者血红蛋白丢失量、术后尿管留置时间、术后膀胱冲洗时间及住院时间均显著优于开放组,差异有统计学意义(P<0.05),证实微创TUERP手术用于大体积老年良性前列腺增生治疗在减少术中出血,缩短术后病情康复进程方面优势明显;但两组患者前列腺组织切除重量、术后PSS评分、Qmax及PVR组间比较差异无统计学意义(P>0.05);提示两种术式用于大体积良性前列腺增生治疗临床效果相当,均可有效改善尿道梗阻症状,降低膀胱尿残留量。微创组患者术后QOL评分均显著优于开放组、术前,差异有统计学意义(P<0.05),说明良性前列腺增生患者应用TUERP有助于提高术后生活质量,笔者认为这可能与TUERP术中操作时间更短,创伤更小密切相关。而微创组患者术中近远期并发症发生率显著低于开放组,差异有统计学意义(P<0.05),则显示微创TUERP手术治疗大体积老年良性前列腺增生可有效减少术后并发症发生几率,对于提高治疗安全性和依从性具有重要作用;其中开放组1例发生尿路感染,可能与术中开放操作及术后置管时间过长有关。微创组患者中1例出现短暂性尿失禁,笔者认为拔管后刺激及合并膀胱过度活动是造成这一现象的主要原因。
综上所述,相较于传统开放手术,微创TUERP手术治疗大体积老年良性前列腺增生可有效减轻术中创伤,加快病情康复进程,改善生活质量,并有助于降低并发症发生风险。
1 林宝东.等离子前列腺电切术和剜除术治疗前列腺增生症术后尿失禁发生率的比较研究.中国医学创新,2013,10:33-34.
2 黄永斌,沈凤燕,侯思南,等.两环两沟法经尿道等离子体切除术治疗高龄重度前列腺增生.中国内镜杂志,2013,19:152-154.
3 吴尔岸,狄金明,吴杰英,等.经尿道前列腺剜除术联合膀胱小切口治疗高危大体积的前列腺增生.中华腔镜泌尿外科杂志,2013,7:51-54.
4 刘春晓主编.实用经尿道手术学.第1版.北京:人民卫生出版社,2011.53-85.
5 那彦群,叶长群,孙光主编.中国泌尿外科疾病诊断治疗指南.2011版.北京:人民卫生出版社,2011.154.
6 李传印,郑少波,刘春晓,等.经尿道逆行腔内剜除双极等离子体电切治疗复发性前列腺增生.现代泌尿外科杂志,2015,20:26-28.
7 刘春晓.传统经尿道前列腺电切术不应再是前列腺增生腔内治疗的金标准.现代泌尿外科杂志,2012,17:298-299.
8 苏燕胜,刘娜,陆向东,等.经尿道前列腺腔内剜除术与电切术治疗前列腺增生症的疗效比较.西北国防医学杂志,2013,34:227-229.
9 Zhang KY,Xing JC,Chen BS,et al.Bipolar plasmakinetic transurethral resection of the prostate vs. transurethral enucleation and resection of the prostate: pre- and postoperative comparisons of parameters used in assessing benign prostatic enlargement.Singapore Med J,2011,52: 747-751.
10 Oelke M,Bachmann A,Descazeaud A,et al.Management of male lower urinary tract symptoms (LUTS), incl benign prostatic obstruction (BPO). In: European Association of Urology.European Association of Urology Guidelines.2012 ed. Arnhen: Drukkerij Gebler,2012,43:62-73.
11 Lee NG,Xue H,Lerner LB,et al.Trends and attitudes in surgical management of benign prostatic hyperplasia.Can J Urol,2012,19:6170-6175.
12 Tasc AI,Ilbey YO,Tugcu V,et al.Transurethral resection of the prostate with monopolar resectoscope: single-surgeon experience and long-term results of after 3589 procedures.J Urol,2011,78:1151-1155.
13 Malaeb BS, Yu XH, Mc Bean AM, et al. National trends in surgical therapy for benign prostatic hyperplasia in the United States (2000-2008).Urology,2012,79:1111-1116.
14 Long Z,Zhang YC,He LY,et al.Comparison of transurethral plasmakinetic and transvesical prostatectomy in treatment of 100-149 ml benign prostatic hyperplasia.Asian J Surg,2014,37:58-64.
10.3969/j.issn.1002-7386.2016.08.024
434020 湖北省荆州市第五人民医院外二科
R 697.32
A
1002-7386(2016)08-1195-03
2015-11-18)

