神经内镜微创手术与开颅血肿清除术治疗高血压脑出血疗效比较
葛新 陈晓雷 孙吉庆 李铎
神经内镜微创手术与开颅血肿清除术治疗高血压脑出血疗效比较
葛新*陈晓雷△孙吉庆*李铎*
目的 探讨神经内镜微创手术与开颅血肿清除术治疗高血压脑出血的疗效。方法连续收集同一术者手术病例120例,分成开颅手术组和神经内镜手术组,每组60例。通过手术时间、血肿清除率、术后GCS、NICU滞留时间、术后并发症的出现和术后3个月GOS,比较两组手术疗效。结果所有120名患者接受持续随访,随访时间大于3个月。内镜手术组和开颅组2组病例术前临床资料无明显差异(P>0.05);手术时间内镜组为(1.5±0.4)h,开颅组为(3.9±0.6)h(P<0.01);血肿清除率内镜组为95.84%±2.72%,开颅组为87.48%±7.84%(P<0.01);术后第1、3、7天GCS评分内镜组分别为:10(6,12),12(8,13),13(10,13),开颅组分别为6(5,9),7(5,11),8 (5,12)(P均<0.01);NICU滞留时间内镜组为(3.55±4.21)d,开颅组为(9.10±4.72)d(P<0.01);术后并发症内镜组无颅内感染病例,坠积性肺炎5例;开颅组颅内感染6例,坠积性肺炎41例,内镜组优于开颅组(P均<0.05);术后3个月GOS评分,内镜组3(3,4),开颅组2(2,3)(P<0.01)。结论神经内镜手术治疗高血压脑出血具有微创高效的特点,是治疗脑出血的有效方式,多个方面优于开颅血肿清除术,值得临床推广。
高血压脑出血 神经内镜微创手术 开颅血肿清除术
高血压脑出血(hypertensive intracerebral hemorrhage,HICH)是神经外科最常见急危重症疾病之一,发病率位于脑卒中第二位,占13%~20%,同时也是脑卒中预后最差的疾病[1,2]。脑出血的手术适应证和治疗原则一直存在争议,没有统一共识[3],尤其是脑出血的早期手术治疗[4,5]。目前的手术方式主要有3种,传统的开颅脑血肿清除术,神经内镜微创手术[6-8]和立体定向或神经导航下血肿穿刺引流术[4]。我院神经外科自2014年8月15日开始应用神经内镜微创治疗高血压脑出血,本研究回顾2014年8月至2015年12月的120例病例资料进行分析,比较全麻下两种手术方式的疗效。
1 资料和方法
1.1 研究对象入组标准:①高血压脑出血,年龄不大于75岁患者;②4≤GCS≤12;③幕上血肿量30~80mL或幕下血肿量≥10mL;④麻醉评估可以耐受气管插管全麻手术。排除标准:①脑干出血;②动脉瘤、动静脉畸形等导致的继发出血;③脑疝致双侧瞳孔散大的病例;④入院病情危重中枢衰竭3d内死亡的病例。按照入组和排除标准,连续收集同一术者手术病例120例,将患者分成开颅手术组和神经内镜手术组,每组60例。开颅组男36例,女24例,年龄(58±10)岁,入院GCS评分6.90±2.36,出血量(60.7±10.4)mL,发病至手术时间(6.4±2.1)h;内镜组男39例,女21例,年龄(56± 13)岁,入院GCS评分8.15±2.52,出血量(57.3± 10.0)mL,发病至手术时间(6.1±2.4)h;两组患者年龄、入院GCS评分、出血量、发病至手术时间等术前临床资料无统计学差异。出血量计算依据头CT,出血量=血肿的最大长径×宽径×层面数×层厚×π/6。
1.2 手术方法开颅组采用马蹄形切口,骨瓣开颅,星状剪开硬膜后以皮层造瘘的方式进入血肿腔,在显微镜下清除血肿,术中根据脑组织塌陷情况决定是否保留骨瓣。内镜组采用4.0~5.0cm的纵形切口,铣下直径2.5 cm大小骨瓣。十字切开硬膜后电灼脑表面,切开皮层后使用透明穿刺导引器穿刺脑血肿,接着置入透明套筒并用蛇形牵开器固定套筒。使用0°内镜进入透明套筒清除脑血肿,术中根据情况决定术区是否留置引流管。
1.3 术后治疗和评估术后均进入NICU重症监护治疗,术后24h内复查头CT计算血肿清除率=(术前血肿量-术后血肿量)/术前血肿量×100%。术后根据病情程度决定NICU滞留时间。转出NICU的标准:①体温<39℃;②心率<120次/分;③脱离呼吸机24h以上呼吸频率<30次/分;④血压<180mmHg/110mmHg。术后第1、3、7天对患者进行GCS评分,术后3个月进行GOS评分。
1.4 统计学分析采用SPSS19.0进行分析,计量资料以x±s或M(QL,QU)形式表示,方差齐性采用t检验;等级分类和方差不齐的计量资料比较采用秩和检验;计数资料采用χ2检验,检验水准α=0.05。
2 结果
2.1 手术结果120例患者随访3个月以上。开颅手术组47例存活,13例死亡,其中3例死于术后再出血后脑水肿,1例死于颅内感染,9例死于卧床导致的坠积性肺炎。内镜组57例存活,3例死于坠积性肺炎。内镜组手术采用穿刺导引器穿刺进入血肿腔,手术时间内镜组为(1.5±0.4)h,而开颅手术组(3.9±0.6)h。内镜组手术时间明显短于开颅组(t=15.66,P<0.01)。内镜组血肿清除率(95.84%±2.72%)明显高于开颅组(87.48%±7.84%)(t=-4.916,P<0.01)。NICU滞留时间内镜组为(3.55±4.21)d,开颅组为(9.10±4.72)d(t= 3.621,P<0.01)。见图1。
2.2 GCS评分比较GCS评分术后第1天内镜组为10(6,12),开颅组为6(5,9)(Z=-6.735,P<0.01)。术后第3天内镜组为12(8,13),开颅组为7(5,11)(Z=-6.720,P<0.01)。术后第7天内镜组为13(10, 13),开颅组为8(5,12)(Z=-6.269,P<0.01)。3个时间点的GCS评分的比较内镜组均优于开颅组。
2.3 术后并发症出现比较两组患者术后主要并发症为颅内感染和坠积性肺炎。开颅组60例患者中颅内感染6例,坠积性肺炎41例;内镜组无颅内感染发生,坠积性肺炎5例;内镜组颅内感染发生方面低于开颅组(χ2=6.316,P<0.05)。坠积性肺炎发生方面内镜组低于开颅组(χ2=45.687,P<0.01)。
2.4 随访情况术后3个月的GOS评分内镜组为3(3,4),开颅组为2(2,3),内镜组在术后3个月GOS评分方面优于开颅组(Z=-6.245,P<0.01)。
3 讨论
高血压脑出血具有发病率高,致残率高、死亡率高和经济花费高的四高特点[9]。传统的开颅血肿清除术多数去骨瓣减压,手术多在侧裂区进行,脑肿胀轻的情况下可以分开侧裂通过岛叶进入血肿腔。一旦脑组织肿胀,只能在富血管的颞叶皮层造瘘进入。手术时间长,手术打击大,长时间的牵拉脑组织会造成脑组织继发水肿,频繁的电灼止血会造成血肿腔周围脑组织和血管损伤,影响患者的意识状态和神经功能恢复。患者在恢复良好的情况下仍然需要2期手术修补颅骨。立体定向血肿穿刺引流术虽然创伤小,但血肿引流量不受控制,血肿清除率低。而神经内镜具有良好的照明光源,进镜深浅度可以灵活控制,观察角度广泛,可以弥补显微镜的观察死角,更好的观察识别血肿腔周围结构和出血血管,与显微镜相比优势明显。
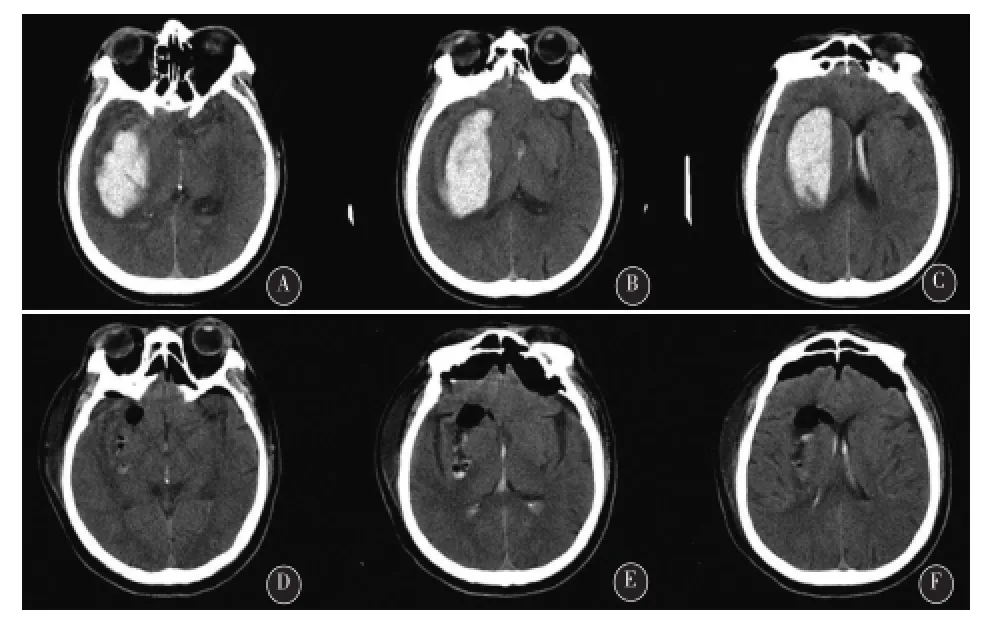
图1 A-C基底节区出血术前影像,发病3h入院,入院GCS 9分,出血量65mL,发病5h开始内镜手术。D-F内镜手术术后影像,术后6h清醒拔管GCS 15分,血肿清除率99%,术后1d转出NICU病房。术后3个月GOS评分5分
本研究手术入路为以经冠状缝前2cm,中线旁开3~4cm为中心的额中回,应用长4cm大小的直切口,3cm左右的骨瓣。首先应用穿刺导引器穿刺血肿腔,然后置入透明套筒开始应用内镜清除血肿。透明套筒的前方有一个斜坡,清除血肿的过程中不改变套筒位置不牵拉脑组织的情况下仅通过旋转套筒,周边血肿就可自行挤入术野,尽最大程度的减少脑组织牵拉损伤。由于穿刺入路为额中回无血管区,通道出血非常少,明显区别于开颅手术。而且内镜手术是将穿刺通道的脑组织推开而不是皮层造瘘切除脑组织,手术对脑组织造成的损伤明显小于开颅手术。通过内镜手术尽最大可能清除血肿同时较轻的骚扰脑组织,使得术后继发性损伤轻、脑水肿轻,意识恢复快,并发症出现的概率较低。
脑出血后的并发症是影响预后的主要因素,国外学者研究发现内镜术后并发症发生率最低[7]。长时间开颅手术使患者术后出现颅内感染和坠积性肺炎的概率明显增加[10]。本研究中开颅组有6例患者出现颅内感染,而且这6例患者均是手术时间超过4h的患者。内镜组最长手术时间为2h,无颅内感染发生。开颅组60例患者坠积性肺炎发生41例,内镜组仅5例,内镜组发生坠积性肺炎的概率明显低于开颅组。本研究的病例资料提示手术时间越长,出现颅内感染和坠积性肺炎的概率越高,而较短的手术与麻醉时间有助于降低颅内感染和肺炎的发生率,这与既往的报道是相一致的[11]。
脑出血手术的时机仍有较大争议,发病至手术的时间也是影响预后的重要因素[5]。有学者将发病7h内定义为超早期手术,主张超早期手术治疗[12],减轻血肿压迫导致的脑组织损伤和继发损害导致的神经功能缺失。本研究根据本组病例发病至手术时间平均为6h的资料,将超早期手术定义为6h以内手术。本研究认为在6h内进行超早期手术可能更有利于保护脑组织,避免血肿压迫造成继发性损伤,减轻血肿腔周围脑组织的水肿,可能更利于术后意识恢复,减少并发症的出现。在6 h以内手术患者的手术过程中,我们发现所有的出血都已经形成血凝块,没有出现内镜进入血肿腔时仍处活动出血状态的病例。而且6h以内手术的患者血凝块软,易吸除,手术过程中对脑组织的骚扰轻。发病6h以内进行手术或许是手术的最佳时机,但仍然需要大样本多中心病例资料的进一步研究。
内镜手术也存在它的不足,手术在通道内完成,空间相对狭小,止血通过单极电凝吸引器。本研究发现手术过程中电烧灼次数可能影响患者苏醒。在术前基本临床资料相近,术后血肿清除率相近的患者中,术中烧灼次数越多,术后意识改善越差,因此应注意电凝造成的副损伤。由于可操作空间小,手术中不强调完全清除血肿。我们使用的吸引器口径为1.5mm和2.0mm,一旦遇到血肿不易吸引我们将更换为3.0mm的吸引器,如果在轻柔多次吸引操作的情况下仍然无法吸除则认为该处可能为出血点覆盖血肿,将停止吸引予以残留,避免强烈吸引导致出血点再次出血。
神经内镜手术治疗高血压脑出血具有微创高效的特点,是治疗脑出血的一种有效方式。内镜手术在多方面均优于开颅手术,值得临床推广。6h内进行手术可能更有利于患者意识恢复,烧灼次数可能影响患者意识状态改善。随着病例数的扩大,我们还将继续对上述指标进一步研究。
[1] FIORELLA D,ZUCKERMAN SL,KHAN IS,et al.Intracerebral hemorrhage:a common and devastating disease in need of better treatment[J].World Neurosurg,2015,84(4):1136-1141.
[2] BRODERICK J,CONNOLLY S,FELDMANN E.Guidelines for the management of spontaneous intracerebral hemorrhage inadults[J].Stroke,2007,38(6):2001-2023.
[3] GREENBERG MS.Handbook of Neurosurgery[M].7th ed.New York:Thieme,2010:1119-1143.
[4] BRODERICK J.The STICH trial:what does it tell us and where dowe go from here?[J].Stroke,2005,36(7):1619-1620.
[5] MENDELOW AD,GREGSON BA,ROWAN EN,et al.Early surgery versus initial conservative treatment in patients with spontaneous supratentorial intracerebral hematomas(STICH II):a randomized trial[J].Lancet,2013,382(9890):397-408.
[6] AUER LM,DEINSBERGERW,NIEDERKORN K,et al.Endoscopic surgery versusmedical treatment for spontaneous intracerebral hematoma:a randomized study[J].Neurosurg,1989,70(4): 530-535.
[7] BEYNON C,SCHIEBEL P,BOSEL J,et al.Minimally invasive endoscopic surgery for treatment of spontaneous intracerebral hematomas[J].Neurosurg Rev,2015,38(4):421-428.
[8] WANG WH,HUNG YC,HSU SP.et al.Endoscopic hematoma evacuation in patientswith spontaneous supratentorial intracerebral hemorrhage[J].Chin Med Assoc,2015,78(2):101-107.
[9] LUENGO—FERNANDEZ R,GRAY AM,ROTHWELL PM. Costs of stroke using patient—level data:a critical review of the literature[J].Stroke,2009,40(2):18-23.
[10] PONNING,SORTEBERGW,NAKSTAD P,et al.Aspects of intracerebral hematomas an update[J].Acta Neurol scand,2008,1,18(6):3473-3461.
[11] 陈祎招,徐如祥,赛力克,等.高血压脑出血神经内镜微创手术与开颅血肿清除术的临床比较分析[J].中国神经精神疾病杂志,2010,36(10):616-619.
[12] CREUTZFELDT C,TIRSEHWELL D.Early surgery improves outcomes in patients with primary supratentorial intracerebral hemorrhage[J].Ann Intern Med,2009,150(8):4-10.
A comparison analysis between endoscopy and craniotomy evacuation of hematoma for hypertensive intracerebral hemorrhage.
GE Xin,CHEN Xiaolei,SUN Jiqing,LI DUO.
Department of Neuro-ICU and Neurosurgery,Centralhospital of Jinzhou,Jinzhou 121000,China.Tel:0416-2393337
ObjectiveWe investigated the value of endoscopic evacuation and craniotomy of the hypertensive intracerebral hemorrhage to determinewhichmethods aremore suitable for the patients.MethodsOne hundred twenty patients with hypertensive intracerebral hemorrhage participated this study.They were divided into classic surgical evaluation group(n=60)and endoscopic surgical evaluation group(n=60)according to their corresponding surgery strategies. Each patientwas assessed by the preoperative Glasgow Coma Scale(GCS),themean rate and time of hematoma evacuation from onset to operation,the postoperative GCS,themean time of admission in neuro-intensive care unit(NICU)and Glasgow Outcome Score(GOS)at3month after surgery.ResultsThe continuous(≥3months)follow-up surveyswere all completed by 120 patients.There was no statistical difference in clinical data before operation between two groups(P>0.05).However,clearanceof hematoma wasmuch faster and more efficient in endoscopic surgical group than in classic surgical evaluation group(1.5±0.4 vs.3.9±0.6 h,P<0.01;95.84±2.72%vs.87.48±7.84%,P<0.01).The GCS scores were 10(6,12),12(8,13)and 13(10,13)in endoscopic surgical group whereas were 6(5,9),7(5,11).8(5,12)in craniotomy group at 1,3 and 7 d followed operation.GCS scores were higher in surgical group than in craniotomy group at all time points(P<0.01).In addition,patients receiving endoscopic treatment showed a shorter NICU admission time than thosereceiving craniotomy(3.55±4.21d vs.9.10±4.72d,P<0.01).The intracranial infection and hypostatic pneumoniawere significantly lower in endoscopic than in craniotomy surgery group(0 vs.6 cases;5 vs.41 cases,P<0.05).The endoscopic treatment significantly improved the GOS score compared with craniotomy[3(3,4)vs.2(2,3)](P<0.01).ConclusionEndoscopic evacuation of hematoma for hypertensive intracerebral hemorrhage is efficient and m inimally invasive,which is superior to craniotomy.
Intracerebral hemorrhage Endoscope
R651
A
2016-07-21)
(责任编辑:甘章平)
10.3969/j.issn.1002-0152.2016.10.007
*锦州市中心医院NICU、神经外科(锦州 121000)
△中国人民解放军总医院

