重症医学科严重大出血患者预后危险因素
周翔,刘大为,隆云,姚波,苏龙翔
中国医学科学院 北京协和医学院 北京协和医院重症医学科,北京100730
重症医学科严重大出血患者预后危险因素
周翔,刘大为,隆云,姚波,苏龙翔
中国医学科学院 北京协和医学院 北京协和医院重症医学科,北京100730
目的探讨影响重症医学科病房(Intensive Care Unit,ICU)严重大出血患者预后的危险因素。方法回顾性分析北京协和医院2013年1月至2015年12月全部收住ICU 24 h内输注红细胞(red blood cell,RBC)超过20 U的大出血患者的临床资料,比较生存组与死亡组的差异,并采用Logistic回归分析影响这些患者预后的危险因素。结果研究共纳入严重大出血患者141例,生存组和死亡组患者分别为78例和63例,住院死亡率44.7%。其中非手术相关大出血78例,手术相关大出血63例。全部严重大出血患者死亡组ICU输RBC量(P=0.002)、非手术相关大出血患者的比例(P= 0.002)以及来自急诊的大出血患者的比例(P=0.010)均显著高于生存组,而来自手术科室患者的比例低于生存组(P=0.001),输RBC前凝血功能,肝、肾功能明显较生存组差(P均<0.05)。在非手术相关大出血患者中,死亡组感染造成大出血患者的比例显著高于生存组(P=0.009),而应激性溃疡导致大出血患者的比例(P=0.048)、输RBC前血小板水平(P=0.003)和采用手术止血措施的患者比例(P=0.039)均显著低于生存组。在手术相关大出血患者中,死亡组ICU输RBC量显著多于生存组(P=0.019),输RBC前基线肝、肾功能受损的比例显著高于生存组(P均<0.05)。Logistic回归分析显示患者凝血功能紊乱(P=0.014,OR=3.594)及入ICU后仍存在活动性大出血(P=0.025,OR= 2.680)为全部严重大出血患者死亡危险因素。结论患者凝血功能紊乱及入ICU后仍存在活动性大出血是严重大出血患者的死亡危险因素。
严重大出血;预后;危险因素;手术止血;重症医学科病房
Med J PUMCH,2016,7(5):371-378
严重大出血是重症医学科病房(Intensive Care Unit,ICU)常见的急症之一,也是直接影响重症患者预后,导致大量血液资源消耗的最重要原因之一[1-2]。毫无疑问,及时有效地控制大出血对这些重症患者的预后至关重要[3-4]。而目前不仅国内外研究领域对严重大出血患者应当如何治疗尚无一致意见[5-6],而且在临床治疗实践中不同专科间也存在极大争议。为此,本研究系统地分析本院近年来收住ICU的大出血患者,探讨影响这些严重大出血患者预后的危险因素和科学的止血策略。
对象和方法
对象
回顾性纳入北京协和医院重症医学科2013年1月1日至2015年12月31日收治的全部严重大出血患者共141例,其中手术相关大出血63例,非手术相关大出血78例,非手术相关大出血患者中明确为消化道大出血患者35例。本研究中严重大出血患者定义为收住ICU,且曾在24 h内输注红细胞(red blood cell,RBC)超过20 U的患者。
方法
采用回顾性研究方法设计表格,据病史记录填写以下观察指标。(1)一般情况:患者年龄、性别、基础疾病(心血管系统、呼吸系统、消化系统、泌尿系统、血液系统、神经系统等基础疾病状况)、基础器官功能状态(心脏、肺、肝脏、肾脏、凝血功能状态,本研究将输RBC前存在超出器官功能正常参考值范围定义为相应的输RBC前器官功能损伤);(2)患者来源(不同科室)、出血原因(感染、创伤、肿瘤、血液病等)、出血部位(消化道、腹盆腔、胸腔纵隔、心包、四肢血管等);(3)输RBC量、止血措施(药物止血、介入栓塞止血、内镜止血及手术止血等)。研究的主要临床终点为住院死亡。对生存组和死亡组患者的各项观察指标进行比较分析,并对手术相关大出血、非手术相关大出血,以及非手术相关大出血中消化道大出血和非消化道大出血等亚组分别进行分析。而后将全部严重大出血患者生存组和死亡组存在差异的指标纳入死亡危险因素分析。
统计学处理
采用统计软件SPSS 21.0进行分析。所有计量资料进行正态分布检验,采用均数±标准差表示,组间比较采用单因素方差分析;样本率采用χ2检验;用Logistic回归进行多因素分析。P<0.05为差异有统计学意义。
结果
全部严重大出血患者比较
全部141例严重大出血患者中,住院期间好转78例,住院死亡63例,住院死亡率达44.7%。全部严重大出血患者中,生存组与死亡组患者在年龄、性别、基础疾病、总输RBC量、止血措施、止血后再次出血、出血距止血时间及输血前血红蛋白(hemoglobin,Hb)水平方面差异无统计学意义。但死亡组ICU输RBC量和非手术相关大出血患者的比例显著高于生存组(P均=0.002);在科室来源上,死亡组来自急诊的大出血患者的比例显著高于生存组(P=0.010),而来自手术科室患者的比例低于生存组(P=0.001);死亡组患者输RBC前凝血功能,肝、肾功能明显较生存组差(P均<0.05)(表1)。
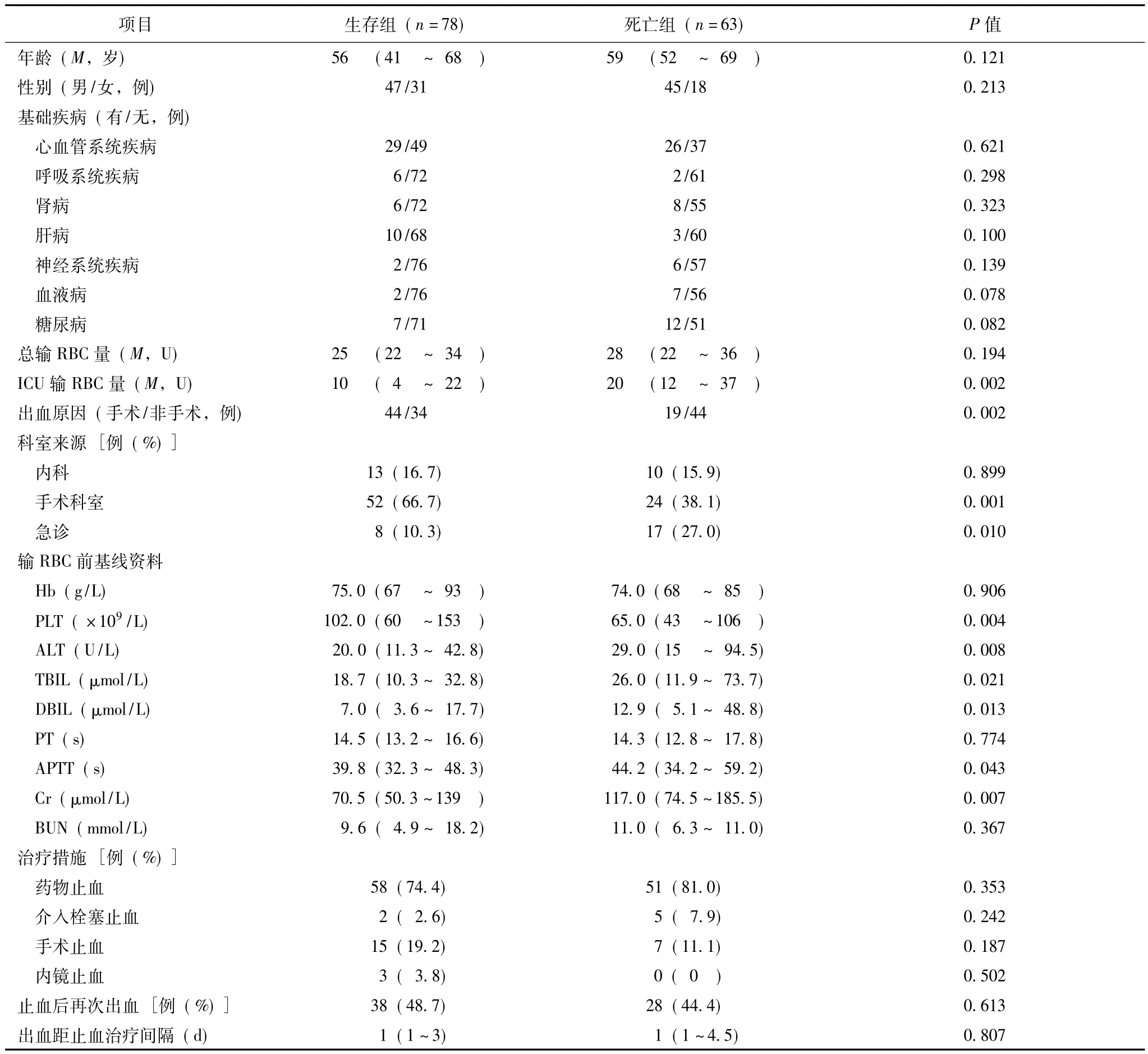
表1 全部严重大出血患者生存组和死亡组比较
非手术相关大出血患者比较
在全部141例患者中,非手术相关大出血患者78例,死亡44例,死亡率高达56.4%。进一步将78例患者根据预后分为生存组(34例)和死亡组(44例),结果发现生存组与死亡组在基础疾病、总输RBC量、ICU输RBC量、科室来源、出血部位、止血后再出血及出血至止血治疗时间的差异无统计学意义。在出血原因上,死亡组感染导致的大出血患者比例显著高于生存组(P=0.009),而生存组应激性溃疡导致的大出血患者比例显著高于死亡组(P=0.048)。比较输RBC前基线资料,除生存组基线血小板水平显著高于死亡组外(P=0.003),其他基线器官功能比较两组差异无统计学意义。在治疗上,生存组采用手术止血措施的比例显著高于死亡组(P=0.039)(表2)。
对治疗措施进一步行亚组分析,结果提示在非手术大出血患者中,消化道大出血患者中生存组接受手术止血的比例显著高于死亡组(P=0.019),全部接受手术止血和内镜止血治疗的消化道大出血患者均存活;非消化道大出血患者的生存组和死亡组使用止血治疗措施的比例差异并无统计学意义(表3)。
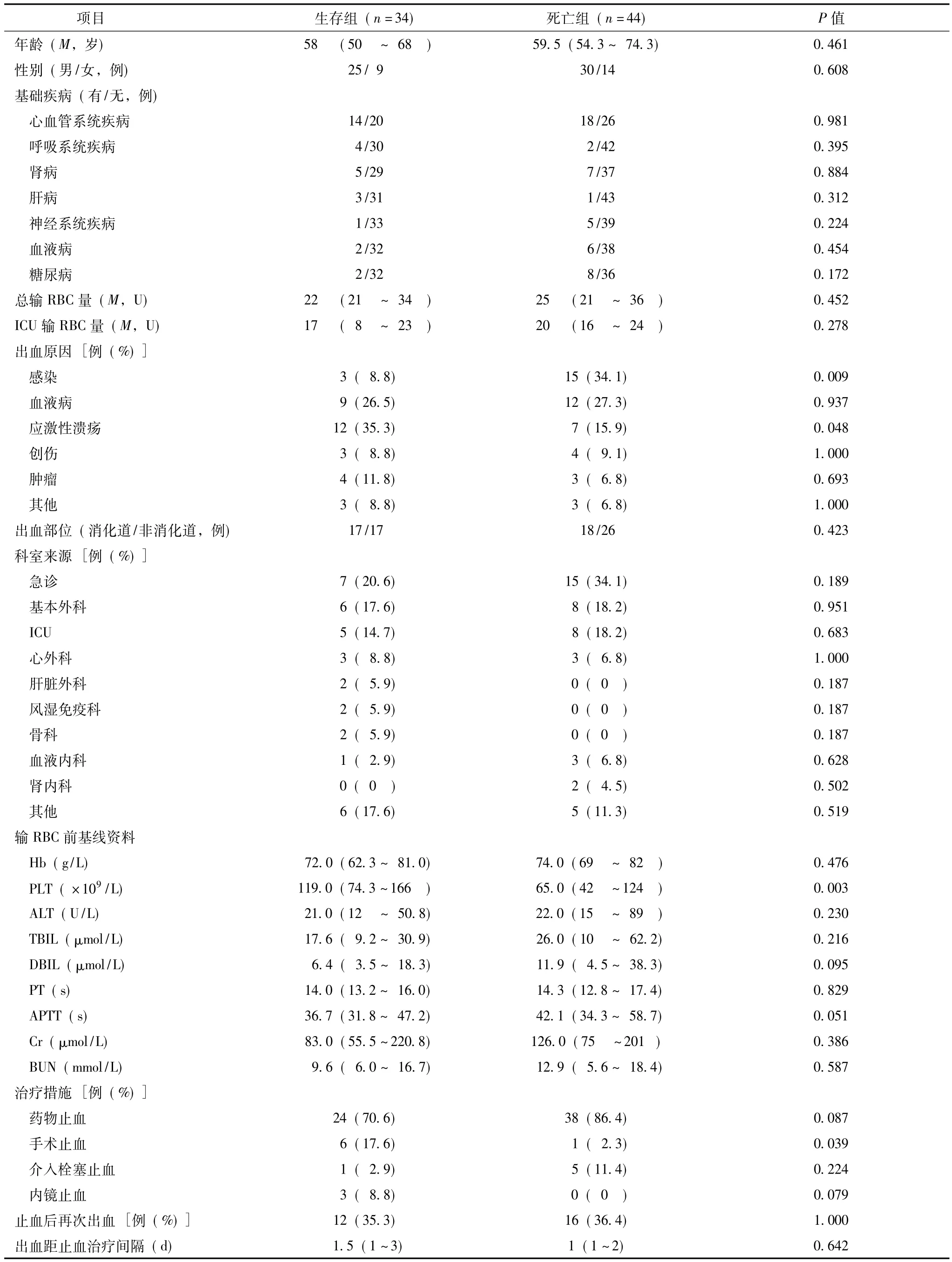
表2 非手术相关大出血患者生存组和死亡组比较

表3 非手术大出血患者中消化道大出血和非消化道大出血患者生存组和死亡组治疗措施比较
手术相关大出血患者比较
在全部141例严重大出血患者中,手术相关大出血患者共63例,其中好转44例,住院死亡19例,死亡率为30.2%。生存组和死亡组在基础疾病、总输RBC量、出血部位、止血措施、术后再次出血及出血距止血时间等方面差异无统计学意义;但在ICU输RBC量上,死亡组显著高于生存组(P=0.019)。从输RBC前基线资料看,死亡组基线肝、肾功能受损的比例显著高于生存组(P均<0.05)(表4)。
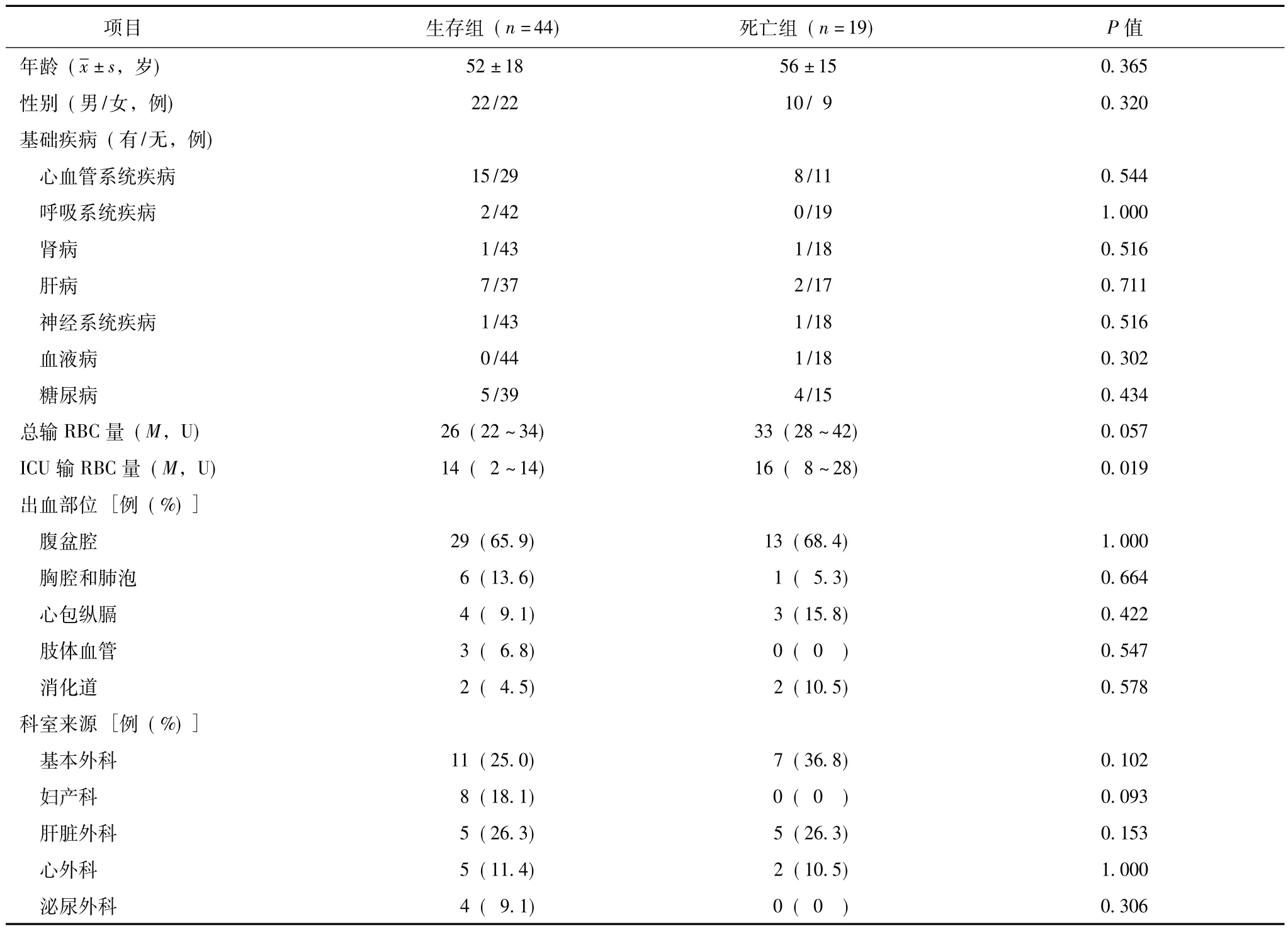
表4 手术相关大出血患者生存组和死亡组比较
全部严重大出血患者死亡危险因素分析
将全部严重大出血患者中生存组和死亡组存在差异的输RBC前肾功能损害、输RBC前肝功能损害、输RBC前凝血功能紊乱、ICU输RBC量及科室来源等纳入死亡的危险因素二元Logistic回归分析,结果显示对全部严重大出血患者而言,存在凝血功能紊乱和入ICU后仍存在活动性大出血是死亡的危险因素(表5)。

续表4
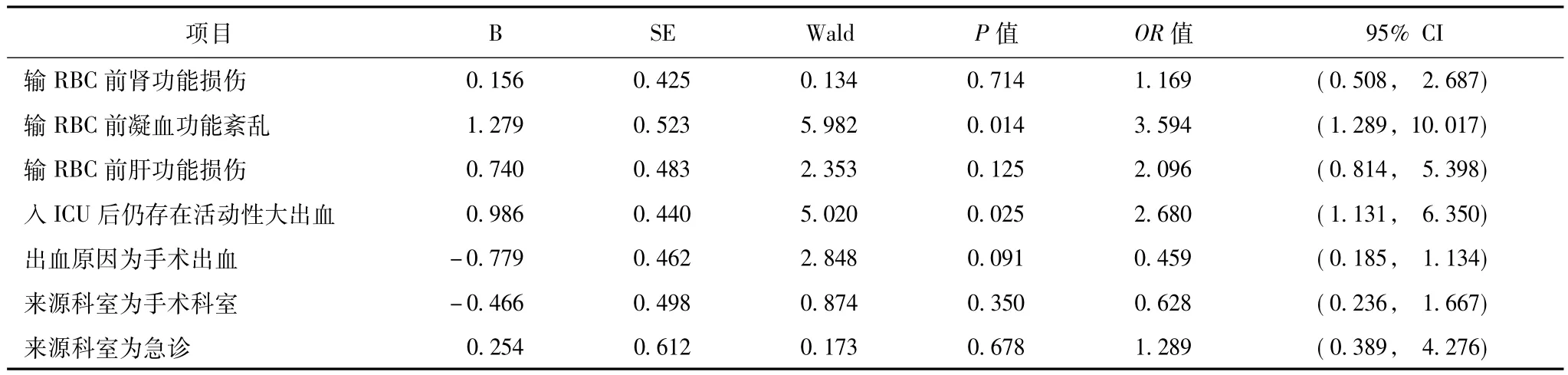
表5 全部严重大出血患者死亡危险因素Logisctic回归分析结果
讨论
从本研究结果可以看出,重症患者一旦出现大出血,患者住院死亡率显著升高,达44.7%,而同期ICU总死亡率仅2.4%,即使比较危重的急性生理学及慢性健康状况评分Ⅱ(Acute Physiology and Chronic Health EvaluationⅡ,APACHEⅡ)≥15分的ICU患者,其死亡率也仅7%左右[7]。对于全部严重大出血患者而言,虽然生存组与死亡组在输RBC总量上没有明显差异,但死亡组输RBC前肝、肾及凝血功能损伤的比例显著高于生存组,虽然可能由于样本数的限制,除凝血功能障碍外,其他器官功能损害在最终的危险因素分析结果中未显示为死亡危险因素,但这些差异也强烈警示如果大出血已造成器官功能损害,患者极有可能预后更差。与其他器官功能障碍相比,凝血功能障碍既可以是大出血的原因之一,也可能是患者大出血造成获得性凝血功能障碍的后果,进而又导致大出血更加难以控制。提示在大出血过程中,积极迅速纠正凝血功能障碍是改善患者预后的关键措施之一。
本研究还发现对全部严重大出血患者和手术相关大出血患者,死亡组输RBC量显著高于生存组。而进一步死亡危险因素分析也提示,入ICU后存在活动性大出血(即入ICU后24 h内输RBC>10 U)是全部严重大出血患者的死亡危险因素。因此对严重大出血患者和手术相关大出血患者,迅速有效控制住出血是成功抢救的又一个关键因素,也是临床抢救治疗中永远不能放弃的目标。
本研究发现非手术相关大出血患者死亡率要高出手术相关大出血26个百分点(56.4%比30.2%),这一结果是由于非手术相关大出血患者出血部位比较复杂,基础凝血功能相对较差,且止血方法也比较复杂造成。本研究发现,在非手术相关大出血患者中,死亡组感染导致的大出血比例远高于生存组。既往研究表明,由于感染导致感染部位组织坏死,累及血管而造成大出血是极其凶险而处理又极为困难的局面[6,8-10]。感染导致的出血不仅部位多变,而且止血治疗也十分困难,主要原因包括:(1)感染本身会导致凝血功能障碍,凝血功能障碍和血小板减少本身就是脓毒症诊断标准之一[11],在严重感染的患者中十分常见,某种程度上这也是感染导致出血和出血后难以止血的原因之一;(2)一些致病菌本身对血管和组织的侵蚀,造成局部糜烂从而导致大出血,使得出血部位组织糟脆,局部组织难以通过内镜、介入栓塞止血或手术处理达到满意止血目的;(3)在感染情况下,如感染灶难以彻底清除,局部感染反复,导致感染部位反复出血,这在以急性坏死性胰腺炎为代表的大出血中尤其常见[6]。
目前临床上,非手术相关大出血患者常用的止血治疗是药物止血、内镜止血、介入栓塞止血和手术止血。本研究发现非手术相关大出血患者止血治疗措施的比较中,生存组接受手术止血的比例明显高于死亡组。而进一步亚组分析发现,消化道大出血患者接受手术止血的全部5例患者均得到有效止血而好转。虽然药物止血、内镜止血、介入栓塞止血和手术止血都是消化道出血时可以考虑的经典治疗方案[12-14],但是在消化道大出血时,情况会有所不同。由于出血速度极快,药物治疗常来不及纠正凝血障碍,补充的凝血物质便已经出血丢失。内镜止血在出血汹涌且无法进行胃肠道准备的情况下,视野受到极大限制,对于准确发现和处理出血灶极为不利。介入栓塞治疗在这种情况下,如能找到出血动脉,常能暂时迅速止血,但由于介入栓塞仅限于动脉大出血的止血,且由于侧枝循环常很快建立,再出血比例高,而对于非动脉的消化道大出血,介入栓塞也无能为力。虽然因本研究例数所限,最终未能发现在止血治疗措施中对患者预后影响的关键因素,但现有数据强烈提示在消化道大出血情况下,外科医生在影像学定位出血部位或术中肠镜辅助定位或剖腹探查下,进行手术止血最可能达到确切止血的目的。
本研究发现在手术相关大出血患者中,术中止血是否满意,反映为术后入ICU输RBC量,是手术相关大出血患者死亡组和生存组非常显著的差异之处。而手术相关大出血后对患者的任何补救止血措施在两组间都没有体现出差异,该结果也许是研究样本量不足所致,但也可能提示术中避免大出血,或发生出血时应及时在第一次手术中有效控制出血,成功止血才是影响这些患者预后最关键的因素。
总之,严重大出血是一个十分紧急、处理起来十分棘手而又不容回避的问题。本研究显示,对于严重大出血患者,凝血功能紊乱和未成功止血是最为明确的威胁患者预后的危险因素,因此迅速纠正凝血功能紊乱和努力采用恰当方式成功止血是这些患者成功抢救的关键。当然本研究为回顾性研究,该结果尚需前瞻性研究进一步证实。
[1]Khan S,Allard S,Weaver A,et al.A major haemorrhage protocol improves the delivery of blood component therapy and reduces waste in trauma massive transfusion[J].Injury,2013,44:587-592.
[2]Elmer J,Wilcox SR,Raja AS.Massive transfusion in traumatic shock[J].J Emerg Med,2013,44:829-838.
[3]Laine L,McQuaid KR.Endoscopic therapy for bleeding ulcers:An evidence-based approach based on meta-analyses of randomized controlled trials[J].Clin Gastroenterol Hepatol,2009,7:33-47.
[4]Sisak K,Manolis M,Hardy BM,et al.Acute transfusion practice during trauma resuscitation:who,when,where and why?[J].Injury,2013,44:581-586.
[5]Lau JY,Barkun A,Fan DM,et al.Challenges in the management of acute peptic ulcer bleeding[J].Lancet,2013,381:2033-2043.
[6]Shen X,Sun J,Zhang J,et al.Risk factors and outcome for massive intra-abdominal bleeding among patients with infected necrotizing pancreatitis[J].Medicine(Baltimore),2015,94:e1172.
[7]周翔,刘大为,隆云,等.组织灌注导向红细胞输注策略对重症患者预后的影响[J].协和医学杂志,2015,6: 361-368.
[8]Piccioli A,Chini G,Mannelli M,et al.Bilateral massive adrenal hemorrhage due to sepsis:report of two cases[J].JEndocrinol Invest,1994,17:821-824.
[9]Leffall LD Jr,Verly G,Simmons RL,et al.Massive gastrointestinal hemorrhage due to specific infections[J].J Natl Med Assoc,1971,63:99-103.
[10]Kim YI,Kang HC,Lee HS,et al.Invasive pulmonary mucormycosis with concomitant lung cancer presented with massive hemoptysis by huge pseudoaneurysm of pulmonary artery[J].Ann Thorac Surg,2014,98:1832-1835.
[11]Dellinger RP,Levy MM,Rhodes A,et al.Surviving Sepsis Campaign:international guidelines for management of severe sepsis and septic shock,2012[J].Intensive Care Med,2013,39:165-228.
[12]Cúrdia Gonçalves T,Rosa B,Cotter J.New insights on an old medical emergency:non-portal hypertension related upper gastrointestinal bleeding[J].Rev Esp Enferm Dig,2016,4:108.
[13]Cremers I,Ribeiro S.Management of variceal and nonvariceal upper gastrointestinal bleeding in patients with cirrhosis[J].Therap Adv Gastroenterol,2014,7:206-216.
[14]Qayed E,Dagar G,Nanchal RS.Lower gastrointestinal hemorrhage[J].Crit Care Clin,2016,32:241-254.
Risk Factors Related to Outcome of Patients with Severe Massive Hemorrhage in Intensive Care Unit
ZHOU Xiang,LIU Da-wei,LONG Yun,YAO Bo,SU Long-xiang
Intensive Care Unit,Peking Union Medical College Hospital,Chinese Academy of Medical Sciences&Peking Union Medical College,Beijing 100730,China
LIU Da-weiTel:010-69152305,E-mail:Dwliu98@163.com
ObjectiveTo investigate the risk factors related to outcome of patients with severe massive hemorrhage in Intensive Care Unit(ICU).MethodsClinical data of all patients receiving transfusion of red blood cell(RBC)of>20 U for severe massive hemorrhage,who were hospitalized between January 2013 and December 2015 in ICU of Peking Union Medical College Hospital,were analyzed retrospectively.Comparisons were conducted between patients who died(death group)and those survived(survival group).Risk factors related to outcome were analyzed with Logistic regression.ResultsA total of 141 patients were identified,of whom 78 survived.In-hospital mortality was 44.7%(63/141).Among these patients with severe massive hemorrhage,there were 78 non-operation-related cases and 63 operation-related cases.The amount of RBC transfused in ICU (P=0.002),the proportion of non-operation-related cases(P=0.002),and the proportion of patients fromemergency department(P=0.010)were all significantly higher in the death group than in the survival group,while the proportion of patients from surgical departments was lower in the death group than in the survival group (P=0.001).The baseline coagulation,renal,and liver function before RBC transfusion were significantly worse in the death group than in the survival group(all P<0.05).Among the patients with non-operation-related severe massive hemorrhage,the death group had significantly higher proportion of severe massive hemorrhage due to infections(P=0.009),but significantly lower proportion of severe massive hemorrhage due to stress ulcer(P= 0.048),baseline platelet level(P=0.003),and proportion of patients receiving surgical hemostasis(P= 0.039).Among the patients with operation-related severe massive hemorrhage,the death group had higher volume of RBC transfusion in ICU(P=0.019),but higher proportions of patients with liver or renal function impairment before RBC transfusion(both P<0.05).Logistic regression analysis showed that coagulation disorders (P=0.014,OR=3.594)and the presence of active massive hemorrhage after admission into ICU(P=0.025,OR=2.680)were risk factors for death in the patients with severe massive hemorrhage.ConclusionFor all the patients with severe massive hemorrhage,coagulation disorders and the presence of active massive hemorrhage in ICU may be risk factors for death.
severe massive hemorrhage;outcome;risk factor;surgical hemostasis;intensive care unit
刘大为电话:010-69152305,E-mail:Dwliu98@163.com
R457.1
A
1674-9081(2016)05-0371-08
10.3969/j.issn.1674-9081.2016.05.010
2016-07-14)

