手术治疗自发性基底节区出血126例疗效分析
颜长春
福建晋江市安海医院神经外科 晋江 362261
手术治疗自发性基底节区出血126例疗效分析
颜长春
福建晋江市安海医院神经外科晋江362261
【摘要】目的分析126例自发性基底节区出血患者的手术疗效。方法回顾性分析2009-01—2013-01于本院行手术治疗的126例自发性基底节区出血患者的临床资料,包括术前脑出血评分、术前及术后格拉斯哥昏迷评分,基底节区出血量,30 d病死率及术后3个月的格拉斯哥结果评分。结果共11例患者于术后30 d内死亡。术后3个月评估时,65例患者短期预后良好(格拉斯哥结果评分≥4分)。出血量>50 mL、术前格拉斯哥昏迷评分评分≤8分及脑出血评分≥3分是预后差的预测因素。结论基底节区出血量、术前GCS评分及脑出血评分是预测预后的有效因素。
【关键词】脑卒中;自发性基底节区出血;病死率;去骨瓣减压术
自发性脑出血(spontaneous intracerebral hemorrhage,SIH)是一种常见的脑卒中,临床病情凶险,病死率及致残率居高不下,威胁患者的生命健康[1]。研究发现,自发性脑出血占脑卒中的10%~20%,其30 d病死率高达35%~52%[2]。高血压是导致自发性脑出血最常见的危险因素,基底节区是自发性脑出血最常见的出血部位。本院神经外科对126例发性基底节区出血患者行手术治疗,现报告如下。
1资料与方法
1.1一般资料2009-01—2013-01共126例自发性基底节区出血患者于本院行手术治疗。所有患者均有高血压史,经颅脑CT平扫明确基底节区出血的诊断。详细记录患者的症状、手术前的脑出血评分[3]、手术前后的格拉斯哥昏迷评分(Glasgow coma scale,GCS)、手术前基底节区出血量、手术后30 d内病死率。手术后3个月时格拉斯哥结果评分(Glasgow outcome scale,GOS)在4~5分定义为短期预后良好,1~3分定义为短期预后差。所有患者均于入院后24 h内行开颅手术治疗[4]。患者均采用气管插管全身麻醉、侧卧位,术中常规监测颅内压。本研究已获得本院伦理委员会审批。

2结果
126例患者,男87例,女39;年龄(54.6±13.0)岁。术前所有患者的GCS评分均≤12分,其中17例≤5分,56例6~8分,53例9~12分。脑出血评分:4分12例,3分53例,2分46例,1分15例。出血量:仅1例出血量<30 mL,39例出血量30~50 mL,32例出血量51~80 mL,33例出血量81~120 mL,21例出血量>120 mL,最大出血量为160 mL。手术后30 d内11例死亡,病死率8.7%(11/126)。术后3个月评估时,65例(51.6%)GOS评分≥4分。GOS评分≥4分与GOS评分<4分的相比,见表1,出血量>50 mL、术前GCS评分≤8分及基底节区出血评分≥3分与预后差(GOS评分<4分)相关。
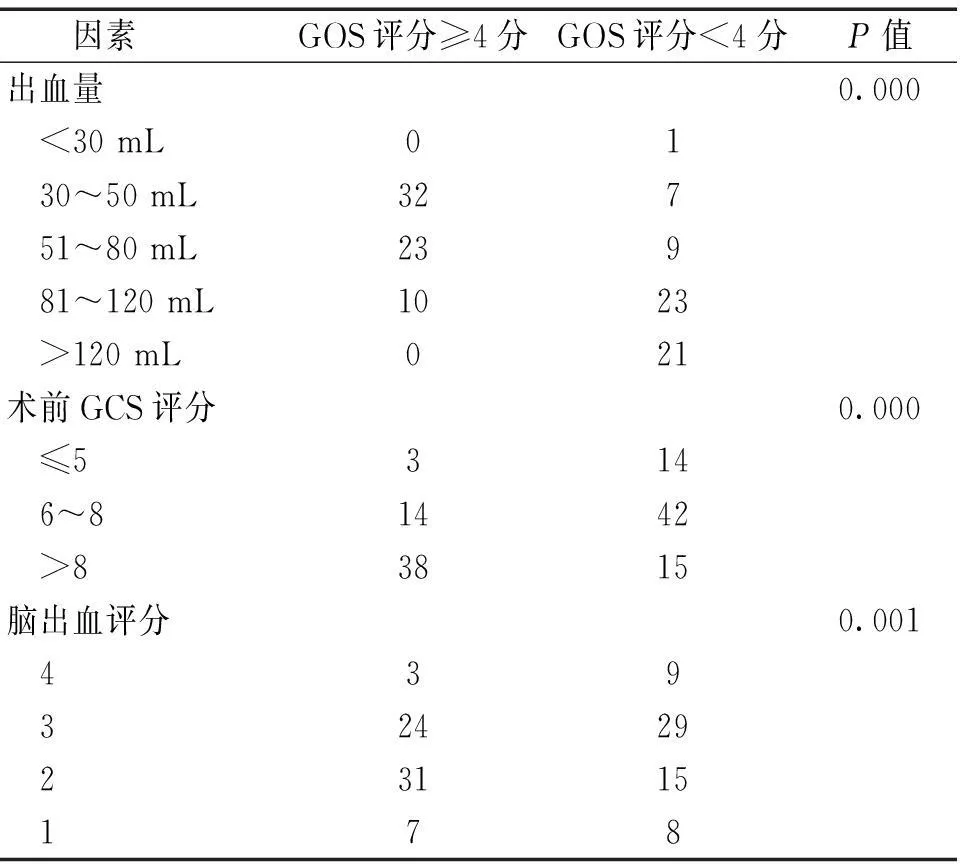
表1 短期预后良好与短期预后差的相关因素分析
3讨论
目前对自发性基底节区出血的治疗仍是一个棘手的难题。目前学术界对手术治疗是否对自发性脑出血患者有益存在争议[5]。STICH研究表明[6],内科保守治疗可取得与外科手术类似的效果。然而,STICH研究结果并不适用于研究。首先,STICH研究中患者年龄较大,平均年龄62.0岁,而本研究中患者年龄相对较轻,平均年龄54.6岁,可耐受手术的打击。其次,STICH研究中患者术前GCS评分较本研究为低。STICH研究中仅29.6%的患者术前GCS评分≤8分,而本研究中约60%的患者术前GCS评分≤8分,表明本研究中患者病情较危重。再次,STICH研究中患者脑出血量较本研究为少。本研究中仅1例出血量<30 mL,绝大多数患者出血量>50 mL;STICH研究中患者的中位出血量为40 mL。因此,本研究中患者均未行内科保守治疗而行外科手术治疗[7]。本研究中8例于术后30 d内死亡,绝大多数患者术后3个月的疗效满意。既往研究表明,出血量、术前GCS评分、脑出血评分评分可用于预测自发性基底节区出血患者的预后[8]。本研究结果表明,出血量>50 mL、术前GCS评分≤8分及脑出血评分≥3分是预后差的预测因素。
总之,手术治疗是自发性基底节区出血有效的手段。基底节区出血量、术前GCS评分及脑出血评分是预测预后的有效因素。
4参考文献
[1]Badjatia N, Rosand J. Intracerebral hemorrhage[J]. Neurologist,2005,11(6):311-324.
[2]Freeman WD, Aguilar MI.Intracranial hemorrhage: diagnosis and management[J].Neurol Clin, 2012,30(1):211-240.
[3]Hemphill JC,Bonovich DC,Besmertis L,et al.The ICH score: a simple, reliable grading scale for intracerebral hemorrhage[J].Stroke,2001,32(4):891-897.
[4]Talacchi A, Ricci UM, Caramia G,et al.Basal ganglia haemorrhages: efficacy and limits of different surgical strategies[J]. Br J Neurosurg,2011,25(2):235-242.
[5]Talacchi A, Ricci UM, Caramia G, et al.Basal ganglia haemorrhages: efficacy and limits of different surgical strategies[J].Br J Neurosurg,2011,25(2):235-242.
[6]Mendelow AD,Gregson BA,Rowan EN,et al.Early surgery versus initial conservative treatment in patients with spontaneous supratentorial lobar intracerebral haematomas (STICH II): a randomised trial[J].Lancet,2013,382(9 890):397-408.
[7]Cho DY,Chen CC,Lee HC,et al.Glasgow Coma Scale and hematoma volume as criteria for treatment of putaminal and thalamic intracerebral hemorrhage[J].Surg Neurol,2008,70(6):628-633.
[8]Lee JY,King C,Stradling D,et al.Influence of hematoma location on acute mortality after intracerebral hemorrhage[J].J Neuroimaging,2014,24(2):131-136.
(收稿2014-12-16)
【中图分类号】R743.34
【文献标识码】B
【文章编号】1673-5110(2016)01-0113-02
——死亡率和病死率

