全身麻醉复合喉罩联合髂腹下及髂腹股沟神经阻滞对腹股沟区手术患儿围术期的影响▲
罗文辉 蓝雨雁
(广西医科大学第一附属医院麻醉科,南宁市 530021,E-mail:a_luo16996@163.com)
全身麻醉复合喉罩联合髂腹下及髂腹股沟神经阻滞对腹股沟区手术患儿围术期的影响▲
罗文辉 蓝雨雁
(广西医科大学第一附属医院麻醉科,南宁市 530021,E-mail:a_luo16996@163.com)
目的 评价全身麻醉复合喉罩联合髂腹下与髂腹股沟神经阻滞对行腹股沟区手术患儿围术期的影响。方法 择期行腹股沟区手术患儿 60例,分为全身麻醉复合喉罩组(A组)、全身麻醉复合喉罩联合髂腹下及髂腹股沟神经阻滞组(B组)和静脉麻醉联合髂腹下及髂腹股沟神经阻滞组(C组),每组20例。观察3组手术时间、苏醒所需时间、恢复室(PACU)停留时间和丙泊酚总用量;入室时(T1)、麻醉诱导或神经阻滞结束时(T2)、切皮时(T3)、牵拉疝囊时(T4)、手术结束时(T5)、苏醒时(T6)患儿的HR和平均动脉压(MAP);苏醒时(T6)、术后2 h(T7)、4 h(T8)、6 h(T9)、12 h(T10)和24 h(T11)患儿的FLACC疼痛行为评分;苏醒期躁动、术后不良反应、术后应用镇静镇痛药的情况。结果 A组、B组的苏醒所需时间短于C组(P<0.05),A组与B组比较无差异(P>0.05);A组丙泊酚总用量多于B组、C组(P<0.05);3组的HR及MAP比较,差异均有统计学意义(P<0.05),其中在T3、T4时点,B组HR及MAP均低于A组及C组;3组PACU停留时间比较,差异均无统计学意义(P>0.05)。3组患儿不同时间FLACC评分差异有统计学意义(P<0.05),B组、C组评分低于A组。B组苏醒期躁动及术后恶心呕吐发生率、使用镇静镇痛药比例最低(P<0.05)。结论 全身麻醉复合喉罩联合髂腹下及髂腹股沟神经阻滞运用于小儿腹股沟区手术,可以提供良好的术中及术后镇痛,有效缩短术后苏醒时间,减少全麻药物用量、苏醒期躁动及术后不良反应发生。
全身麻醉;髂腹下神经;髂腹股沟神经;神经阻滞;喉罩;儿童;围术期
腹股沟区手术是小儿常见手术。髂腹下、髂腹股沟神经阻滞以其阻滞范围明确、对机体影响小、术后镇痛效果确切等优点在小儿腹股沟区手术中的应用越来越广泛。本研究旨在评价全身麻醉复合喉罩结合髂腹下及髂腹股沟神经阻滞应用于腹股沟区手术对小儿围术期的影响。
1 资料与方法
1.1 临床资料 经医院伦理学会审核通过并取得患儿家属同意,选择2014年5月至2015年5月在我院行腹股沟区择期手术患儿60例,年龄1~6岁,男性46例,女性14例,体重8~20 kg,美国麻醉医师协会分级均为Ⅰ级;无麻醉药过敏史。排除存在呼吸、循环、神经肌肉系统、肝肾功能及凝血功能异常等者,排除气道异常或预计困难插管、反流误吸高危风险、上呼吸道感染、咽喉疾病或其他喉罩禁忌证的患儿。60例患儿中,因单侧腹股沟斜疝行疝囊高位结扎术21例,因单侧鞘膜积液行鞘状突高位结扎术18例,因单侧隐睾行睾丸下降固定术21例。按随机数字表法将患儿分为全身麻醉复全喉罩组(A组)20例、全身麻醉复合髂腹下及髂腹股沟神经阻滞组(B组)20例和静脉麻醉复合髂腹下及髂腹股沟神经阻滞组(C组)20例,3组患儿年龄、性别、体重、手术种类等方面比较,差异均无统计学意义(P>0.05),具有可比性。见表1。
1.2 麻醉方法 麻醉前3组患儿均禁食6~8 h,禁饮4~6 h。术前30 min肌肉注射阿托品0.02 mg/kg,苯巴比妥2 mg/kg。于麻醉诱导期间建立静脉通路后给予咪达唑仑0.1 mg/kg静脉注射,待患儿安静后带入手术室。入室后监测心电图、血压和指脉氧饱和度。A组面罩吸纯氧4~6 L/min 3~5 min,全身麻醉诱导用丙泊酚2 mg/kg、维库溴铵0.1 mg/kg、芬太尼2 μg/kg,待患儿意识消失,下颌松弛时置入喉罩并连接呼吸机机械通气,潮气量8~10 ml/kg,呼吸频率视患儿年龄及呼吸末二氧化碳压力调整。B组全身麻醉方法同A组,同时应用Terason 2000超声(美国Terason公司)实时引导,按Tsui等[1]介绍的方法实施手术侧髂腹下、髂腹股沟神经阻滞,向腹内斜肌和腹横肌之间筋膜内注入0.25%罗哌卡因0.4 ml/kg。C组入室后给予氯胺酮2 mg/kg静脉推注,待小儿入睡后给予面罩吸氧,保留自主呼吸;手术侧髂腹下神经、髂腹股沟神经阻滞方法同B组。3组麻醉维持均采用全静脉麻醉维持,A、B组中,将丙泊酚与瑞芬太尼按1 mg ∶1 μg的比例混合后按照丙泊酚4~10 mg/(kg·h)的速度微泵注入维持;C组单纯给予丙泊酚4~10 mg/(kg·h)微泵注入。术中按心率、血压变化调节泵注速度,不使用吸入性麻醉药,于缝皮时停止泵注药物。待A组、B组患儿恢复自主呼吸,血氧饱和度为99%~100%,无二氧化碳蓄积,拔除喉罩,3组术毕均转麻醉后监测治疗室(postanesthesia care unit,PACU)实施监护。
1.3 观察指标 (1)记录患儿性别、年龄、体重、手术时间、苏醒所需时间、PACU停留时间和丙泊酚总用量。(2) 记录入室时(T1)、麻醉诱导或神经阻滞结束时(T2)、切皮时(T3)、牵拉疝囊时(T4)、手术结束时(T5)、苏醒时(T6)患儿的HR和平均动脉压(mean arterial pressure,MAP)。(3)观察并记录苏醒时(T6)、术后2 h(T7)、4 h(T8)、6 h(T9)、12 h(T10)和24 h(T11)患儿的疼痛行为(Face,Legs,Activity,Cry,Consolability,FLACC)评分[2]。(4)记录苏醒期躁动、术后不良反应及术后应用镇静镇痛药的情况。
1.4 统计学分析 应用SPSS 17.0统计软件进行分析,计量资料以(x±s)表示,组间比较采用方差分析;重复测量资料采用重复测量资料的方差分析,计数资料比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 3组患儿各观察指标比较 3组手术时间比较,差异均无统计学意义(P>0.05);A组、B组的苏醒所需时间短于C组(P<0.05),A组与B组苏醒所需时间比较,差异无统计学意义(P>0.05);3组PACU停留时间比较差异无统计学意义(P>0.05)。A组丙泊酚总用量多于B组、C组,B组多于C组(P<0.05)。见表1。

表1 3组临床资料、手术时间、苏醒所需时间、PACU停留时间、丙泊酚总用量比较
注:与A组比较,aP<0.01;与C组比,cP<0.001。
2.2 3组患儿各时点心率、平均动脉压比较 3组患儿不同时间点心率比较,差异有统计学意义(F时间=8.883,P时间<0.001);不同组间心率比较,差异有统计学意义(F组间=6.289,P组间=0.003);时间与分组有交互效应(F交互=6.489,P交互<0.001)。3组不同时间MAP比较,差异有统计学意义(F时间=18.604,P时间<0.001);不同组间MAP比较差异有统计学意义(F组间=3.925,P组间=0.024);时间与分组有交互效应(F交互=5.362,P交互<0.001)。其中,A组内T3、T4时点的HR、MAP高于T2时点;B组和C组内T3、T4时点的HR低于T1、T2时点。B组在T3、T4时点HR及MAP均低于A组和C组。见表2。
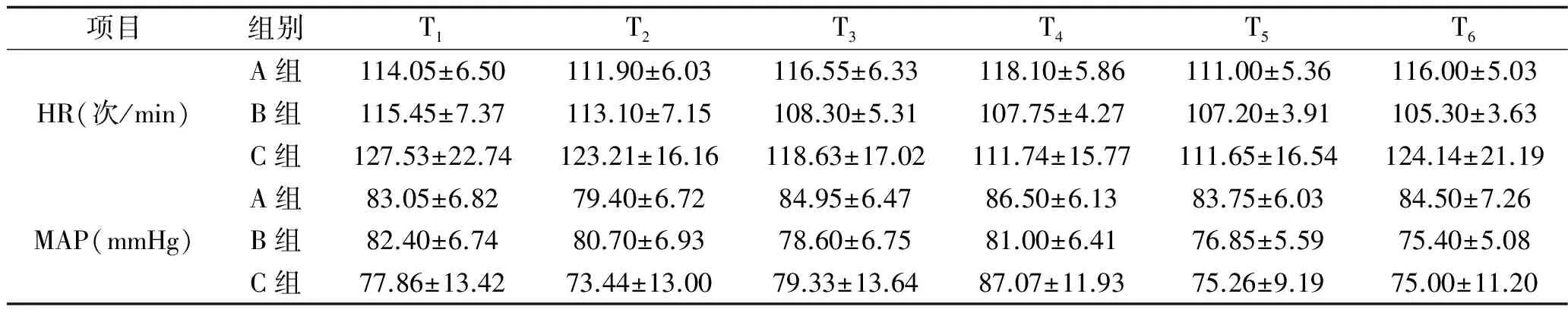
表2 3组患儿各时点HR、MAP比较(x±s,n=20)
2.3 3组患儿各时点FLACC评分比较 3组患儿不同时间FLACC评分差异有统计学意义(F时间=133.316,P时间<0.001);不同组间FLACC评分比较,差异有统计学意义(F组间=101.263,P组间<0.001),各时点B组及C组的评分均低于A组;时间与分组有交互效应(F交互=18.827,P交互<0.001)。见表3。
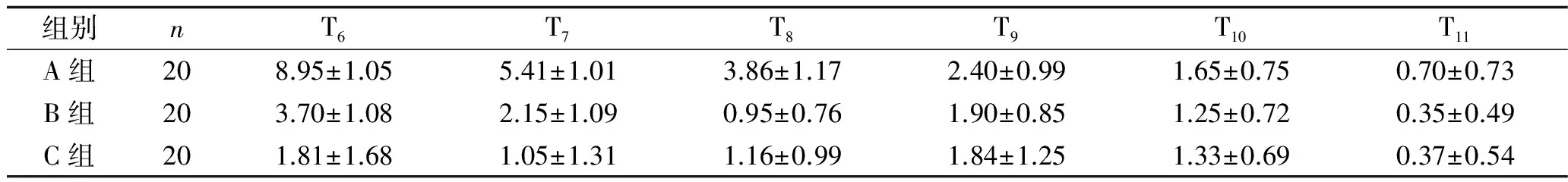
表3 3组患儿各时点FLACC评分比较(x±s)
2.4 3组患儿苏醒期躁动、术后不良反应、术后镇静镇痛药应用情况比较 B组无苏醒期躁动,A组出现苏醒期躁动6例(30.0%),C组出现5例(25.0%),3组比较差异有统计学意义(χ2=6.902,P=0.032);B组术后无恶心、呕吐等不良反应发生,C组出现4例(20.0%),A组出现2例(10.0%),其中B组不良反应发生率低于C组(χ2=4.444,P=0.035),A组与B组或C组比较,差异无统计学意义(P>0.05);术后B组无患者使用镇静镇痛药,A组使用镇静镇痛药5例(25.0%),C组使用4例(20.0%),A组及C组的使用比例均高于B组(χ2=5.741,P=0.017;χ2=4.444,P=0.035),而A组与C组比较,差异无统计学意义(P>0.05)。
3 讨 论
目前,小儿全身麻醉常用方法为气管插管全身麻醉和喉罩全身麻醉。喉罩置入操作简单、成功率高、通气效果确切,可以控制呼吸和准确地监测呼气末二氧化碳压力,被认为是气管插管的一种代替方法[3]。使用喉罩可以降低苏醒期及术后呛咳、喉或支气管痉挛、躁动、术后咽喉痛、声音嘶哑、恶心呕吐的发生率,对心血管系统影响小且患者清醒迅速[4]。Lalwani等[5]对小儿手术中使用喉罩和气管插管进行对比,发现两者都能成功维持氧合,但喉罩组血流动力学更稳定,拔管后呼吸道并发症发生率低。
腹股沟区手术是小儿常见手术。单纯全身麻醉可以满足手术操作,但是难以满足术后镇痛,且全身麻醉药用量大。实验研究表明,麻醉药可对发育期大脑产生神经毒性,常用的麻醉药和镇静药会通过增加抑制性γ氨基丁酸受体活性(如丙泊酚、依托咪酯、七氟烷、地氟烷和异氟烷)或阻断兴奋性谷氨酸受体(如氯胺酮)产生神经毒性作用[6-7]。另外患儿清醒后常因腹部疼痛而哭闹、躁动不安,引起腹压增加从而导致斜疝复发,直接影响手术质量,同时对患儿的精神心理也有很大影响[8]。
髂腹下神经、髂腹股沟神经是腰丛的分支,在到达髂前上棘前走行于腹内斜肌和腹横肌的筋膜间隙内。髂腹下神经的皮支分布于臀外侧、腹股沟区及下腹部皮肤,肌支支配腹壁肌;髂腹股沟神经的终支分布于腹股沟区和阴囊前部(或大阴唇前部)皮肤,肌支支配腹壁肌[9]。对这两条神经行神经阻滞,可以满足小儿腹股沟区手术的要求,还能提供良好的术后镇痛。传统“筋膜突破感”法进针的部位是在髂前上棘与脐连线的1/3处,成功率受操作者的熟练程度影响,一般只有70%~80%。Willschke等[10]将100例行腹股沟区手术的患儿分为超声引导的髂腹下(髂腹股沟)神经阻滞组及盲探法神经阻滞组,结果发现超声引导组的局麻药物用量低于盲探组,且盲探组有26%的患儿需要额外的麻醉药物。超声引导法可以明显减少局麻药物中毒、盆腔血肿、刺破肠管等并发症,提高神经阻滞及术后镇痛效果,是一种安全有效的方法[11]。
本研究中,在手术切皮、牵拉疝囊等刺激较大的时点,B组的心率和血压较A组及C组低,提示B组血流动力学较A、C组稳定。B组和C组均采用超声引导下的髂腹下神经、髂腹股沟神经阻滞,可以清楚地呈现腹壁肌肉组织,在直视下控制进针的路径,使局麻药扩散在神经周围,更加精确地阻滞这两条神经,未发生局麻药物中毒、刺破肠管、盆腔血肿等与神经阻滞操作相关的并发症。由于良好的局部镇痛,B组和C组的丙泊酚总用量较A组少(P<0.05),降低了大量使用全麻药物可能带来的风险。A组和B组的苏醒所需时间短于C组,且B组苏醒期躁动率明显低于A组和C组(P<0.05)。因为C组采用的是非巴比妥类静脉麻醉药氯胺酮,可兴奋交感神经中枢,会产生呼吸抑制作用,同时促进唾液和支气管分泌物增加,且在苏醒期出现精神运动反应,如狂躁、谵妄、肢体乱动等[12],所以在气道管理及术后苏醒质量上较B组差。患儿苏醒时至术后各时间点的FLACC评分B组及C组均低于A组(P<0.05),这是与Toivonen等[13]报告的术前髂腹下、髂腹股沟神经阻滞的镇痛作用仅持续至术后6 h左右相符合。B组术后不良反应、术后应用镇静镇痛药比例均低于A组和C组。原因是B组在全身麻醉的基础上,在超声引导可视下采用0.25%的长效局麻药罗哌卡因准确地进行神经阻滞,术后持续作用时间较长,且该药物对感觉纤维阻滞优于运动纤维,术后运动阻滞迅速消失,故B组可以获得良好的术后镇痛并降低术后不良反应的发生率。
综上所述,全麻复合喉罩联合髂腹下神经与髂腹股沟神经阻滞运用于小儿腹股沟区手术,可以提供良好的术中及术后镇痛,有效缩短术后苏醒时间,减少全麻药物用量、苏醒期躁动及术后不良反应发生。
[1] Tsui B,Suresh S.Ultrasound imaging for regional anesthesia in infants,children,and adolescents:a review of current literature and its application in the practice of extremity and trunk blocks[J].Anesthesiology,2010,112(2):473-492.
[2] Merkel SI,Voepel-Lewis T,Shayevitz JR,et al.The FLACC:a behavioral scale for scoring postoperative pain in young children[J].Pediatr Nurs,1997,23(3):293-297.
[3] Miller RD.米勒麻醉学[M].邓小明,曾因明,译.第7版.北京:北京大学医学出版社,2011:2 209.
[4] 张 悦,冷玉芳,田金徽,等.喉罩与气管插管在小儿全身麻醉气道管理中价值的Meta分析[J].中国循证医学杂志,2011,11(9):1 047-1 053.
[5] Lalwani J,Dubey KP,Sahu BS,et al.ProSeal laryngeal mask airway:An alternative to endotracheal intubation in paediatric patients for short duration surgical procedures[J].Indian J Anaesth,2010,54(6):541-545.
[6] 金立红,张马忠.麻醉相关神经毒性及其对动物远期行为的影响[J].国际麻醉学与复苏杂志,2013,34(5):456-460.
[7] 李国辉,薛庆生,罗 艳,等.全身麻醉药致发育期大脑神经毒性:从基础到临床[J].中华医学杂志,2014,94(5):397-399.
[8] 翁洪亮,范成云,王明敬.超声引导腹横肌平面阻滞联合喉罩通气麻醉在小儿腹腔镜疝囊高位结扎术中的应用[J].山东医药,2014,54(47):73-75.
[9] 彭裕文,刘树伟.局部解剖学[M].第7版.北京:人民卫生出版社,2008:86.
[10]Willschke H,Marhofer P,Bösenberg A,et al.Ultrasonography for ilioinguinal/iliohypogastric nerve blocks in children[J].Br J Anaesth,2005,95(2):226-230.
[11]南 洋,周 俊,马 千,等.超声引导下髂腹股沟及髂腹下神经阻滞在小儿麻醉中的应用[J].中华医学杂志,2012,92(13):873-877.
[12]戴体俊,喻 田.麻醉药理学[M].第3版.北京:人民卫生出版社,2011:88-90.
[13]Toivonen J,Permi J,Rosenberg PH.Analgesia and discharge following preincisional ilioinguinal and iliohypogastric nerve block combined with general or spinal anaesthesia for inguinal herniorrhaphy[J].Acta Anaesthesiol Scand,2004,48(4):480-485.
Effect of general anesthesia combined with laryngeal mask and iliohypogastric/ilioinguinal nerve block on perioperative children undergoing inguinal surgery
LUOWen-hui,LANYu-yan
(DepartmentofAnesthesia,theFirstAffiliatedHospitalofGuangxiMedicalUniversity,Nanning530021,China)
Objective To evaluate the effect of general anesthesia combined with laryngeal mask and iliohypogastric/ilioinguinal nerve block on perioperative children undergoing inguinal surgery.Methods Sixty children undergoing selective inguinal surgery were divided into general anesthesia group(Group A),general anesthesia combined with laryngeal mask and iliohypogastric/ilioinguinal nerve block group(Group B),and intravenous anesthesia combined with laryngeal mask and iliohypogastric/ilioinguinal nerve block group(Group C),with 20 cases in each group.The operation time,time for recovery,stay in postanesthesia care unit(PACU) and consumption of propofol were observed in the three groups.When entrance(T1),anesthesia induction/nerve block finished(T2),skin incision(T3),pulling hernial sac(T4),the surgery finished(T5) and recovery(T6),the heart rates(HR) and mean arterial pressures(MAP) of all children were observed.The score of The Face,Legs,Activity,Cry,Consolability Behavioral Tool(FLACC) was assessed in all children at the following time points,T6,2(T7),4(T8),6(T9),12(T10) and 24 hours(T11) after surgery.The restlessness during recovery,postoperative complications and the postoperative use of sedative and analgesic drugs were also observed.Results The time for recovery in Group A or Group B was shorter than that in Group C(P<0.05),and no significant difference was found between Group A and Group B(P>0.05).The consumption of propofol in Group A was more than that in Group B or Group C(P<0.05).There were significant differences in HR and MAP among the three groups(P<0.05),and HR and MAP in Group B were lower than those in Group A or Group C at T3and T4.There was no significant difference in PACU stay among the three groups(P>0.05).There was significant difference in FLACC score among the three groups at all time points(P<0.05),and the score of Group B or Group C was lower than that of Group A.The incidences of restlessness during recovery and postoperative complications including nausea and vomitting,proportion of patients using sedative and analgesic drugs were the lowest in Group B(P<0.05).Conclusion For children undergoing inguinal surgery,general anesthesia combined with laryngeal mask and iliohypogastric/ilioinguinal nerve block can obtain good intraoperative and postoperative sedation,shorten the time for postoperative recovery effectively,decease the consumption of general anesthesia drugs,and reduce the incidences of restlessness during recovery and postoperative adverse reactions.
General anesthesia,Iliohypogastric nerve,Ilioinguinal nerve,Nerve block,Laryngeal mask,Children,Perioperation
广西自然科学基金(2011GXNSFA018222);广西医疗卫生适宜技术研究与开发课题(S201414-06)
罗文辉(1990~),女,在读硕士研究生,研究方向:小儿麻醉。
蓝雨雁(1965~),女,硕士,教授,主任医师,研究方向:小儿麻醉,E-mail:blueyuyan@163.com。
R 614.2
A
0253-4304(2016)02-0183-04
10.11675/j.issn.0253-4304.2016.02.10
2015-11-11
2016-01-27)

