卒中后神经源性膀胱诊治专家共识
中国老年医学学会神经医学分会,天津市卒中学会(执笔:王毅,赵耀瑞)
在我国,卒中是目前致残率最高的疾病[1],二级预防工作的开展广泛,血压控制、抗血小板治疗及抗动脉粥样硬化等都颁布了指南或共识。卒中可以导致多种功能障碍,现已针对卒中后抑郁、吞咽困难、认知障碍、营养障碍及肢体康复等进行了规范和建议,而卒中导致的神经源性膀胱(neurogenic bladder,NB)同样极大地影响患者生活质量,并且提升死亡率和致残率。为规范卒中后神经源性膀胱(post-stroke neurogenic bladder,PSNB)的诊治,中国老年医学学会神经医学分会结合目前诊治现状和临床研究结果,参考中华医学会泌尿外科学分会和中国康复医学会康复护理专业委员会所撰写的指南[2-4],参照Oxford循证医学系统的确定文献证据水平以及推荐等级标准确定本共识推荐等级为A(高度推荐)、B(推荐)、C(可选)和D(不推荐)四个等级[5]。反复商定修改,制定了《卒中后神经源性膀胱诊治专家共识》,希望能够有助于提高临床医生的认识。
1 引言
NB所导致的排尿功能障碍可表现为尿失禁和(或)排尿困难,常并发泌尿系反复感染、尿路结石、肾积水以致肾功能衰竭,同时影响患者的心理和情绪。目前各家报道对于PSNB的定义差异很大。例如,卒中后不同的观察时间导致临床表现差异很大,卒中急性期可以发生尿潴留,随时间迁延可恢复正常、持续排尿困难或继发尿失禁;文献命名差异性很大,称为“卒中后排尿困难”、“卒中后排尿障碍”和“卒中后尿失禁”等。老年患者出现尿失禁,在卒中前发生率也很高,胡晓芳等[6]统计了2200例患者,其中65岁以下者发生率为5%左右,而75岁以上者则升高到6.67%,同国外报道的发生率类似[7],而生活于慈善机构和老年社区中的老年女性(60岁以上)尿失禁发生率报道为11%~18%[8]。卒中后不论尿失禁还是潴留,医务人员都需要统一的标准来界定,以便于诊疗工作和研究调查分析的开展。
1.1 PSNB发生率高 国外20世纪末报道的卒中急性期尿失禁发生率为32%~79%[9]。无意识障碍的社区卒中人群中,根据Patel等[7]统计,卒中的急性期尿失禁发生率为40%,卒中后3个月为19%,12个月后为15%。与丛惠伶等[10]和Kolominsky-Rabas等[11]报道住院患者类似,发病7 d尿失禁分别为43%和35%,12个月后尿失禁占卒中存活者的1/5左右。我国报道的发生率差异性很大,杜敢琴等[12]报道的1周内合并尿失禁者为50.9%,3个月后尿失禁发生率为12.3%。黄盘冰[13]研究结果显示急性期其发生率为34.4%。曾玉萍等[14]调查成都市卒中急性期排尿障碍发生率为16.7%,低于其他医师报道,分析原因考虑与调查人群、时间节点和卒中部位等因素对于下尿路症状影响差异有关。
1.2 PSNB是卒中预后不良和死亡率升高的预测指标 卒中加速神经老化,促进PSNB的发生[15-16]。根据目前大量的报道,可以发现NB是卒中患者死亡和预后不良的重要预测指标[10-11,17]。Kolominsky-Rabas等[11]研究了卒中后3个月尿失禁组的死亡率为14.7%,卒中后10 d内伴有尿失禁的病死率高达31.2%,高于卒中后无尿失禁组(7.4%)。卒中可引起各种类型的上、下尿路功能障碍,约80%的尿失禁患者在发病6个月恢复[2],及时诊断和治疗PSNB能够促进康复,减轻心理影响,减少合并症出现。
1.3 PSNB急需明确定义以便研究和治疗 控制尿液排出的神经通路是非常复杂的(中枢神经系统在控制储尿和排尿功能中的主要作用见表1)[2-3,7,10],不同部位的卒中出现的症状各异;卒中不同诱因也直接影响预后,例如糖尿病易导致自主神经功能障碍影响尿路功能;卒中的不同时期出现的排尿、储尿障碍也在变化。故而在开放性研究时,急需制定定义,限定关注范围。
2 定义和分类
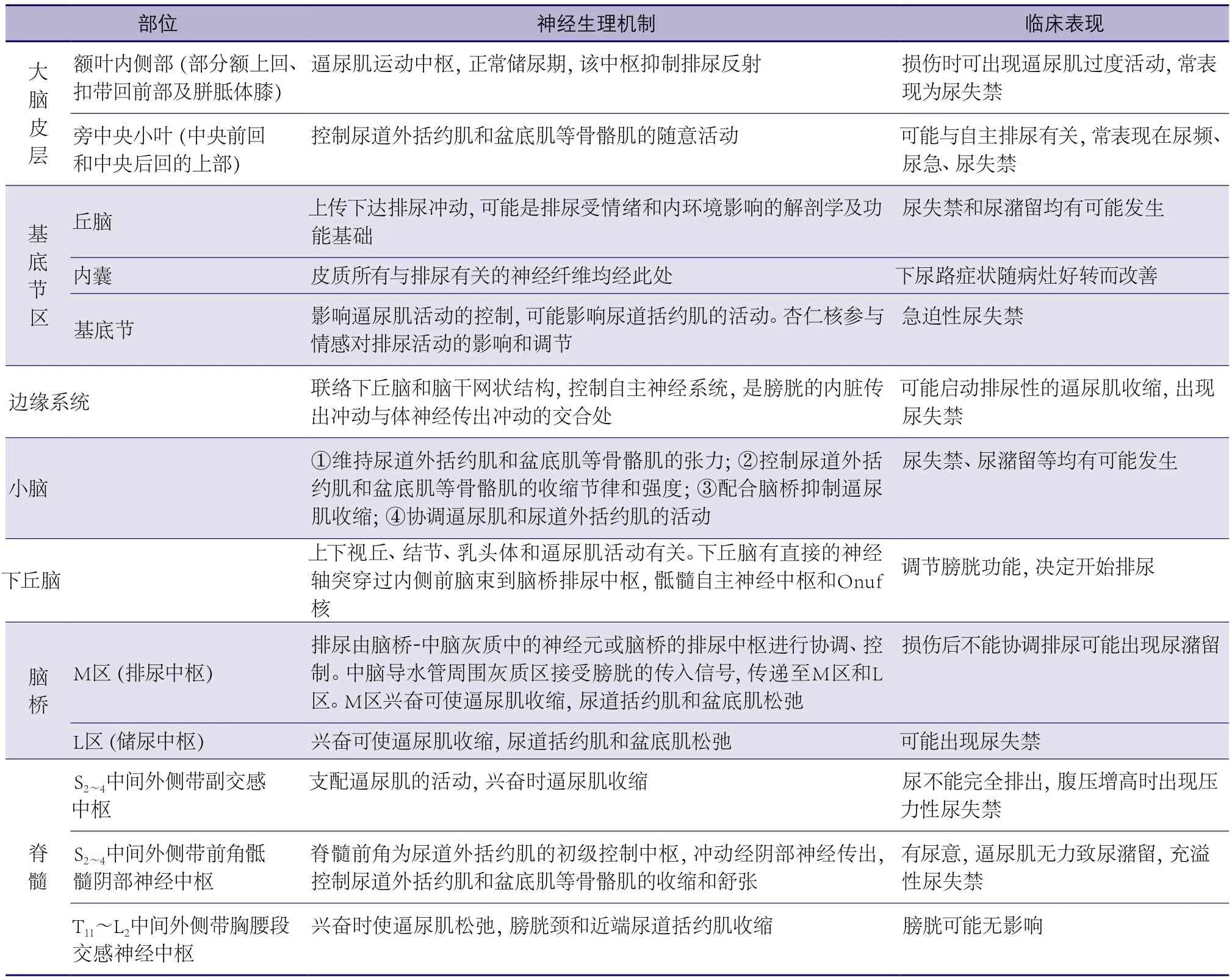
表1 中枢神经系统在控制储尿和排尿功能中的主要作用
2.1 定义 储尿和排尿均是在中枢神经和周围神经(交感、副交感和躯体神经)的协调之下完成。卒中是神经系统疾病的常见病、高发病,卒中后非意识障碍人群中,出现膀胱的储存和排空障碍,表现为尿频、尿急、尿失禁和尿潴留,考虑为PSNB。由于心理因素、语言和肢体功能障碍不能正确地表达尿意和(或)不能使用入厕器具等情况的失禁,并非膀胱和尿道功能障碍造成,不诊断此疾病。
PSNB的病因复杂[2,6-8,14-24],诊断时需排除其他因素:①既往基础疾病导致下尿路症状。②与年龄相关的非神经性因素,随年龄增长往往出现膀胱逼尿肌老化,导致膀胱功能下降,膀胱过度活动,残余尿增加。③与性别相关的非神经性因素,老年男性好发前列腺肥大致使膀胱流出道梗阻。老年妇女因绝经、多产和不良分娩导致盆底功能障碍出现压力性尿失禁。④药物副作用,例如三环类抗抑郁药、抗胆碱能药和利尿药的使用;卒中后输液量大,导致体液负荷加重;严重者可出现尿失禁。⑤卒中后肢体、认知和语言功能障碍,限制了患者入厕及使用便器等日常生活能力,高级认知功能损害以及交流障碍影响基本诉求,但是随着卒中后其他功能恢复和康复治疗得到改善。⑥精神心理因素。
诊断PSNB包括以下3点:①卒中诊断的确立;②存在下尿路、上尿路功能障碍以及泌尿系统并发症;③两者存在时间相关性并用其他病因无法解释。
2.2 分类 欧洲泌尿协会(European Association of Urology,EAU)采用的Madersbacher分类方法和我国中华医学会泌尿外科学分会(Chinese Urological Association,CUA)尿控学组采用的廖氏分类方法[2,25-27],均具有指导意义,廖利民[28]在下尿路功能障碍的分类基础上添加上尿路功能状态,进而提出全尿路功能障碍的分类方法,但是,神经内、外科遇到的PSNB如迅速出现上尿路损伤,应交由泌尿外科或肾内科寻找其他原因。国际尿控协会(International Continence Society,ICS)的分类是结合临床表现和膀胱尿道功能的分类(表2)[29-30],推荐使用。
2.3 总体推荐意见 ①所有可能影响储尿和(或)排尿神经调节过程的神经系统病变(包括中枢性、外周性),均可能影响膀胱和(或)尿道功能。病因隐匿者,应尽力寻找神经病变的原因(A级推荐)。②NB临床症状及严重程度的差异性并不总是与神经系统病变的严重程度和部位相一致,因此不能单纯根据神经系统原发病变的类型、程度和水平来臆断膀胱尿道功能障碍的类型(A级推荐)。③尿动力学检查作为NB的分类基础,能够阐明下尿路病理生理的变化,为指定和调整治疗方案、随访治疗结果提供客观依据;其中影像尿动力学检查具有极高的临床价值(A级推荐)。④NB患者下尿路功能障碍可导致上尿路损害,必须明确上尿路病理生理状态。保护上尿路功能是贯穿NB诊断、治疗与随访整个过程的主线(A级推荐)。⑤NB的下尿路功能障碍的分类方法可采用Madersbacher及ICS分类方法,上尿路及下尿路功能障碍的分类方法也可采用廖氏神经源性膀胱患者全尿路功能障碍的新分类方法(B级推荐)[2]。
3 检查和诊断

表2 国际尿控协会下尿路功能障碍分类
下尿路(膀胱和尿道)有两项基本功能:储尿和在恰当的时机排尿,需要通过中枢及外周双方面神经调节,是多个传导束和神经核共同协调的结果。卒中可发生在脑组织的任何部位,发生在大脑皮层内侧中央旁小叶可能影响高级排尿中枢,发生在额叶可能影响逼尿肌功能(逼尿肌高级中枢位于额上回、前扣带回和胼胝体膝),发生在中央前回和中央后上回可能影响尿道括约肌(尿道外括约肌的高级运动中枢),而小脑卒中可能出现逼尿肌无反射,此外,腔隙状态可能导致尿失禁等。对PSNB患者需要完善病史、专科体格检查、神经电生理和其他检查[2-3,31-34],磁共振成像(magnetic resonance imaging,MRI)具有较高的软组织分辨力,能够清晰地观察并测量尿道和其支持结构[32],对于卒中发生于优势半球者,常有失语症、失用症出现,反复卒中易导致痴呆,对于这些患者获取病史比较困难,需要询问照料者(包括配偶、家属和陪护者)补充完整信息。推荐意见如下[2]。
3.1 病史采集 必须进行详细的病史采集,注意泌尿系、肠道、神经系统及性功能的既往史及现病史。特别注意疼痛、感染、血尿、发热等症状(A级推荐)。
3.2 体格检查 制订下一步检查计划时考虑患者是否有身体缺陷,尽可能详细进行神经系统检查,尤其是阴部/鞍区的感觉及反射。详细检查肛门直肠的感觉与收缩功能,以及盆底功能(A级推荐)。
3.3 辅助检查 尿常规、肾功能、尿细菌学检查、泌尿系超声、泌尿系平片、膀胱尿道造影检查(A级推荐),下尿路及盆底电生理检查、尽力寻找神经病变或缺陷的直接证据、上尿路磁共振尿路造影(magnetic resonance urography,MRU)或计算机断层扫描(computed tomography,CT)三维重建成像可以明确肾盂输尿管积水、扩张程度及迂曲状态(B级推荐)。
3.4 其他 排尿日记(B级推荐),尿流率、残余尿等非侵入性检查必须安排在侵入性检查之前(A级推荐)。
3.5 影像尿动力学检查 影像尿动力学检查是诊断评估NB尿路功能的金标准(A级推荐)。
4 一般治疗
早发现、早诊断及早治疗PSNB,对改善卒中的预后尤为重要[20,35],具体诊治流程可参照诊治流程图(图1~3)。治疗总原则应考虑卒中和膀胱管理两方面[2],在治疗卒中的同时保护肾功能[2],提高患者生存质量;在不影响卒中急性期治疗的同时,治疗策略遵循从无创到有创的循序渐进原则;结合患者综合情况,制订个体化方案;金标准是确保逼尿肌压力在储尿期保持低压水平,排尿期保持在安全范围之内(A级推荐)。大部分排尿障碍会随着卒中的好转而逐渐缓解。急性期处理方法,与一般方法相同[2-3],简述于下。
①保守治疗是NB治疗的初期方法,并贯穿于治疗的不同阶段;不同类型NB适合不同的保守疗法(A级推荐)。②自身行为训练和健康教育(膀胱再训练流程见图4)为其他疗法的辅助方法(A级推荐)。③盆底肌肉锻炼在盆底肌及尿道括约肌不完全去神经支配的患者中,可抑制逼尿肌过度活动、改善盆底功能或尿失禁状态(B级推荐)。④任何辅助膀胱排空的方法或手法辅助排尿都必须谨慎,必须在尿动力学检查允许前提下实行并定时随访(C级推荐)。⑤盆底生物反馈可结合其他盆底锻炼方法,应用肌电图(electromyography,EMG)生物反馈来指导训练盆底肌,可以加强盆底肌张力和控制能力,巩固盆底肌训练的效果(B级推荐)。⑥间歇导尿是膀胱训练的一种重要方式,膀胱间歇性充盈与排空,有助于膀胱反射的恢复,是协助膀胱排空的金标准;间歇导尿具有实施原则、应用条件与标准方法,必须遵循(A级推荐)。⑦关于肢体康复,缺血性卒中早期就可采用多种康复治疗[3,36-37],出血性脑血管病待病情稳定后可以制订个体化康复方案,肢体功能的改善有利于姿势转换能力的提高,对预防和改善排尿障碍具有意义(A级推荐)。⑧针灸疗法具有易于操作、痛苦小、经济等优点[2,
36,38-41],可作为改善神经源性下尿路功能障碍的选择方法(C级推荐)。
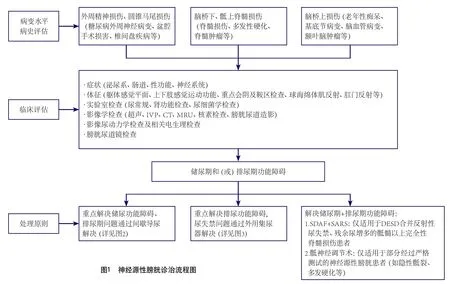
图1 神经源性膀胱诊治流程图

图2 储尿期功能障碍处理流程图
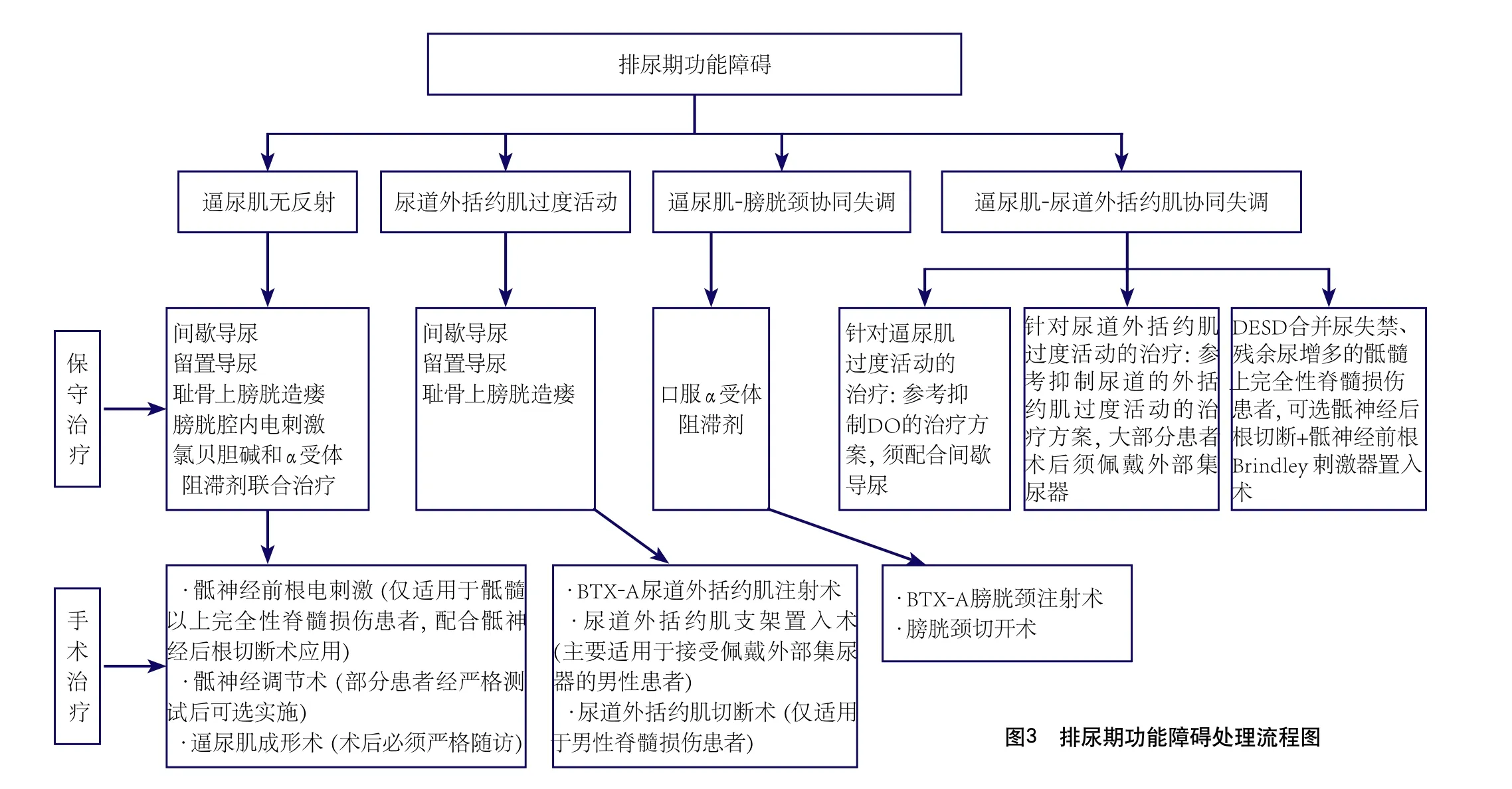
图3 排尿期功能障碍处理流程图

图4 膀胱再训练流程
5 药物治疗
目前尚无针对PSNB的特效药物,现有药物也因其副作用及并发症在卒中患者的临床应用中受到限制[2,6],常用药物见表3。使用雌激素缓解下尿路症状的绝经期女性,在缺血性卒中急性期应停用。虽然磷酸二酯酶抑制剂包括西地那非、伐他那非等药物可改善NB患者尿动力学指标[42],但其对心脑血管系统存在影响,不建议使用。经典验方和中成药较多[43-46],文献报道具有一定作用,缺乏循证医学证据。对于因情绪、心理因素影响者可以给予抗焦虑抑郁药物治疗。
6 手术治疗和并发症处理
6.1 手术治疗和术式选择 需由泌尿外科医师决定并实施,具体参见CUA尿控学组制定的指南[2,25-27,47]。组织工程学和干细胞治疗PSNB可能为新方法和新方向[48]。
6.2 并发症尿路损伤和出血常与操作相关 具体参见护理操作规范[4],如出现尿路结石、肾积水和肾功能不全,建议由泌尿外科专科治疗。泌尿系感染(urinary tract infection,UTI)反复发作可导致肾功能损害、生活质量下降、预期寿命缩短,必须积极控制(A级推荐)[2]。降低膀胱压、排空膀胱和纠正不正确的排尿方式、去除泌尿系结石等措施应贯穿于UTI治疗与预防的整个过程,在开始经验性治疗前进行尿培养,根据药敏试验选择性使用抗生素(A级推荐)。大部分无症状性菌尿患者无须抗生素治疗(B级推荐),常用口服蔓越莓提取物、乌洛托品、L蛋氨酸酸化尿液等方法来预防NB患者UTI(C级推荐)。常规膀胱冲洗,尤其是抗生素盐水进行常规膀胱冲洗,常规预防性使用抗生素来防治NB患者UTI(D级推荐)。
7 展望

表3 常用口服药一览表
综上所述,调节储尿和排尿的神经控制是由复杂的神经回路、反射中枢、促进和抑制神经递质组成。卒中急性期,多出现逼尿肌无反射、尿潴留,可留置尿管并观察,引流尿液避免出现上尿路损伤。恢复期及后遗症期可出现尿频、尿急、急迫性尿失禁及排尿困难等,排尿功能异常的类型因损害部位不同而异,单纯导尿术已被其他治疗方法取代或结合其他措施以提高疗效[2-3,4,37]。准确诊断和采用无侵入或侵入极小的治疗措施,可以在降低并发症的同时改善患者的自尊和生活质量。年龄(>75岁)、运动功能差、病变范围广、糖尿病、高血压、其他致残性疾病以及最初Barthel指数和卒中后斯堪的纳维亚卒中量表(Scandinavian Stroke Scale,SSS)评分低是尿失禁的显著危险因素[9],治疗原发疾病,用于NB的药物和手术的研究层出不穷,会给还活着带来更多获益[37]。不同类型的卒中对颅内造成影响不同,发生部位不同,所易发生的PSNB症状不同,仍然需要进一步研究。

附:中英文及缩写语对照
专家委员会成员(由中国老年医学会神经医学分会和天津市卒中学会部分专家组成)(按姓氏拼音排列):
吕佩源 河北省人民医院马春阳 海南医学院附属医院牛小媛 山西医科大学第一附属医院钱东翔 广州医科大学附属第三医院屈阳 中国人民武装警察部队后勤学院附属医院任军 兰州大学第二临床医学院施福东 天津医科大学总医院石向群 兰州军区兰州总医院宋治 中南大学湘雅三医院隋轶 沈阳市第一人民医院孙洪涛 中国人民武装警察部队后勤学院附属医院陶荣杰 山东省肿瘤医院田晔 西安市中心医院万登峰 江西省人民医院王津存 第四军医大学西京医院王毅 中国人民武装警察部队后勤学院附属医院王志宏 中国人民武装警察部队后勤学院附属医院吴绘 中国人民武装警察部队后勤学院附属医院吴士文 中国人民武装警察部队总医院吴喜跃 福建医科大学第一附属医院徐伦山 重庆市第三军医大学大坪医院徐仁伵 南昌大学第一附属医院杨小朋 新疆维吾尔自治区人民医院杨弋 吉林大学第一医院姚洁民 广西医科大学第三附属医院殷小平 南昌大学第二附属医院尹浩军 中国人民武装警察部队湖北省总队医院余新光 解放军总医院俞文华 杭州市第一人民医院张杰文 河南省人民医院张俊廷 北京天坛医院张强 青海省人民医院张清华 山东省立医院西院张庆 宁夏医科大学总医院张赛 中国人民武装警察部队后勤学院附属医院张文彬 中国人民武装警察部队后勤学院附属医院张雄 广东省人民医院张义泉 安徽医科大学第一附属医院赵兵 安徽医科大学第二附属医院赵耀瑞 中国人民武装警察部队后勤学院附属医院周东 广东省人民医院周厚广 上海华山医院
1 Ji R,Liu G,Shen H,et al. Persistence of secondary prevention medications after acute ischemic stroke or transient ischemic attack in Chinese population:data from China National Stroke Registry[J]. Neurol Res,2013,35:29-36.
2 廖利民. 神经源性膀胱诊断治疗指南//那彦群,叶章群,孙颖浩. 中国泌尿外科疾病诊断治疗指南[M]. 北京:人民卫生出版社,2013:267-328.
3 蔡文智,陈思婧. 神经源性膀胱护理指南(2011年版)(一)[J]. 中华护理杂志,2011,46:210-216.
4 蔡文智,陈思婧. 神经源性膀胱护理指南(2011年版)(二)[J]. 中华护理杂志,2011,46:100-106.
5 Oxford Centre for Evidence-based Medicine Levels of Evidence(May 2009). Produced by Bob Phillips,Chris Ball,Dave Sackett,Doug Badenoch,Sharon Straus,Brain Haynes,Martin Dawes since November 1998. Updated by Jeremy Howick March 2009. Website:http://www.cebm.net/oxford-centre-evidence-basedmedicine-levels-evidence-march-2009/
6 胡晓芳,孟冬娅,罗军,等. 脑卒中后尿失禁的相关性讨论[J]. 中国临床康复,2002,6:1603.
7 Patel M,Coshall C,Rudd AG,et al. Natural history and effects on 2-year outcomes of urinary incontinence after stroke[J]. Stroke,2001,32:122-127.
8 Nakanishi N,Tatara K,Naramura H,et al. Urinary and fecal incontinence in a community-residing older population in Japan[J]. JAM Geriatr Soc,1997,45:215-219.
9 Athwal BS,Berkley KJ,Hussain I,et al. Brain responses to changes in bladder volume and urge to void in healthy men[J]. Brain,2001,124:369-377.
10 丛惠伶,廖利民. 中枢神经系统对排尿的控制和调节[J]. 中国康复理论与实践,2008,14:1011-1013.
11 Kolominsky-Rabas PL,Hilz MJ,Neundoerfer B,et al. Impact of urinary incontinence after stroke:results from a prospective population-based stroke register[J].Neurourol Urodyn,2003,22:322-327.
12 杜敢琴,刘素琴,尚学兰,等. 脑卒中尿失禁患者的预后研究[J]. 中国临床康复,2004,8:4428-4430.
13 黄盘冰. 急性大脑半球梗死后尿失禁临床分析[J]. 中国实用内科杂志,1999,19:349-351.
14 曾玉萍,赵蓉,张慧,等. 成都市脑卒中急性期大小便失禁相关因素研究[J]. 华西医学,2014,29:2121-2124.
15 Wlaźlak E,Surkont G,Shek KL,et al. Can we predict urinary stress incontinence by using demographic,clinical,imaging and urodynamic data[J]. Eur J Obst Gynecol Reprod Biol,2015,193:114-117.
16 李萍. 膀胱内压测定在老年脑卒中患者急性期尿路管理中的应用[J]. 中国老年保健医学,2016,14:124-125.
17 Pizzi A,Falsini C,Martini M,et al. Urinary incontinence after ischemic stroke:clinical and urodynamic studies[J]. Neurourol Urodyn,2014,33:420-425.
18 杜耀军,刘路然,刘畅,等. 神经源性膀胱引起排尿障碍的疗效观察[J]. 医学研究杂志,2015,44:149-151.
19 Nakayama H,Jørgensen HS,Pedersen PM,et al.Prevalence and risk factors of incontinence after stroke.The Copenhagen Stroke Study[J]. Stroke,1997,28:58-62.
20 刘红霞. 综合治疗急性脑卒中后尿潴留疗效观察[J].实用中医药杂志,2015,31:558.
21 Blok BF. Central pathways controlling micturition and urinary continence[J]. Urology,2002,59:13-17.
22 Kolominsky-Rabas PL,Hilz MJ,Neundoerfer B,et al. Impact of urinary incontinence after stroke:results from a prospective population-based stroke register[J].Neurourol Urodyn,2003,22:322-327.
23 van Kuijk AA,van der Linde H,van Limbeek J. Urinary incontinence in stroke patients after admission to a post acute inpatient rehabilitation program[J]. Arch Phys Med Rehabil,2001,82:1407-1411.
24 陈忠,崔喆,双卫兵. 神经源性膀胱[M]. 北京:人民卫生出版社,2009:54-101.
25 European Association of Urology. Guidelines on neurogenic low urinary tract dysfunction (2006).Website:www. uroweb. org
26 European Association of Urology. Guidelines on neurogenic low urinary tract dysfunction (2008).Website:www. uroweb. org
27 European Association of Urology. Guidelines on neurogenic low urinary tract dysfunction (2012).Website:www. uroweb. org
28 廖利民. 尿动力学[M]. 北京:人民军医出版社,2012:298-307.
29 Abrams P,Cardozo L,Khoury S,et al. Incontinence[M].2nd ed. Plymouth,UK:Health Publications Ltd,2002:1079-1117.
30 Abrams P,Cardozo L,Khoury S,et al. Incontinence[M].3rd ed. Plymouth,UK:Health Publications Ltd,2005:97-143.
31 景国亮,蒋梅. 神经源性膀胱的CT表现[J]. 中国中西医结合影像学杂志,2014,12:294-296.
32 Macura KJ,Thompson RE,Bluemke DA,et al. Magnetic resonance imaging in assessment of stress urinary incontinence in women:Parameters differentiating urethral hypermobility and intrinsic sphincter deficiency[J]. World J Radiol,2015,7:394-404.
33 Idzenga T,Arif M,van Mastrigt R,et al. Noninvasive estimation of the pressure profile in the male urethra using ultrasound imaging[J]. Med Phys,2015,42:1745-1752.
34 Subak LL,Quesenberry CP,Posner SF,et al. The effect of behavioral therapy on urinary incontinence:a randomized controlled trial[J]. Obstet Gynecol,2002,100:72-78.
35 毕亚芹,纪艳华,刘秀俊. 脑血管病伴尿潴留的针灸治疗及心理护理[J]. 健康心理学杂志,2003,11:235.
36 马艳,刘军花,王茉莉,等. 综合护理干预配合穴位按摩在脑卒中后尿潴留患者的应用[J]. 中西医结合护理(中英文),2016,2:66-69.
37 王燕,张立宁. 脑卒中患者神经源性膀胱康复治疗进展[J]. 解放军医学院学报,2015,36:1255-1258.
38 Song FJ,Jiang SH,Zheng SL,et al. Electroacupuncture for post-stroke urinary incontinence:a multi-center randomized controlled study[J]. Zhongguo Zhen Jiu,2013,33:769-773.
39 张轶丹,李从刚. 毫针配合膀胱训练治疗脑卒中后尿失禁临床观察[J]. 中国中医急症,2014,23:1258-1260.
40 金翊思,金春华,张桂珍,等. 膀胱训练计划配合项针治疗卒中后尿失禁临床研究[J]. 河南中医,2014,34:510-512.
41 Yu KW,Lin CL,Hung CC,et al. Effects of electroacupuncture on recent stroke inpatients with incomplete bladder emptying:a preliminary study[J].Clin Interv Aging,2012,7:469-474.
42 Safarinejad MR,Taghva A,Shekarchi B,et al. Safety and efficacy of sildenafil citrate in the treatment of Pakinson-emergent erectile dysfunction:a doubleblind,placebo-controlled,randomized study[J]. Int J Impot Res,2010,22:325-335.
43 杨金萍,易莲,严胜利,等. 温肾活血利水方治疗糖尿病神经源性膀胱[J]. 吉林中医药,2016,36:1012-1016.
44 杨卓霖,傅立新,褚胜杰. 傅立新针药结合治疗脑卒中神经源性膀胱经验[J]. 中医药临床杂志,2016,28:171-173.
45 刘煜洲,李日东,李赛美,等. 加味五苓散对糖尿病神经源性膀胱模型大鼠的预防性作用[J]. 中国老年学杂志,2015,35:1304-1306.
46 张韬,成海生,李靖,等. 金匮肾气丸联合腹针治疗肾气虚型神经源性膀胱临床研究[J]. 世界中医药,2015,10:1332-1336.
47 Sanford MT,Suskind AM. Neuromodulation in neurogenic bladder[J]. Transl Androl Urol,2016,5:117-126.
48 廖利民,鞠彦合. 膀胱过度活动症(OAB)研究进展—来自第43届国际尿控协会(ICS)年会的报道[J]. 现代泌尿外科杂志,2014,19:15-18.

