儿童重症监护病房48h内死亡患儿临床特征分析
付永萍,徐玲玲,唐雯,梁玉坚,黄雪琼(南方医科大学附属深圳市妇幼保健院,广东深圳58000;中山大学附属第一医院)
儿童重症监护病房48h内死亡患儿临床特征分析
付永萍1,徐玲玲2,唐雯2,梁玉坚2,黄雪琼2
(1南方医科大学附属深圳市妇幼保健院,广东深圳518000;2中山大学附属第一医院)
摘要:目的分析PICU死亡患儿的临床病理特征。方法对81例PICU死亡患儿的临床资料进行回顾性分析。结果PICU死亡患儿中,1岁以内患儿所占比例最高。其中严重感染性疾病65例,肿瘤35例,先天性畸形30例。48 h内死亡者入PICU 24 h内危重症病例评分<70分所占比例、血乳酸、血白蛋白、血钙、合并多器官衰竭所占比例显著高于48 h后死亡者(P均<0.05)。结论年龄<1岁、入院时危重症病例评分低、合并严重感染、低白蛋白血症、低钙血症、合并多器官衰竭的PICU患儿48 h内死亡的风险更高。
关键词:重症监护病房,儿童;死亡;临床特征
儿童病死率是衡量一个国家或地区儿童生存状况、科学、教育、医疗及社会经济水平状态的一项重要指标。研究发现,危重症患儿治疗48 h内各项生化及临床指标均有明显变化,是危重症患儿治疗的关键时间点[1,2]。本研究对81例PICU死亡患儿的临床资料进行回顾性分析,分析48 h内死亡患儿的临床特征,为提高危重症儿童的诊治水平提供依据。
1 临床资料
1.1基本资料2011年4月~2014年11月我院PICU共收治危重症患儿829例,其中死亡81例(9.77%)。男51例,女30例;年龄0~13(3.78± 4.14)岁,其中<1个月8例,~1岁21例,~3岁19例,~6岁11例,~13岁22例。严重感染65例(重症肺炎51例、感染性休克12例、胃肠炎/腹腔感染10例、脑炎/脑膜炎3例),肿瘤35例,先天性畸形30例。进入PICU 48 h内死亡38例,48 h后死亡43例。1.2检测方法使用全自动生化分析仪测定血白蛋白、血钙、血糖,采用血气分析仪测定血乳酸、血pH。根据中华医学会儿科学分会制定的小儿危重病评分标准,于24 h内进行危重症病例评分[3]。
1.3统计学方法采用SPSS13.0统计软件。对48 h内死亡与48 h后死亡患儿的各项指标进行四格表或行×列表χ2检验。P<0.05为差异有统计学意义。
2 结果
PICU患儿死亡时间与临床病理特征的关系见表1。
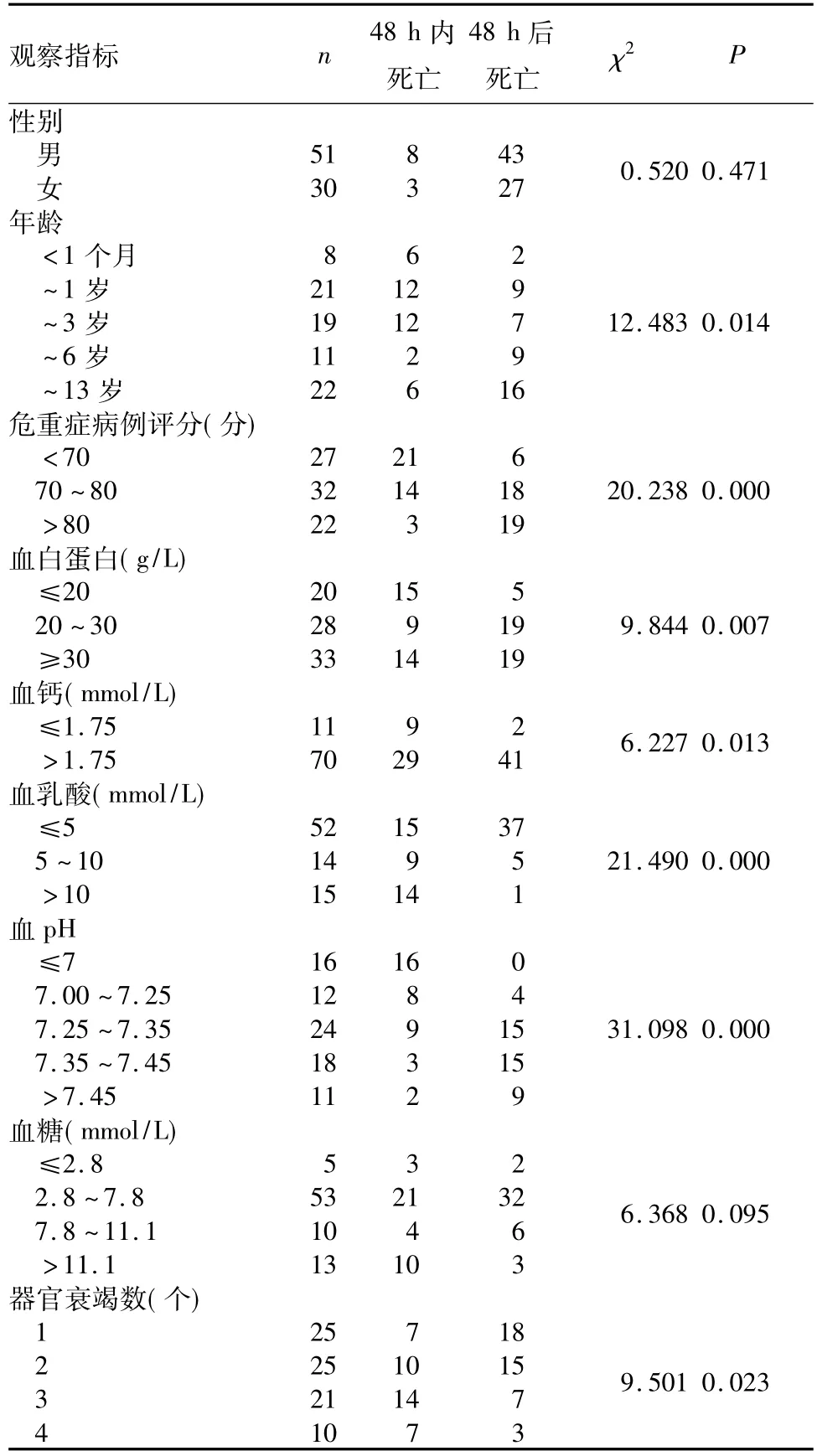
表1 PICU死亡患儿死亡时间与临床病理特征的关系(例)
3 讨论
本研究81例PICU死亡患儿的疾病构成主要为严重感染,其次为肿瘤及先天性畸形。严重感染中以重症肺炎居首位。肺炎是全球儿童常见疾病,重症肺炎的病死率为39%[4]。因此,我们需对肺炎患儿提高警惕,早期发现危重病例,早期治疗,提高生存率。肿瘤患儿多数入院时处于化疗后骨髓抑制期或肿瘤切除术后,生命体征不稳定,合并严重感染,病死率极高。因此,应重视及早期识别儿童恶性肿瘤化疗期间危重症前期表现,对术后患儿密切监护其生命体征,早期干预治疗。先天性畸形患儿以先天性消化道畸形为主,多需要分期手术治疗,住院时间长,合并严重感染及相关并发症多,病死率高。
小儿危重症病例评分是国内应用最广泛、有效的危重患儿病情评估方法。本研究显示,小儿危重病例评分与患者死亡时间直接相关,提示小儿危重症病例评分仍是病情评估的金标准。血乳酸是评估各种类型休克、脓毒血症等疾病的病情及预后的指标[5,6]。本研究显示,血乳酸>5mmol/L时,危重症病例评分越低,死亡时间越短,提示乳酸水平对危重患儿具有良好的预后判断价值。动态监测血乳酸水平[7],及时纠正高乳酸血症,根据血乳酸水平来判断治疗措施是否得当,及时调整或加大治疗力度,对避免不良预后的发生具有重要意义。酸中毒与血乳酸常同时出现,均提示严重缺氧,与死亡风险相关[8]。
危重症患儿多出现毛细血管渗漏现象,低蛋白血症发生率高,合并严重感染时极易发生多器官功能衰竭,因此低蛋白血症常提示预后不良。Boniatti等[9]报道,危重症患儿低白蛋白血症发生率为57.5%。本研究中死亡患儿低白蛋白血症的发生率为59.26%,与文献报道相近。本研究中大多数患儿白蛋白低于正常,入院后死亡时间明显缩短,提示低蛋白血症患儿死亡风险更高,可作为预测预后不良的指标之一[10]。研究显示,脓毒症患儿病死率与血白蛋白水平呈负相关,进行早期积极干预改善低白蛋白血症是降低病死率的关键。
低钙血症在危重症患儿中较常见,低钙血症患儿较血钙正常患儿病死率更高。Zhang等[11]报道,ICU低钙血症发生率为62.06%,入住ICU时死亡组基础血钙水平明显低于存活组,入ICU时中度低钙血症及住ICU期间的轻、中度低钙血症均明显增加死亡风险。本研究中,低钙血症的死亡患儿占13.58%,其死亡时间明显短于正常血钙者。因此低钙血症可作为疾病严重程度的预测指标,对脓毒症患儿早期监测血钙水平变化有利于评估疾病的严重程度及指导治疗。
危重症患儿普遍存在应激性高血糖,多数研究表明其与不良预后相关[12~14]。本研究未发现死亡患儿血糖水平与死亡时间的相关性。其原因可能是本研究死亡患儿年龄跨度大,48 h内死亡病例少,且仅分析入ICU时的血糖,未分析ICU期间血糖的峰值及变异情况,有待进一步研究。
综上所述,动态进行危重症病例评分,动态监测血乳酸、白蛋白、血钙等的变化,对评估患儿的死亡风险有很大的帮助。
参考文献:
[1]饶小平,朱绿绮.动态监测血乳酸对评估小儿脓毒症的临床意义[J].南昌大学学报(医学版),2011,51(6): 43-45.
[2]江秀清,阙学俊,苏岸华.动态监测D-Dime、动脉血乳酸、纤维蛋白原、氧合指数在小儿脓毒血症的临床意义[J].中国妇幼保健,2011,26(23): 3573-3575.
[3]小儿危重病例评分试用协作组.小儿危重病例评分法(草案)临床应用评价[J].中华儿科杂志,1998,36(10): 579-582.
[4]Minneci PC,Kilbaugh TJ,Chandler HK,et al.Factors associated withmortality in pediatric patients requiring extracorporeal life support for severe pneumonia[J].Pediatr Crit Caremed,2013,14(1): 26-33.
[5]丘自挺,霍开秀,阳书坤,等.危重症患者氧利用率及动脉血乳酸水平变化与预后的关系[J].实用临床医药杂志,2013,17(9): 29-31.
[6]Wacharasint P,Nakada TA,Boyd JH,et al.Normal-range blood lactate concentration in septic shock is prognostic and predictive [J].Shock,2012,38(1): 4-10.
[7]贺丽.血乳酸水平与重症监护病房危重患者预后的关系[J].中华全科医学,2012,5(10): 731-732.
[8]赵雨娟,刘敬伟.血乳酸监测在危重病患者中的临床价值[J].中国实用医药,2014,9(15): 118.
[9]BoniattimM,Cardoso PR,Castilho RK,et al.Is hyperchloremia associated withmortality in critically ill patients? A prospective cohort study[J].J Crit Care,2011,26(2): 175-179.
[10]钱素云,刘娟.脓毒症/严重脓毒症/脓毒性休克患儿血清白蛋白水平与预后关系的研究[J].中华儿科杂志,2012,50(3): 184-187.
[11]Zhang Z,Xu X,Ni H,et al.Predictive value of ionized calcium in critically ill patients: an analysis of a large clinicaldatabasemIMICⅡ[J].PLoS One,2014,9(4): 95204.
[12]Bhutia TD,Lodha R,Kabra SK.Abnormalities in glucose homeostasis in critically ill children[J].Pediatr Crit Caremed,2013,14(1): 16-25.
[13]Ballestero Y,López-Herce J,González R,et al.Relationship between hyperglycemia,hormonedisturbances,and clinical evolution in severely hyperglycemic post surgery critically ill children: an observational study[J].BMC Endocrdisord,2014,14: 25.
[14]Elkon B,Cambrin JR,Hirshberg E,et al.Hyperglycemia: an independent risk factor for poor outcome in children with traumatic brain injury[J].Pediatr Crit Caremed,2014,15(7): 623-631.
收稿日期:( 2015-04-15)
通信作者:唐雯
文章编号:1002-266X(2015)34-0087-02
文献标志码:B
中图分类号:R725.9
doi:10.3969/j.issn.1002-266X.2015.34.039

