手术治疗岩斜区脑膜瘤的策略研究
吴一平,孙利华,姚建社,邵云,陈翔,羊正祥
(无锡市人民医院神经外科,江苏 无锡 214023)
手术治疗岩斜区脑膜瘤的策略研究
吴一平,孙利华,姚建社,邵云,陈翔,羊正祥
(无锡市人民医院神经外科,江苏 无锡214023)
【摘要】目的:探讨岩斜区脑膜瘤的手术治疗策略。方法:回顾总结2007年1月至2012年6月的32例岩斜区脑膜瘤患者的临床资料、手术方式、预后及随访情况。其中颞下经小脑幕入路13例,枕下乙状窦入路19例。结果:肿瘤全切除(gross total resection, GTR)18例;近全切除(near total resection, NTR)8例;次全切除(subtotal resection, STR)(包括海绵窦区残留4例)6例;围手术期死亡1例。术后并发症主要为脑干梗塞12例(GTR组10例,NTR组2例);迟发脑内血肿18例(GTR组8例,NTR组6例,STR组4例);脑脊液漏9例(GTR组5例,NTR组2例,STR组2例)。各组并发症率为GTR组15例(83.3%);NTR组6例(75.0%);STR组4例(66.7%)。术后神经功能障碍恶化23例(71.9%),其中原有症状加重9例,新增症状者14例;神经功能障碍稳定及好转9例(28.1%)。其中GTR组15例(88.9%);NTR组5例(62.5%);STR组2例(33.3%),GTR组和非全切除组(NTR组和STR组)比较差异有统计学意义(χ2=3.94,P<0.05)。结论:追求全切除的手术策略可能增加并发症,恶化神经功能障碍,从而降低生存质量。因此手术治疗策略的选择需兼顾肿瘤全切率、术后生存质量、复发率三者之间的平衡。
【关键词】岩斜区;脑膜瘤;显微外科手术
岩斜区脑膜瘤(petroclival meningiomas, PCM)是一种起源于岩斜裂的脑膜瘤,为良性肿瘤,可能侵袭多个颅窝、骑跨岩骨、压迫脑干。肿瘤对放化疗敏感度低,目前的治疗方案仍以手术切除为主。但肿瘤位置深,且与脑干、颅神经(CNⅢ~Ⅷ)、基底动脉、颈静脉等重要结构关系密切,所以手术难度大、术后并发症多、死亡率高,是当今显微神经外科手术中的难点。我科2007年1月至2012年6月陆续手术治疗岩斜区脑膜瘤患者共32例,总结相关病例资料,现报告如下。
1资料与方法
1.1 一般资料
2007年1月至2012年6月,我院神经外科共收治岩斜区脑膜瘤患者32例,其中男性6例,女性26例。年龄42~76岁,平均58岁,病程5个月~6年(平均13.4个月)。随访时间7~28个月(平均15个月)。其中视力、视野下降1例;复视5例;听力下降5例;面部疼痛4例;面瘫3例;共济失调3例;头痛18例。
1.2 影像学资料
32例患者均行头颅CT及MRI(平扫+增强)检查,18例行全脑血管造影术(digital subtraction angiography,DSA)。根据肿瘤主体部位分型:中上1/3斜坡21例,中上2/3斜坡11例,其中累及海绵窦区5例,累及对侧斜坡4例,累及内听道外侧8例。位于左侧25例,位于右侧7例。根据肿瘤直径分为小型(<1 cm) 8例,中型(1~2.5 cm)12例,大型(>2.5~4.5 cm) 10 例,巨大型(>4.5 cm)2例。
1.3 手术方式
均采用开颅手术治疗,其中14例中上1/3斜坡脑膜瘤(图1)(其中4例侵及海绵窦,2例侵及对侧斜坡)行颞下经小脑幕入路,部分病例磨除岩尖,显露脑干腹侧。另7例中上1/3斜坡和11例中上2/3斜坡脑膜瘤(图2)(其中1例侵及海绵窦,8例累及内听道外侧)行枕下乙状窦后入路,部分病例磨除内听道上结节。6例患者根据DSA结果,于开颅术前先行血管内介入肿瘤主要供血动脉栓塞术(图3),再行开颅肿瘤切除术。24例术中伴以神经电生理监护,监测脑干诱发电位。
1.4 肿瘤切除标准的定义
显微镜下达到肿瘤包膜完全切除及术后增强MRI复查未见残留均定义为全切除(gross total resection, GTR);显微镜下未见肿瘤残留但增强MRI复查提示肿瘤残留定义为近全切除(Near total resection, NTR);镜下可见肿瘤残留及术式盲区残余肿瘤(包括海绵窦区残留和脑干粘连残留)定义为次全切除(Subtotal resection, STR)。近全切除和次全切除又合称为非全切除(NTR&STR)。采用Karnofsky(KPS)评分法评价术后生活质量。分为0~100分,得分越高,健康状况越好。得分越低,健康状况越差。按中国脑卒中患者临床神经功能缺损评分标准(第四次脑血管会议)制定的标准评价神经功能障碍程度,分为0~100分,低于60分为有神经功能障碍。
1.5 随访方式
对31例出院患者(术后死亡1例)进行电话跟踪随访,随访4个月后建议患者进行MRI增强扫描复查。
1.6 统计学分析
采用SPSS13.0软件进行数据分析,组间进行χ2检验,以P<0.05为差异具有统计学意义。
图1 典型中上1/3斜坡病例术前MRI MRI增强像横断面(左图)与矢状面(右图),瘤体明显强化,肿瘤斜坡部分位于中上2/3斜坡。
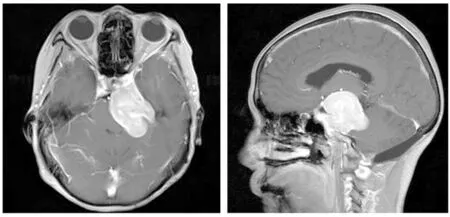
图2 典型中上2/3斜坡病例术前MRI MRI增强像横断面(左图)与矢状面(右图),瘤体明显强化,肿瘤斜坡部分位于中上1/3斜坡。
2结果
2.1并发症发生情况分类
本组并发症发生情况分类见表1。典型病例:1例76岁女性患者,肿瘤全切,术后并发脑干梗塞,迟发脑内血肿,脑水肿持续超过2周,病情一度平稳,术后4周时并发肺部感染,最终因多脏器功能衰竭死亡(图4、图5)。

图3 开颅术前行血管内介入治疗患者全脑血管造影 A、B.血管内介入肿瘤供血动脉栓塞术前后左侧颈内动脉造影侧位片;C、D.同一患者栓塞术前后左侧颈内动脉正位片。造影提示肿瘤主要为脑膜垂体干供血,经栓塞后,瘤体基本无染色。箭头示栓塞术前后瘤体染色。

图4 1例手术期死4亡患者术前MRI横断面(左图)与冠状位(右图)MRI增强像,瘤体内侧越过中线,推挤基底动脉(白箭头),外侧接近乙状窦,脑干受压明显。

图5 术后MRI影像横断面(左图)与冠状位(右图)MRI增强像,瘤体已切除。
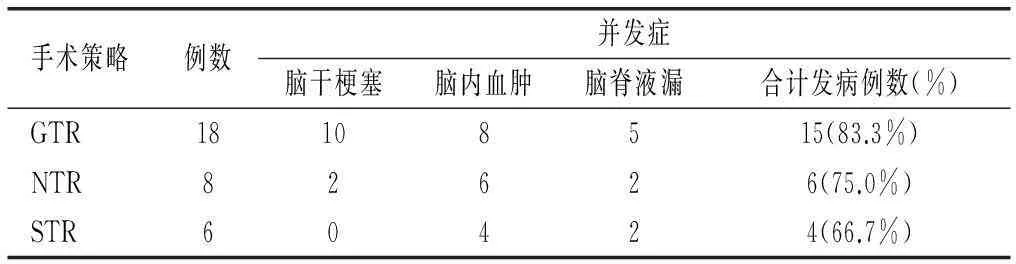
表1 采用不同手术策略的岩斜区脑膜瘤患者术后并发症统计
2.2 神经功能评估和生活质量评分
术后2周进行神经功能评估和生活质量评分,见表2。神经功能障碍恶化23例(71.9%),其中原有症状加重9例,新增症状者14例;神经功能障碍稳定及好转9例(28.1%)。术后神经功能障碍发生率:GTR组16例(88.9%),NTR组5例(62.5%),STR组2例(33.3%),GTR组和非全切除组(NTR及STR)比较差异有统计学意义(χ2=3.94,P<0.05),见表2。生存质量满意(KPS≥80)共计21例(67.8%),生存质量不满意(KPS<80)共计10例(32.2%)。GTR组术后满意率为58.8%,非全切除组术后满意率为78.6%(NTR组75%,STR组83.3%)。GTR组和非全切组比较差异无统计学意义(χ2=10.10,P>0.05)。
2.3 本组病例复发情况。
术后随访时间7~28个月(平均15个月)。共2例肿瘤复发:GTR组无复发,NTR组复发1例,STR组复发1例,总复发率6.45%。

表2 不同手术策略患者术后神经功能障碍发病率和生活质量比较[n(%)]
3讨论
岩斜区脑膜瘤的定义随着显微解剖学、病理学的深入研究而逐步发展,当前国内学者普遍认为是指主体位于后颅窝上2/3和内听道以内的岩斜裂脑膜瘤[1],根据肿瘤发生部位、生长方向、临床表现和手术入路的不同,分为斜坡型、岩斜型、和蝶岩斜坡型[2]。Ichimura等[3]根据手术和MRI,以三叉神经为参照点并结合肿瘤侵袭方向,分为斜坡上、海绵窦、小脑幕、岩尖等4型。本组瘤体多复合二种以上分型,故作者根据手术方式和肿瘤侵袭方向,将分类进一步简化为中上1/3斜坡和中上2/3斜坡两大类,包括侵袭海绵窦、内听道外侧两种次级分型。目的主要是方便根据术前MRI确定肿瘤主体后,选择适当的手术入路。
颞下经小脑幕入路和枕下乙状窦后入路是两种经典的术式,但应用于PCM手术时均存在较大的暴露限制,特别是对于岩骨脊的前后内外难以很好的兼顾,因此在以往处理岩斜区脑膜瘤时,更为标准的暴露术式是经岩骨入路。近年来,国内外学者对于上述两种经典术式分别进行了改良,并在实践中取得了不错的全切除率。颞下小脑幕入路中增加了岩尖磨除[4],以暴露更低的脑干腹侧面;枕下乙状窦后入路中增加了内听道上结节的磨除[5],以兼顾处理部分中颅窝病变。本文研究的32例患者中,手术方式以两种经典术式为主,部分患者采用改良术式以扩大暴露范围,进一步减少以往的手术死角,但对于脑干的暴露范围仍有较大限制,故肿瘤覆盖斜坡的位置成为我们选择手术方式的首要条件,中上1/3斜坡型以颞下小脑幕入路为主,中上2/3斜坡型以枕下乙状窦后入路为主。
文献报道[6-12]PCM患者术后神经功能障碍发生率为31%~100%,死亡率8%~38%。本组患者总死亡率为3.1%,GTR组术后神经功能症状高非全切组发生率。而生存质量满意度统计分析,两组间未有显著性差异,这可能与不同患者对于神经功能障碍的耐受程度不同及随访时间较短有关。笔者在治疗32例PCM患者后总结,要实现手术全切肿瘤的关键点为:(1)海绵窦区的肿瘤处理;(2)肿瘤对脑干、颅神经、血管的侵袭程度;(3)脑干腹侧肿瘤切除。
海绵窦区的肿瘤侵袭是手术治疗中的难点,一方面受限于术式的暴露方向,另一方面内部结构复杂、操作空间狭小,术后颅神经功能障碍发生率高。在当前国内外的学者研究中,随着手术目标的变化,越来越多的术者选择残留海绵窦内肿瘤,放弃肿瘤全切,术后再继以放射治疗[13]。放射外科的实践结果提示,残存的肿瘤是基本可控,因而获得了较低的复发率。Little等[14]也认为,NTR+术后放射外科治疗在控制肿瘤复发方面接近GTR,但生存质量可能好于GTR。本文的治疗结果复发率与此相符合。因此,当肿瘤存在多区域侵袭发展时,笔者倾向于将处理海绵窦内侵袭作为术式选择的非必要条件。
肿瘤侵袭海绵窦仅仅是全切肿瘤的难点之一,更为常见的是脑干、颅神经及血管的粘连。多项研究均发现[14-16],GTR组的颅神经功能障碍及脑干功能障碍的发生几率较非全切组更高,本文的研究也与此相符合。根据术中所见情况分析,在肿瘤切除过程中,剥离肿瘤与脑干、颅神经、血管的粘连最易导致术后神经功能障碍,而这些部位的手术处理正是实现肿瘤全切除的必然过程。Little等[14]的研究发现,术前已存在神经功能障碍和多次手术史均能增加术后神经功能障碍的发病率。这两方面因素均预示了肿瘤与颅神经之间存在紧密粘连,增加了手术剥离的难度。Bricolo等[6]指出手术操作的难度与肿瘤的质地、是否侵犯脑干表面的软脑膜,肿瘤与周围血管及神经的关系是压迫还是包绕等多种因素密切相关,直接影响预后。Kawase[17]更进一步细分了肿瘤和脑干之间粘连的关系,指出一旦肿瘤侵犯软脑膜,便无法在不损伤脑干及其血供的前提下完全剥离肿瘤。本组1例死亡患者即与术后脑干水肿相关。
脑干腹侧面位置深,是大部分颅底手术入路的终点,操作空间相对狭小,也易被手术通道上的其他重要保留结构遮挡视线,同时这一区域内有较多重要的血管神经穿行,特别是基地动脉及其脑干供血分支。当肿瘤包绕基地动脉时,剥离操作需要避免损伤供应脑干的细小穿支,且尽力减少牵拉,避免术后血管痉挛及脑干梗塞。Abdel等[11]分析岩骨入路的术后残留均集中在斜坡中央窝和侵润的血管神经组织周围。在颞下经小脑幕入路中,笔者亦发现,斜坡中线区域存在一定程度的骨质弧形内陷,即便磨除部分岩尖,切除斜坡中上1/3交界点处肿瘤时,术者的视线仍易被阻挡,为避免肿瘤残留,常常需要过度牵拉颞叶扩大视角,这将增加术后迟发脑内血肿、labbe静脉回流不畅的几率。
岩斜区脑膜瘤的血供复杂,常由颈内外动脉双系统供血。手术切除脑膜瘤,通常首先需要离断肿瘤基底以减少血供。但是本文选择的手术入路并不能优先暴露肿瘤基底,而是需要瘤体内减压后,逐步暴露肿瘤附着点。因此,笔者选择了18例瘤体较大的患者于开颅术前行DSA了解肿瘤血供情况,发现其中6例为脑膜垂体干动脉单支供血。针对此6例患者,均成功于开颅术前对肿瘤主要供血动脉进行了血管内介入Onyx液体栓塞治疗,复查DSA发现肿瘤血供明显减少,基本无染色,开颅术中瘤体创面渗血明显减少,并能在一定程度上促使瘤体缩小,有助于术中的暴露和切除。笔者认为将DSA作为PCM术前的规范检查,既能了解肿瘤血供,有条件时又可行供血动脉栓塞治疗为开颅手术做准备。国外学者的研究亦有类似观点[18]。以往手术剪开硬脑膜后常切断岩上窦,本研究颞下经小脑幕入路,部分病例磨除岩尖,由于手术空间较小,应注意保护肿瘤与脑神经、脑干和血管间的蛛网膜间隙,尽量锐性分离。对与脑干黏连紧密的肿瘤,尤其是伴脑干水肿者,不要勉强全切,可采用部分切除,保留少量肿瘤组织,以避免脑干损伤,影响患者术后生活质量。必要时可联合幕上下入路行肿瘤全切术,另外,术中因尽量避免过度牵拉神经或破坏神经的微血管。
Van Havenbergh等[19]发现PCM虽为良性肿瘤,但有侵袭性、浸润生长的特点,部分肿瘤的生长方式在几年后突然变化。国外研究术后随访3年以上,复发率约为21%,肿瘤残留比例与复发率呈正相关[20-21]。尽管针对残余肿瘤进行放疗已成为治疗常规,但追求GTR仍很必要。然而,完全切除肿瘤虽然降低了复发几率,生存质量却不理想。有鉴于此,当今治疗PCM的手术策略,正从单一的追求GTR转向寻找低复发率和高生活质量之间的平衡点[22-23]。笔者认为,简化手术方式,降低手术创伤,以及加强细节操作正是寻找平衡点的一种方向,而残余肿瘤的大小、位置对于术后复发几率的影响正是下一个研究方向。
参考文献
[1]王忠诚.神经外科学.(Ⅲ).颅内肿瘤[M].武汉:湖北科学技术出版社,2005: 610.
[2]赵继宗.岩骨-斜坡脑膜瘤[M].武汉:湖北科学技术出版社,2005:610-612.
[3]Ichimura S,Kawase T,Onozuka S,etal.Four subtypes of petroclival meningiomas:differences in symptoms and operative findings using the anterior transpetrosal approach[J].Acta Neurochir,2008,150(7):637-645.
[4]施炜,陈建,徐启武,等.颞底经小脑幕经岩入路切除中小型岩斜区脑膜瘤[J].中华外科杂志,2009,47(12):1118-1119.
[5]陈立华,陈凌,凌峰,等.枕下乙状窦后-内听道上入路显微手术切除岩斜区脑膜瘤[J].中华神经外科杂志,2008,24(8):893-896.
[6]Bricolo AP,Turazzi S,Talacchi A,etal.Microsurgical removal of petroclival meningioms: a report of 33 patients[J].Neurosurgery,1992,31(5):813-828.
[7]Sekhar LN,Jannetta PJ,Bukhart LE,etal.Meningiomas involving the clivus: a six-year experience with 41 patients[J].Neurosurgery,1990,27(5):764-781.
[8]Erkmen K,Pravdenkova S,Al-Mefty O.Surgical management of petroclival meningiomas:Factors determining the choice of approach[J].Neurosurg Focus,2005,19(2):E7.
[9]Spetzler RF,Daspit CP,Pappas CT.The combined supra-and infratentorial approach for lesions of the petrous and clival regions:experience with 46 cases[J].J Neurosurg,1992,76(4):588-599.
[10]Couldwell WT,Fukushima T,Gianotta SL,etal.Petroclival meningiomas:surgical experience in 109 cases[J].J Neurosurg,1996,84(1):20-28.
[11]Abdel AKM,Sanan A,van Loveren HR,etal.Petroclival meningiomas: predictive parameters for transpetrosal approaches[J].Neurosurgery,2000,47(1):139-150
[12]Fukushima T,Day JD,Hirahara K.Extradural total petuous apex resection with trigeminal translocation for improved exposure of the posterior cavernous sinus and petroclival region[J].Skull Base Surg,1996,6(2):95-103.
[13]Bambakidis NC,Kakarla UK,Kim LJ,etal.Evolution of surgical approaches in the treatment of petroclival menigiomas:a retrospective review[J].Neurosurgery,2007,61(5):202-211.
[14]Little KM,Friedman AH,Sampson JH,etal.Surgical management of petroclival meningiomas: defining resection goals based on risk of neurological morbidity and tumor recurrence rates in 137 patients[J].Neurosurgery,2005,56(3):546-559.
[15]张俊廷,贾桂军,吴震,等.岩斜区脑膜瘤的显微外科治疗[J].中华神经外科杂志,2004,20(2):144-146.
[16]陶钧,夏俊哲,吴安华,等.岩斜区脑膜瘤治疗策略的探讨[J].中华神经外科杂志,2009,25(3):411-413.
[17]Kawase T.Middle fossa transpetrosal-transtentorial approaches for petroclival meningiomas- selective pyramid resection and radicality[J].Acta Neurochiruragica,1994,129(3-4):113-120.
[18]Guzman R,Dubach-Schwizer S,Heini P,etal.Preoperative transarterial embolization of vertebral metastases[J].Eur Spine,2005,14(3):263-268.
[19]Van Havenbergh T,Carvalho G,Tatagiba M,etal.Natural history of petroclival meningiomas [J].Neurosurgery,2003,52(1):55-64.
[20]Jung HW,Yoo H,Paek SH,etal.Long-term outcome and growth rate of subtotally resected petroclival meningiomas :experience with 38 cases[J].Neurosurgery,2000,46(3):567-575.
[21]Samii M,Tatagiba M.Experience with 36 surgical cases of petroclival meningiomas[J].Acta Neurochir(Wien),1992,118(1-2):27-32.
[22]曲敏,王运杰,王义宝,等.岩斜区良性肿瘤手术治疗策略分析[J].中华外科杂志,2010,48(11):1225-1228.
[23]李美华,洪涛,李义云,等.侵入海绵窦的岩斜脑膜瘤的手术治疗[J].中华医学杂志,2010,90(2):295-297.
(学术编辑:何家全)
本刊网址:http://www.nsmc.edu.cn
作者投稿系统:http://noth.cbpt.cnki.net
邮箱:xuebao@nsmc.edu.cn

网络出版时间:2015-12-2116∶40网络出版地址:http://www.cnki.net/kcms/detail/51.1254.R.20151221.1640.032.html
Research of surgical treatment strategy of petroclival meningiomas
WU Yi-ping,SUN Li-hua,YAO Jian-she,SHAO Yun,CHEN Xiang,YANG Zheng-xiang
(DepartmentofNeurosurgery,WuxiPeople’sHospital,Wuxi214023,Jiangsu,China)
【Abstract】Objective:To investigate petroclival meningioma surgery treatment strategy.Methods:The clinical data of 32 petroclival meningioma patients were reviewed from January 2007 to June 2012,and the data of the surgical approach,prognosis and follow-up cases were analysed,with 13 cases by subtemporal transtentorial approach and 19 cases by suboccipital retrosigmoid approach.Results:18 patients were Gross total resection(GTR), near total resection(NTR) for 8 patients, subtotal resection for 6 patients (including 4 patients of cavernous sinus residues ) ,One case of perioperative mortality.Postoperative complications included brainstem infarction in 12 cases (10 cases in GTR group, 2 cases in NTR group),delayed intracerebral hematoma in 18 cases ( 8 cases in GTR group , 6 cases in NTR group, 4 cases in STR group), leakage of cerebrospinal fluid in 9 cases (5 cases in GTR group,2 cases in NTR group,2 cases in STR group) . Complication rates in each group were GTR group of 15 patients (83.3%), NTR 6 patients (75.0%), STR 4 patients (66.7%). Postoperative neurological dysfunction worsening were 23 cases (71.9%), of which 9 cases were aggravation of symptoms , new dysfunction symptoms in 14 patients ; neurological dysfunction stabilized and improved in 9 cases ( 28.1%) ,which GTR group of 16 patients (88.9%), NTR group of five cases (62.5%), STR group 2 patients (33.3%) , comparing gross resection group (GTR) and non-gross resection group (NTR & STR) difference was statistically significant (χ2 = 3.94,P<0.05).Conclusion:Strategies of pursuing gross surgical resection may increase complications, worsen neurological dysfunction, thereby reducing the quality of life. Therefore, the option of surgical treatment strategies need to take into account the total resection rate, quality of life after surgery and recurrence rate, and find the balance among the three.
【Key words】Petroclival; Meningioma; Micrographic surgery
作者简介:陈平(1967-),女,江苏徐州人,副主任医师,主要从事临床麻醉方面的工作与研究。E-mail:964941875@qq.com
收稿日期:
基金项目:徐州市科技局项目(XM13B057)2015-06-25
doi:10.3969/j.issn.1005-3697.2015.06.16
【中图分类号】
【文章编号】1005-3697(2015)06-0798-05R739.4
【文献标志码】A

