远端胃癌淋巴结转移规律及临床意义*
武卫鹏 邓靖宇 梁寒 张汝鹏 吴亮亮 张李 侯亚超 谢兴明 崔景利
·临床研究与应用·
远端胃癌淋巴结转移规律及临床意义*
武卫鹏 邓靖宇 梁寒 张汝鹏 吴亮亮 张李 侯亚超 谢兴明 崔景利
目的:探讨远端胃癌各组淋巴结转移的特点,指导远端胃癌根治手术中淋巴结清扫的范围。方法:回顾性分析2010年2月至2014年9月天津医科大学肿瘤医院远端胃癌患者773例接受D2(D2+)胃次全切除术的临床病理资料,分析其淋巴结转移特点。结果:773例远端胃癌患者术后病理证实淋巴结转移为423例(54.72%),各组淋巴结中发生转移的患者所占比例由高至低依次为NO.6、NO.3、NO.4sb、NO.5组淋巴结。N1淋巴结转移率由高至低依次为NO.3、NO.6、NO.5、NO.4d组淋巴结;N2淋巴结转移率由高至低依次为NO.8a、NO.7、NO.1组淋巴结。50.68%的患者出现NO.8a组淋巴结跳跃性转移。结论:远端胃癌根治性手术应注意NO.8a淋巴结转移的可能性,必要时应适当扩大淋巴结的清扫范围。
胃癌 胃癌根治术 淋巴结清扫 淋巴结转移
胃癌是我国常见的恶性肿瘤之一,以远端胃癌最多见。淋巴结转移是胃癌最常见的转移途径,手术残留转移的淋巴结是导致患者复发和死亡的重要因素。虽然D2手术作为胃癌根治术的标准术式已被广泛接受[1-2],但如何确定不同胃癌部位患者术中淋巴结的清扫范围以及术中判定是否需要扩大淋巴结的清扫范围尚无统一定论[3]。本研究通过对发生于胃下部三分之一的远端胃癌患者淋巴结的转移特点及各组转移淋巴结之间的关系进行分析,旨在探讨远端胃癌患者行根治性手术中淋巴结的清扫范围,并提出可疑转移淋巴结清扫的必要性。
1 材料与方法
1.1 一般资料
回顾性收集分析天津医科大学肿瘤医院2010年2月至2014年9月收治的773例远端胃癌患者接受胃次全切除+淋巴结清扫术(D2或D2+)的临床病理资料。其中男性497例,女性276例,中位年龄58(19~86)岁。病例纳入标准:1)肿瘤仅位于胃下部三分之一;2)经病理检查证实为胃癌;3)经术前检查、术中探查均无远处转移;4)均行远端胃次全切除+D2(D2+)淋巴结清扫术,手术清扫淋巴结数目均在15枚以上;5)术后病理证实为R0切除。
1.2 方法
根据第13版日本《胃癌处理规约》[4],以解剖学基础确定N分期,远端胃癌胃周淋巴结的分站如下:N1为NO.3、NO.4d、NO.5、NO.6组;N2为NO.1、NO.7、NO.8a、NO.9、NO.11p、NO.12a、NO.14v组;N3为NO.4sb、NO.8p、NO.12b、NO.12p、NO.13、NO.16a2、NO.16 b1组。按照UICC TNM分期(第7版)[5]标准进行pT分期及pN分期。根据远端胃癌淋巴结转移途径,分析胃周NO.1~NO.16组淋巴结的转移情况[6]。
1.3 统计学方法
使用SPSS 19.0统计软件包分析处理数据。所有计数资料采用χ2检验进行双侧检验。分析淋巴结转移与浸润深度等临床病理特点的关系。构建对照配对Logistic回归模型以确定不同分组淋巴结转移的相关联系,并且采用Akaike Information Criterion(AIC)和Bayesian Information Criterion(BIC)的最小值以确定最相关区域[7]。P<0.05为差异有统计学意义。
2 结果
2.1 淋巴结转移与临床病理特征的关系
本组773例患者行远端胃次全切除+D2(D2+)淋巴结清扫术,其中D2淋巴结清扫699例,D2+淋巴结清扫74例。术后病理证实:分化型237例(乳头状腺癌9例、管状腺癌228例),未分化型536例(低分化腺癌338例、黏液腺癌87例、印戒细胞癌111例)。清扫淋巴结共19 642枚,每例患者手术清扫平均为25.41枚。术后病理证实423例(54.72%)发生淋巴结转移,各组淋巴结中发生转移的患者所占比例由高至低依次为NO.6组35.72%(244/683)、NO.3组34.67%(225/ 649)、NO.4sb组28.19%(73/259)、NO.5组27.98%(101/361)(表1)。全组转移淋巴结共3 002枚,全组患者总体淋巴结转移率为15.28%,而每例患者出现转移淋巴结平均为3.88枚。在淋巴结转移范围研究中发现第一站(N1,即胃周淋巴结)转移率由高至低依次为NO.3组(23.12%)、NO.6组(22.48%)、NO.5组(22.14%)、NO.4d组(19.92%);第二站(N2)的NO.8a、NO.7、NO.1组淋巴结转移率较高,分别为12.97%、11.42%、10.69%。而第三站(N3)的NO.16a2、NO.16b1组淋巴结转移率高达33.79%、18.56%。62例(8.02%)患者行NO.16组淋巴结清扫,按照UICC TNM分期标准,Ⅰ/Ⅱ/ⅢA/ⅢB期患者的NO.16区淋巴结转移率较低,而ⅢC期患者的NO.16组淋巴结总清扫数目为91枚,术后病理证实为转移有57枚,转移率高达62.64%。
2.2 远端胃癌淋巴结转移的分布
本组资料显示:N1淋巴结转移者360例(46.57%),其中仅转移至N1而无N2、N3者111例(14.36%)。N1与N2淋巴结均出现转移者219例(28.33%)。N1或N2淋巴结出现转移而无N3转移者314例(40.62%)。出现N3转移者109例(24.60%),其中N1、N2与N3均出现转移者60例(13.76%)。各站淋巴结之间除了常规的转移途径以外,还有从N1淋巴结→N3淋巴结、癌细胞直接→N2淋巴结的情况。本组资料出现跳跃淋巴结转移:N1转移阴性,N2转移阳性患者53例(6.86%);N2转移阴性,N3转移阳性患者40例(8.91%)。NO.7组淋巴结出现跳跃性转移41例(34.45%),NO.8a组淋巴结出现跳跃性转移47例(50.68%)、NO.11p组淋巴结出现跳跃性转移11例(36.67%)。
2.3 各组淋巴结转移的相互关系
不同站别各组淋巴结转移之间的关系见表2,3。采用Logistic回归模型,通过计算AIC、BIC的最小值确定与N2淋巴结转移最相关的N1淋巴结转移组别,同理证实与N3淋巴结转移最相关的N2淋巴结转移组别(表4,5)。
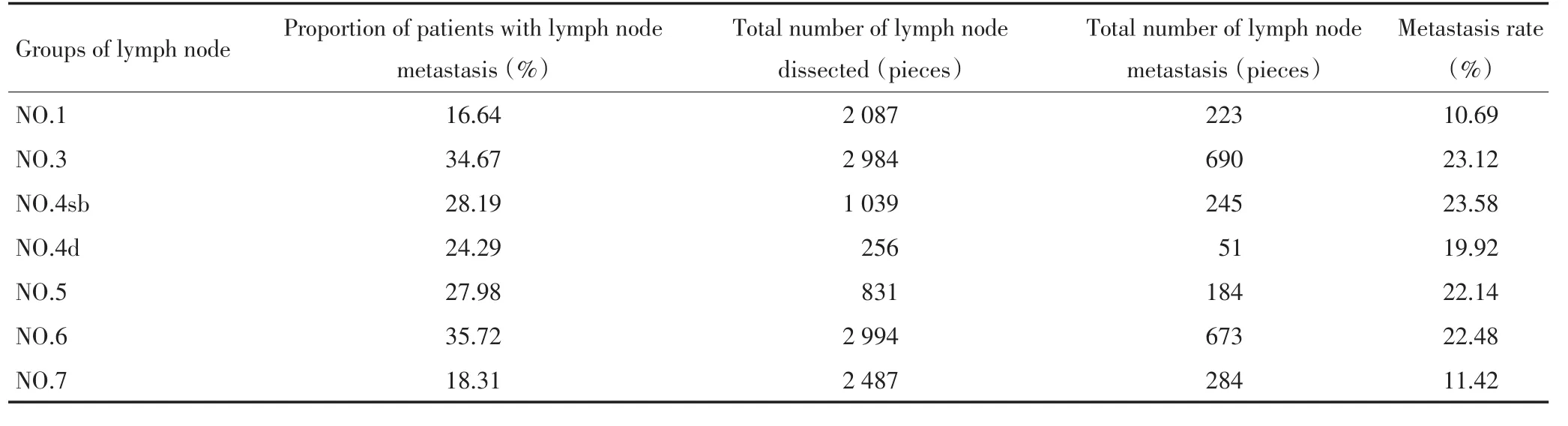
表1 773例患者各组淋巴结转移患者比例、清扫淋巴结总数、转移淋巴结总数及淋巴结转移率Table 1 Proportion of patients with lymph node metastasis,total number of lymph node dissected,total number of lymph node metastasis and nodal me⁃tastasis rate in 773 cases

表1 773例患者各组淋巴结转移患者比例、清扫淋巴结总数、转移淋巴结总数及淋巴结转移率(续表1)Table 1 Proportion of patients with lymph node metastasis,total number of lymph node dissected,total number of lymph node metastasis and nodal me⁃tastasis rate in 773 cases

表2 第二站各组淋巴结转移与第一站各组淋巴结转移的关系Table 2 Correlation of lymph node metastasis between the groups of the first and second tiers

表3 第三站各组淋巴结转移与第二站各组淋巴结转移的关系Table 3 Correlation of lymph node metastasis between the groups of the second and third tiers
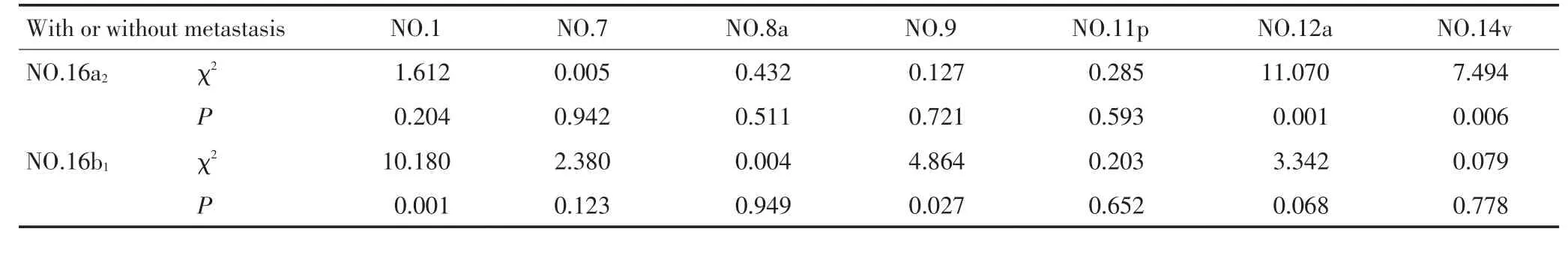
表3 第三站各组淋巴结转移与第二站各组淋巴结转移的关系(续表3)Table 3 Correlation of lymph node metastasis between the groups of the second and third tiers

表4 与第二站各组淋巴结转移相关的第一站各组淋巴结区Table 4 Nodal areas in the groups of the first tier associated with the nodal metastasis in the groups of the second tier

表5 与第三站各组淋巴结转移相关的第二站各组淋巴结区Table 5 Nodal areas in the groups of the second tier associated with the nodal metastasis in the groups of the third tier

表5 与第三站各组淋巴结转移相关的第二站各组淋巴结区(续表5)Table 5 Nodal areas in the groups of the second tier associated with the nodal metastasis in the groups of the third tier
3 讨论
胃癌是临床常见的恶性肿瘤,在我国恶性肿瘤死因中居第2位。目前外科手术是治疗胃癌的主要手段,局部病灶切除加区域淋巴结清扫仍是胃癌的标准术式。Tanizawa等[8]最先提出沿腹腔动脉分布的淋巴结与胃癌转移密切相关,淋巴结转移是影响胃癌治疗和预后的关键因素[9],彻底清扫胃周转移淋巴结可改善患者的预后。近年来胃周淋巴引流及胃癌淋巴结转移规律在胃癌研究中的地位越来越显著[10]。本组资料标本的病理检查方法、淋巴结分组原则及诊断标准,均涉及根据淋巴结的解剖位置进行N分期,故遵循第13版日本《胃癌处理规约》。本研究显示,出现胃周淋巴结转移的患者比例为54.72%,说明远端胃癌手术淋巴结清扫的必要性。
按照胃周血管的分布,胃癌第一站淋巴结转移明显高于其他区域。本组患者临床资料显示,各组淋巴结中出现转移的患者所占比例最高为NO.6、NO.3组,分别为35.72%、34.67%,这与以往研究相符[11],其次为NO.4sb、NO.5组,分别为28.19%、27.98%。因此对远端胃癌根治术,NO.6、NO.3组淋巴结应彻底清扫;NO.4sb、NO.5组淋巴结应根据术中具体情况酌情加大清扫程度。故第3版日本《胃癌治疗指南》将远端胃癌根治术中NO.4sb组淋巴结划分为D1的范围是合理的。远端胃癌转移率较高的腹膜后淋巴结依次为 NO.8a(12.97%)、NO.8p(11.90%)、NO.7(11.42%)、NO.13(9.25%)、NO.9(7.65%)组淋巴结,与以往的报道也基本一致[12]。说明一旦患者发生淋巴结转移,腹膜后的NO.8a、NO.8p、NO.7、NO.13、NO.9组淋巴结最可能被浸润,故术中应注意清扫上述几组腹膜后淋巴结,以达到根治的效果。N3中NO.16a2、NO.4sb、NO.16b1、NO.8p组淋巴结转移率高达33.79%、23.58%、18.56%、11.90%,说明一旦转移至这几组淋巴结,会迅速扩展,所以若术中发现NO.16a2、NO.4sb、NO.16b1、NO.8p组淋巴结可疑受侵,需注意在安全情况下尽可能地广泛清扫。
能否彻底清除已有转移的淋巴结是决定患者预后的一个主要因素。由本组资料不同站别转移阳性淋巴结之间的关系,第二站淋巴结组(除NO.14v组外)出现转移与第一站的NO.3、NO.5、NO.6组淋巴结转移密切相关,充分说明彻底清扫NO.3、NO.5、NO.6组淋巴结的必要性。与第二站NO.1、NO.7、NO.8a、NO.9、NO.11p、NO.12a、NO.14v组淋巴结转移最相关的第一站淋巴结组依次为:NO.4d、NO.5、NO.5、NO.5、NO.6、NO.5、NO.4d组;与第三站NO.4sb、NO.8p、NO.12b、NO.12p、NO.13、NO.16a2、NO.16b1组淋巴结转移最相关的第Ⅱ站淋巴结组依次为:NO.9、NO.9、NO.14v、NO.1、NO.1、NO.14v、NO.9组淋巴结。故不同淋巴结组转移情况可以预测远处对应淋巴结的转移[13],因此若某一淋巴结组可疑转移,应该常规清扫与之转移密切相关的远处淋巴结组,以达到根治目的。
根据胃的淋巴流向与转移规律,胃癌腹腔内淋巴转移的最终归属是腹主动脉旁淋巴结,也是淋巴最终转移进入胸导管的屏障。胃的淋巴流入腹主动脉周围淋巴结途径有两条[14-15],一是沿胃供血动脉逆行至其根部,另一途径是通过后腹膜淋巴结及淋巴管与腹主动脉周围淋巴结吻合。一般来讲,胃周淋巴结转移途径可认为有:NO.5、6→8a→9→16;NO.4d→6→14v→16;NO.5→3→7→9→16;NO.12a→8a→9→16;NO.6→11,即淋巴结是由第一站至第二站而后到达第三站的顺序转移。然而近些年来日本学者在肿瘤周围浆膜下注入放射性同位素,发现引流胃的第一、二及三站淋巴结均有淋巴管与腹主动脉旁淋巴结直接交通,揭示腹主动脉旁淋巴结的转移不再遵循胃周淋巴结由近及远的转移规律,而是出现跳跃式转移[16]。本组研究结果显示绝大部分跳跃转移出现在NO.8a、NO.11p、NO.7组淋巴结。因此对于第一站淋巴结未出现转移的患者应注意是否出现NO.8a、NO.11p、NO.7组淋巴结转移。
胃癌腹主动脉旁淋巴结的转移主要集中在NO.16a2、NO.16b1组,因此对胃癌患者行腹主动脉旁淋巴结清扫应集中在这2个区域,既保证手术的彻底性,又减少了大量清扫腹主动脉旁淋巴结而引起的各种并发症。Takashima等[17]报道,进展期胃癌NO.16组淋巴结转移率约21%,本组病例发生NO.16a2、NO.16b1组淋巴结转移率高达33.79%、18.56%,究其原因可能与本组样本数量较少,以及19例行?
NO.16组淋巴结清扫的ⅢC期患者病情偏晚期而术中加大对此区淋巴结的清扫有关。由于淋巴结内的微小转移灶术中难以凭肉眼判断,加上16a2、16b1淋巴结解剖位置较深且数量多,故术中难以判断腹主动脉旁淋巴结转移情况。通过本组资料的结果分析,临床上预测腹主动脉旁淋巴结转移可根据术中对NO.14v、NO.12a、NO.9及NO.1组淋巴结的判断,参考胃癌浸润深度、癌组织学类型和分化程度、肿瘤部位、肿瘤大体类型及肿瘤大小等因素来评估是否清扫NO.16a2、NO.16b1组淋巴结。
总之,关于淋巴结清扫范围,目前主张根据淋巴结转移率判定,通常对于第一站淋巴结应行全部清扫;对于第二站淋巴结转移率比较高的部位予以常规清扫,对于转移率较低者,应根据病理因素以及术中所见确定是否进行清扫。对远端胃癌根治术应重视淋巴结转移数目对胃癌预后的影响,估计区域淋巴结转移数目较多者,应在充分探查的基础上,适当扩大淋巴结清除范围。在临床上按照患者实际情况,灵活掌握清扫范围,以期胃癌周围淋巴结能实现个体化的清扫,改善预后及提高整体生存率。
[1] Songun I,Putter H,Kranenbarg EM,et al,Surgical treatment of gastric cancer:15-year follow-up results of the randomised na⁃tionwide Dutch D1D2 trial[J].Lancet Oncol,2010,11(5):439-449.
[2] Sasako M,Sano T,Yamamoto S,et al.D2 lymphadenectomy alone or with para-aortic nodal dissection for gastric cancer[J].N Engl J Med,2008,359(5):453-462.
[3] Du FG,Wen G.Research progress of lymph node dissection[J]. Chinese Journal of Clinicians(Electronic Edition),2012,6(3):695-697.[杜方超,文 刚.胃癌淋巴结清扫的研究进展[J].中华临床医师杂志(电子版),2012,6(3):695-697.]
[4] Japanese Gastric Cancer Association.Japanese Classification of Gastric Carcinoma-2nd English Edition[J].Gastric Cancer,1998, 1(1):10-24.
[5] Santiago JM,Sasako M,Osorio J.TNM-7th edition 2009(UICC/ AJCC)and Japanese Classification 2010 in Gastric Cancer.To⁃wards simplicity and standardisation in the management of gas⁃tric cancer[J].Cir Esp,2011,89(5):275-281.
[6] Chinese Ministry of Health,Medical Administration.Diagnostic and treatment practices of Gastric cancer(2011 edition)[J].Chi⁃nese Journal of the Frontiers of Medical Science(Electronic Ver⁃sion),2012,4(5):62-71.[中华人民共和国卫生部医政司.胃癌诊疗规范(2011年版)[J].中国医学前沿杂志(电子版),2012,4(5):62-71.]
[7] Cho YK,Chung JW,Kim JK,et al.Comparison of 7 staging sys⁃tems for patients with hepatocellular carcinoma undergoing trans⁃arterial chemoembolization[J].Cancer,2008,112(2):352-361.
[8] Tanizawa Y,Terashima M.Lymph node dissection in the resec⁃tion of gastric cancer:review of existing evidence[J].Gastric Can⁃cer,2010,13(3):137-148.
[9] Zhang M,Zhu G,Ma Y,et al.Comparison of four staging sys⁃tems of lymph node metastasis in gastric cancer[J].World J Surg, 2009,33(11):2383-2388.
[10]Deng JY.Current clinical research on nodal metastasis from gas⁃tric cancer[J].Chin J Clin Oncol,2013,40(22):1370-1372.[邓靖宇.淋巴结转移在胃癌临床研究中的现况[J].中国肿瘤临床,2013, 40(22):1370-1372.]
[11]Zeng CQ,Liu JS,Zheng Y,et al.Discussion of lymph node metas⁃tasis and dissection methods with distal gastric cancer[J].Chinese Journal of Gastrointestinal Surgery,2012,15(2):141-144.[曾长青,刘进生,郑 羽,等.远端胃癌淋巴结转移规律与淋巴结清扫方式的探讨[J].中华胃肠外科杂志,2012,15(2):141-144.]
[12]Han KB,Jang YJ,Kim JH,et al.Clinical significance of the pattern of lymph node metastasis depending on the location of gastric can⁃cer[J].J Gastric Cancer,2011,11(2):86-93.
[13]Shida A,Fujioka S,Kawamura M,et al.Prediction of lymph node metastasis in patients with submucosa-invading early gas⁃tric cancer[J].Anticancer Res,2014,34(8):4471-4474.
[14]Zhan WH,Han FH.Current Status and Evaluation of Abdominal Paraaortic Lymph Node Dissection on Gastric Carcinoma[J].Chi⁃nese Journal of Bases and Clinics in General Surgery,2006,13(1): 4-6.[詹文华,韩方海.胃癌腹主动脉周围淋巴结清扫现状与评价[J].中国普外基础与临床杂志,2006,13(1):4-6.]
[15]Deng JY,Liang H.Clinical significance of lymph node metastasis in gastric cancer[J].World J Gastroenterol,2014,20(14):3967-3975.
[16]Kim DH,Choi MG,Noh JH,et al.Clinical significance of skip lymph node metastasis in gastric cancer patients[J].Eur J Surg On⁃col,2015,41(3):339-345.
[17]Takashima S,Kosaka T.Results and controversial issues regard⁃ing a para-aortic lymph node dissection for advanced gastric can⁃cer[J].Surg Today,2005,35(6):425-431.
(2015-03-27收稿)
(2015-06-24修回)
(编辑:邢颖)
Regularity of lymph node metastasis in distal gastric cancer and its clinical significance
Weipeng WU,Jingyu DENG,Han LIANG,Rupeng ZHANG,Liangliang WU,Li ZHANG,Yachao HOU,Xingming XIE,Jingli CUI
Department of Gastroenterology,Tianjin Medical University Cancer Institute and Hospital,National Clinical Research Center for Cancer,Tianjin Key Laboratory of Cancer Prevention and Therapy,Tianjin 300060,China
This study was partially supported by grants from the National Basic Research Program of China(973 Program)(No.2010CB529301) and the Tianjin Science and Technology Project(No.12ZCDZSY16400)
Objective:The characteristics of lymph node metastasis were investigated to guide the range of lymph node dissection during the radical operation of distal gastric cancer.Methods:The clinical data of 773 patients with distal gastric cancer who underwent radical distal subtotal gastrectomy at the Tianjin Medical University Cancer Institute and Hospital between February 2010 and September 2014 were reviewed and analyzed to infer the potential clinical mechanisms of lymph node metastasis.Results:Among the included patients,423(54.72%)had lymph node metastasis.The proportion of metastasis in the patients from the highest to the lowest rate was observed in group NO.6,3,4sb,and 5 lymph nodes.The metastasis rates of the N1 lymph nodes from the highest to the lowest were observed in group NO.3,6,5,and 4d lymph nodes,whereas those of the N2 lymph nodes occurred in group NO.8a,7,and 1 lymph nodes.Group NO.8a lymph node with skipped metastasis was observed in 50.68%of the patients.Conclusion:During radical distal gastric cancer surgery,attention should be given to the possibility of metastasis in group NO.8a lymph node.Appropriate extension of the lymph node dissection should be conducted when necessary.
gastric cancer,gastrectomy,lymph node dissection,lymph node metastasis

10.3969/j.issn.1000-8179.2015.18.183
天津医科大学肿瘤医院胃部肿瘤科,国家肿瘤临床医学研究中心,天津市肿瘤防治重点实验室(天津市300060)
*本文课题受国家重点基础研究发展计划(973计划)(编号:2010CB529301)和天津市科技计划项目(编号:12ZCDZSY16400)资助
梁寒 tjlianghan@126.com
武卫鹏 专业方向为胃部肿瘤的诊断与治疗。
E-mail:07wwp@163.com

