妊娠合并白血病27例临床分析
潘剑榕,戴秋兰,张延珍
妊娠合并白血病较少见。但随着联合化疗的进展、骨髓移植成功率的提高、分子靶向治疗药物的问世,妊娠合并白血病发生率有上升的趋势[1-2]。治疗上需同时兼顾母婴情况,引起血液科医师和产科医师的关注。笔者回顾性分析2002年1月-2013年12月妊娠合并白血病患者共27例的临床资料,分析其临床特点、处理经验及妊娠结果,以期更好指导临床实践。
1 对象与方法
1.1 对象 27例均为单胎妊娠,年龄(26.0±4.1)岁(16~34岁),孕周8~40周。急性淋巴细胞白血病(acute lymphoblastic leukemia,ALL)3例;急性髓细胞白血病(acute myeloid leukemia,AML)14例,其中急性粒细胞白血病部分分化型(M2)3例,急性早幼粒细胞白血病(M3)6例,急性单核细胞白血病(M5)5例;慢性粒细胞白血病(chronic myeloid leukemia,CML)10例。
1.2 临床表现 孕前确诊的病例由于经过规律治疗后缓解,孕期大多无明显临床症状,少数表现为皮肤瘀斑、发热等,于妊娠期检查血常规除1例白细胞减少及血小板减少外,其余血常规检查均大致正常。孕期发现乏力(5例)、发热(2例)、面色苍白(6例)、皮肤青紫瘀斑(5例)、牙龈出血(5例)、鼻出血(2例)、产后出血(4例)、肝脾肿大(2例)等;白细胞减少5例,白细胞异常增多6例;轻度贫血10例,重度贫血1例;血小板减少10例,血小板异常增多1例。
1.3 孕期处理
1.3.1 化疗方案 多采用联合化疗方案,ALL采用VDP(长春新碱+柔红霉素+强的松)方案;AML采用阿糖胞苷+蒽环类药物(柔红霉素/吡柔比星/去甲氧柔红霉素/阿克拉霉素);CML多采用格列卫、羟基脲等治疗。
1.3.2 终止妊娠方式 孕早期行流产;孕中期行药物引产或者行化疗后分娩;孕晚期阴道分娩或者剖宫产分娩。终止妊娠前均纠正重度贫血、血小板减少并备血以及相应的对症治疗。
1.4 随访方式 采用电话方式对母儿情况进行随访,用生存期评估白血病产妇的预后。对于健在的病例,生存期实际是妊娠处理时间与随访终止时间的间隔。
2 结 果
2.1 孕期治疗及妊娠结局
2.1.1 孕前期患者转归 9例孕前确诊者均于笔者医院接受治疗。CML 5例,均足月妊娠分娩,产妇有2例切口感染,1例产后出血,1例肺炎,经相关对症治疗后症状缓解出院。M3 1例于孕前治疗缓解停药,孕24周再发,维甲酸治疗2月后病情缓解,足月妊娠分娩,母婴情况好;1例在化疗期间意外妊娠,孕8周发生流产,化疗后发生粒细胞缺乏症、上呼吸道感染,24月后死亡;1例于孕前治疗缓解停药,孕期无特殊治疗足月妊娠分娩。9例中有7例于病情缓解后计划性妊娠,均足月妊娠分娩,母婴情况好;另2例均为意外妊娠,其中1例孕早期即流产,1例因系CML,经格列卫治疗后足月妊娠分娩(表1)。
2.1.2 孕早期患者转归 3例确诊AML中,M5 1例因产后化疗并发肺炎后病情恶化后死亡,1例因难免流产行清宫术,术后白血病病情恶化,1年半后死亡;M2 1例孕中期行IA化疗后病情缓解,足月妊娠顺产,产后并发晚期产后出血、呼吸道感染,分娩后2月死亡。
2.1.3 孕中期患者转归 11例中,1例CML孕期接受干扰素治疗,产后予格列卫治疗;1例M3合并DIC患者,予维甲酸诱导分化治疗后,出现诱导分化综合征、死胎,自然顺产1死婴,产后并发肺部重症感染、多脏器功能障碍等,于产后第1天死亡(表2)。
2.1.4 孕晚期患者转归 4例均足月妊娠分娩。其中1例CML确诊后发生产后出血,予行羟乙基治疗后缓解出院,于产后2年病情恶化死亡;3例AML,2例孕期及产后完成化疗,病情缓解后出院,1例孕期未治疗,病情恶化死亡。
2.1.5 活产与转归 19例活产中,10例阴道分娩,9例剖宫产;其中4例发生产后出血,14例发生不同程度的感染,如切口感染、肺部感染、肠道感染等。
2.2 母儿随访情况 27例均于2014年1月份通过电话进行随访。失访5例,死亡10例,健在12例。孕前诊断的9例中,除1例失访,余平均生存期66月(7~144月,中位数76月)。孕早期诊断的3例中,生存期分别为1周,2月,18月。孕中期诊断的11例,3例失访,1例死亡,余平均生存期29.6月(6~91月,中位数18.5月)。孕晚期诊断的4例中,1例失访,1例产后拒绝化疗自动出院死亡,另2例规律治疗,生存期各为24,29月;27例中,除3例流产,4例引产,1例死胎,1例早产(36+6周),余18例均足月分娩,19例活产,产后评分均好,随访至今仍健在,未发现胎儿畸形、发育不良等,且无白血病病史。

表1 9例孕前确诊的不同类型白血病的临床处理情况及妊娠结局Tab 1 Treatment and prognosis of leukemia diagnosed before pregnancy
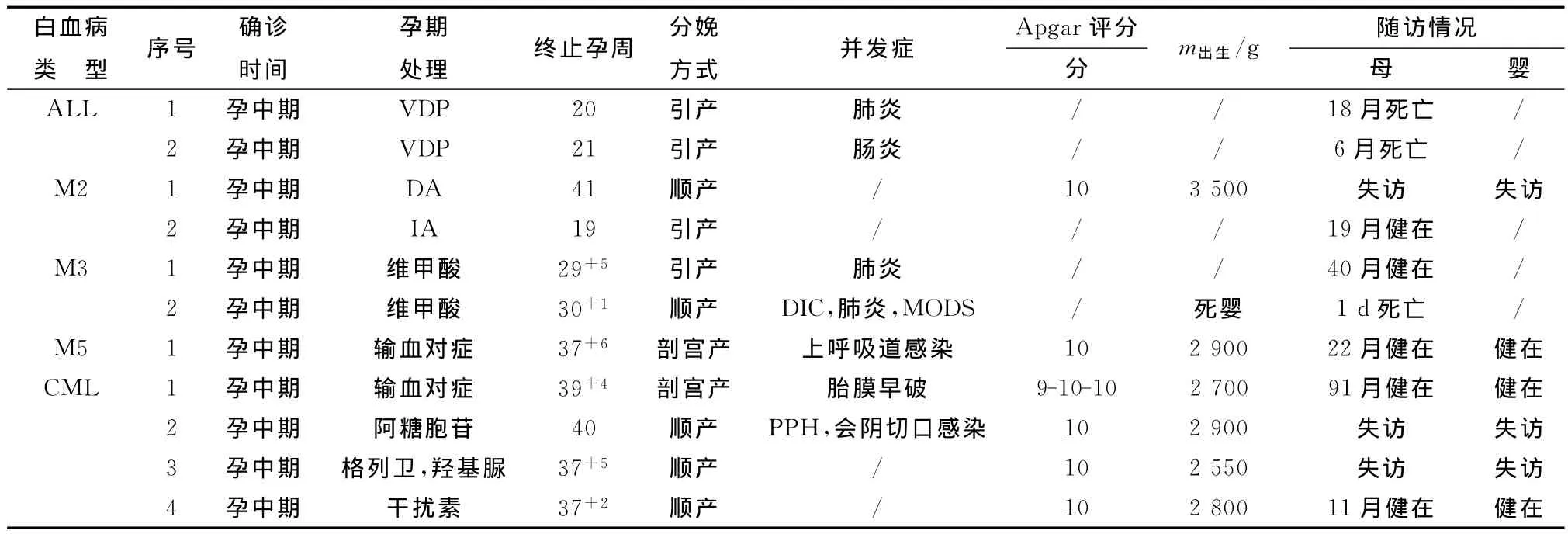
表2 11例孕中期确诊的不同类型白血病的临床处理情况及妊娠结局Tab 2 Treatment and prognosis of leukemia diagnosed in mid pregnancy
3 讨 论
妊娠合并白血病的发病率国内外文献报道不尽相同,国外较早的报道约为1/75 000[1],国内王志启等报道占同期妊娠总数的17.78/10万[3]。文献报道我国内地急性白血病比慢性白血病多见,约为7∶1,妊娠合并白血病以慢性白血病为主,其中以CML多见,CLL少见;而急性白血病以AML多见,ALL次之[3]。本组妊娠合并白血病27例,同期笔者医院分娩总数共计13 114例,占同期妊娠总数约2/1 000,其中慢性白血病与急性白血病的比例为17∶10,前者均为CML,后者以AML多见。笔者医院妊娠合并白血病的发病率较高,与笔者医院血液科是福建省血液病诊疗中心,集中了福建省及周边的白血病患者密切相关。
妊娠对白血病的影响仍存在着一定的争议,大多数研究认为妊娠本身对白血病的进程和化疗预后并无明显影响[4-5]。Sadural和Smith(1995)报道了在AML和ALL经强化疗后的缓解率在非妊娠与妊娠期间是相似的,分别为72%和76%;妊娠合并白血病患者中完全缓解率、生存期、复发率与非妊娠妇女并无明显差别[6]。
白血病对孕妇及胎儿生命构成严重威胁。首先可导致孕妇贫血、出血、感染、多脏器功能损害,造成妊娠合并症、并发症增加,如妊娠期高血压疾病、产后出血、肺部感染、切口愈合不良、败血症、弥散性血管内凝血(disseminated intravascular coagulation,DIC)等,甚至导致孕产妇死亡。其次白血病本身以及抗白血病治疗对胎儿亦存在潜在的风险,尤其是妊娠早期,胎儿器官处于形成中,进行化疗会引起孕妇自发性流产和增加胎儿发生先天性畸形的风险[7];但过了早孕期,化疗导致先天畸形的风险是3%,和正常人群胎儿先天畸形发生率大致相等[8]。本研究中有1例AML于孕前诊断,规律化疗,在化疗过程中意外妊娠,于孕早期即发生流产;而其余8例孕前诊断及14例中晚期诊断的患者,在孕早期未接受化疗,有的在中晚期进行化疗,除4例孕中期引产,1例于孕中期发现,维甲酸诱导化疗过程中出现诱导分化综合征而死胎,其余均足月妊娠分娩且新生儿无畸形发生。妊娠合并白血病可能使早产儿、出生低体质量儿的发生率增加。本研究中仅有1例早产儿(孕36+6周),所有新生儿体质量均≥2 500g,Apgar评分均>7分,这可能与近来联合化疗方案、相关技术水平、妊娠管理的日益成熟及妊娠合并白血病的缓解率提高有一定的关系。
患者能否继续妊娠一直是关注热点,需要妇产科及血液科医师共同管理。有专家认为,妊娠本身并不改变白血病的病程,甚至可能使白血病的病程缓解[9],且在孕期运用化疗药可使病程得到缓解,故妊娠可以继续。本研究中除孕前病情缓解后停药,孕期未行化疗,余大多在中晚期行化疗,7例行治疗性流产或引产,1例死胎自然分娩,余19例均顺利完成分娩。
由于白血病本身及化疗药物对胎儿在不同孕周的影响不同,故白血病患者在行积极化疗时注意避孕,待病情完全缓解后应慎重妊娠,以免加重病情。本组9例孕前确诊病例,7例于病情缓解后计划性妊娠,均足月妊娠分娩,母婴情况好;另2例均为意外妊娠,其中1例孕早期即行流产,1例因系CML,经格列卫治疗后足月妊娠分娩。其次,应该根据孕周及白血病类型、病情控制情况选择合理的处理方案,至于化疗方案的选择应由血液科医师根据患者病情及意愿来选择。由于孕早期化疗药对胎儿有致畸性,故多数临床专家认为,孕早期发现的急性白血病均应予以治疗性流产,并立即开始化疗,以改善其预后;若孕中、晚期发病,有迫切生育要求者,考虑到化疗药物对胎儿的影响相对较少,可行联合化疗的同时继续妊娠;若在临近分娩期发病,化疗可稍推迟,待分娩后再化疗[2,4,7]。
不同白血病类型处理上也是不同的。首先急性白血病与慢性白血病预后不同,要区别对待。妊娠合并ALL很罕见,且大多数预后很差。有学者认为,对于妊娠合并ALL患者在孕20周前终止妊娠并给予足量的抗ALL化疗,孕20周后治疗也应考虑治疗对胎儿的影响[2]。本组3例ALL,除1例是孕前已经治疗完全缓解后妊娠,另2例均因反复发热、出血在孕中期确诊,考虑到患者病情较重以及相关化疗药物对胎儿的影响,均予以利凡诺引产后化疗。CML于慢性期或病情缓解期,一般能顺利通过妊娠期,无需终止妊娠,但对于处于加速期或急变期的患者,应立即终止妊娠,并开始专科治疗。其次,在急性白血病中,总体上AML的预后优于ALL,但要根据患者外周血象及是否有并发症来进行处理。本研究3例ALL中,除1例失访,另2例分别于分娩后6,18月死亡;14例AML仅有5例死亡。AML中M3的预后较好,但易发生DIC,维甲酸诱导分化可降低DIC的发生,故大多数患者一确诊M3后,使用维甲酸治疗。本研究有1例M3患者于孕中期出现DIC,予维甲酸诱导分化后,出现诱导分化综合征后死胎,产后病情恶化,出现肺部重症感染、多脏器功能障碍等,抢救无效死亡,故在进行维甲酸诱导分化后应注意防治诱导分化综合征。
妊娠合并CML在本资料所占的比例最大(10/27),与CML的分子靶向治疗密切相关。格列卫是第一代的酪氨酸激酶抑制剂,能够高度特异性抑制BCR/ABL基因编码蛋白的酪氨酸激酶活性,已经使CML的生存期明显延长[10-11]。本研究孕前确诊病例有5例,其中1例孕前使用格列卫治疗,考虑到该药物可能存在生殖毒性以及在孕早期的致畸作用,于孕前3月停药,于孕中晚期继续药物治疗,足月妊娠分娩,母婴情况良好。对于孕中晚期确诊的病例,有2例使用该药物,母婴亦获得良好的结局。在治疗方面,根据患者经济状况选择干扰素、白细胞单采术治疗,中晚期可选择羟基脲、甲磺酸伊马替尼治疗,大多患者均能顺利通过分娩[10-11]。
分娩时机及分娩方式的选择应该根据病情控制情况及产科情况。孕妇一般情况较差时,应待症状减轻后2~3周后考虑分娩;妊娠35周后,不应当再行化疗,因为化疗药物会损害新生儿肝脏、肾脏[5]。本组19例活产,10例顺产,9例剖宫产终止妊娠,故妊娠合并白血病并非终止妊娠及剖宫产的绝对指征。应尽量避免手术操作,但并非严格要求经阴道分娩。若出现产科手术终止妊娠的情况,可在积极备血、输液及完备抢救措施等情况下行手术治疗,术中严密操作,注意缝合、止血;术后注意监测生命征、阴道出血、血常规,预防产后出血及感染等的发生。在病情许可的条件下,产后应尽早化疗,做好避孕措施等。
虽然妊娠合并白血病的预后较前有了明显的改善,但仍不如非妊娠白血病的患者,如产后出血、感染等在一定程度上诱发或者加重白血病。本研究有4例发生产后出血,14例发生不同程度的感染,如切口感染、肺部感染等,4例因为感染病情恶化死亡。其次妊娠时机选择对母婴预后有较大的影响,孕前诊断的大多于孕前缓解后再妊娠。本研究孕前诊断的白血病仅有2例死亡(22.22%),而孕期诊断的有8例死亡(55.56%)。笔者发现,在孕早期发病的预后较孕中晚期发病的预后差,如孕早期诊断的生存期1周~18月,孕中期为6~91月,孕晚期为3周~29月,这可能是孕早期未能及时化疗导致病情进展所致。化疗时机的选择对预后也有较大的影响。本研究1例AML于孕前诊断并规律化疗,但在化疗期间意外妊娠,于早孕期即发生流产;孕晚期有2例M5发病,其中1例于孕晚期开始接受化疗,预后良好,而另1例则拒绝化疗,分娩后病情恶化自动出院死亡。白血病的治疗易导致胎儿发生畸形,但本研究的活产儿在研究期间并未发现畸形儿、发育不良、白血病及死亡者,这与早中期的患者大多治疗性引产且于孕中晚期对孕妇进行化疗对胎儿影响相对较少有关。
[1]Juliane M,Mariana E,Flávia P,etal.Occurrence of acute myeloid leukemia in young pregnant women[J].ClinicalMedicine:BloodDisorders,2008,1(3):27-31.
[2]杜 欣,周 励.妊娠合并急性白血病的治疗进展[J].国际输血及血液学杂志,2010,33(6):511-512.
[3]王志启,王山米,于海珍.妊娠合并白血病14例分析[J].中华妇产科杂志,2003,4(38):233-235.
[4]邹 萍.妊娠合并白血病的临床处理[J].中国实用内科杂志,2011,31(12):915-917.
[5]白月婷,江 倩,王山米.妊娠合并白血病21例临床分析[J].中国妇产科临床杂志,2010,11(4):249.
[6]曹泽毅.中华妇产科学[M].北京:人民卫生出版社,2004:626-627.
[7]Shapira T,Pereg D,Lishner M.How I treat acute and chronic leukemia in pregnancy[J].BloodRev,2008,22(5):247-259.
[8]Rizack T,Mege A,Legare R,etal.Management of hematological malignancies during pregnancy[J].AmJhematol,2009,84(12):830-841.
[9]Larfors G,H glund M,Cnattingius S.Pregnancy and risk of acute myeloid leukemia-a case-control study[J].EurJ Haematol,2011,87(2):169-171.
[10]江 倩.酪氨酸激酶抑制剂时代的慢性髓系白血病与生育[J].中华血液学杂志,2012,33(1):66-68.
[11]王大鹏,梁梅英,张晓红,等.妊娠合并慢性粒细胞白血病患者的临床处理特点及妊娠结局分析[J].中华妇产科杂志,2010,45(10):735-738.

