经腹和经阴道彩色多普勒超声在剖宫产后瘢痕妊娠诊疗中的应用分析
鲁卫真
经腹和经阴道彩色多普勒超声在剖宫产后瘢痕妊娠诊疗中的应用分析
鲁卫真①
目的:探讨经腹部彩色多普勒超声(TACD)和经阴道彩色多普勒超声(TVCD)在剖宫产后瘢痕妊娠(CSP)诊疗中的应用价值。方法:选择2010年3月-2014年12月本院收治的CSP患者38例作为研究组,选择同期剖宫产后瘢痕子宫正常妊娠的患者44例作对照组,回顾分析这38例CSP患者的超声影像特征及治疗经过,比较两组患者的超声指标及β-hCG水平,计算超声诊断准确率,并评估CSP患者按照妊娠囊与肌层关系分级采用治疗方案的可行性。结果:TACD和TVCD诊断正确率92.11%;研究组患者的肌层厚度及RI均小于对照组,比较差异有统计学意义(P<0.01),两组患者的β-hCG水平比较差异无统计学意义(P>0.05);CSP声像图可归纳为3种类型,彩色多普勒血流显像(CDFI)表现妊娠囊或不均质团块周围有血流,流速增加。研究组按照妊娠囊与肌层分级指导治疗方案,均最终治愈。结论:TACD和TVCD诊断CSP具有较高的临床价值,可明确妊娠囊与肌层的分级关系及血供情况,为选择治疗方案提供依据从而提高治疗效果。
经阴道超声; 经腹部超声; 彩色多普勒; 剖宫产; 瘢痕妊娠
近年来,由于剖宫产率的逐年上升,子宫瘢痕妊娠(cesarean scar pregnancy,CSP)发生率逐渐增多[1]。CSP是指妊娠囊、绒毛或胎盘着床于既往剖宫产子宫切口瘢痕处微小缝隙上,随着妊娠的进展,绒毛逐渐粘连、植入子宫肌层,可穿透子宫导致子宫破裂出血,一旦误诊为早孕而进行人工流产,则常常发生难以控制的大出血。对于这种生在子宫内非常危险的异位妊娠,早期正确诊断显得至关重要。经腹部彩色多普勒超声(trans-abdomen color doppler,TACD)和经阴道彩色多普勒超声(transvaginal color doppler,TVCD)联合应用可清晰显示妊娠囊着床部位与子宫切口瘢痕的关系,着床处肌层的厚度及血流分布情况等,使CSP的早期诊断成为可能[2]。由于CSP的临床特征与表现多样,到目前为止还缺乏统一的诊断及治疗规范,在临床诊治过程中也存在很多困惑。本文回顾性分析38例CSP患者的声像图特点及治疗经过,评价TACD和TVCD联合应用在CSP诊断中的价值及其对治疗方案的指导价值,现报道如下。
1 资料与方法
1.1 一般资料 选择2010年3月-2014年12月本院收治的CSP患者38例作为研究组,选择同期剖宫产后瘢痕子宫正常妊娠的患者44例作对照组。研究组入选标准:(1)有明确的剖宫产手术史;(2)有明确的停经史,停经时间6~10周,可伴有下腹痛、阴道不规则流血或人工流产清宫术中(或术后)大出血;(3)尿β-hCG检测阳性,血β-hCG>1500 IU/L;(4)妇科检查宫颈形态及长度正常,子宫峡部膨大;(5)符合CSP的超声诊断标准[3];(6)患者自愿签署研究同意书。两组年龄、孕天、孕次、产次、流产次数及剖宫术次数等一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。
表1 两组一般资料比较(±s)
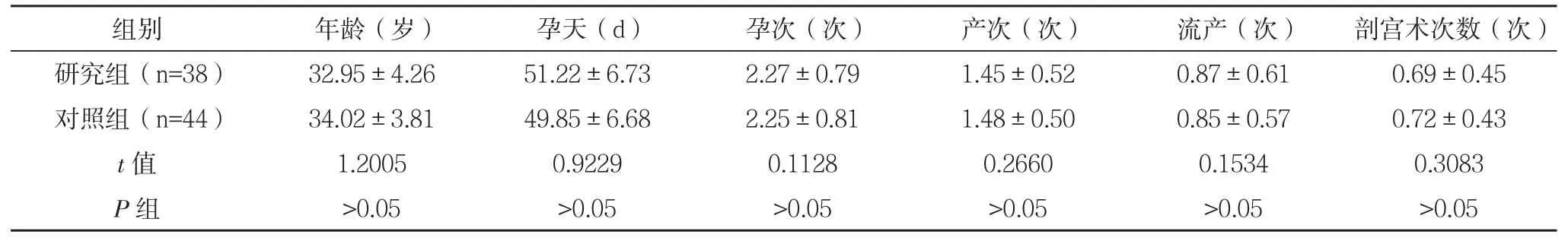
表1 两组一般资料比较(±s)
对照组(n=44)34.02±3.8149.85±6.682.25±0.811.48±0.500.85±0.570.72±0.43 t值1.20050.92290.11280.26600.15340.3083 P组>0.05>0.05>0.05>0.05>0.05>0.05
1.2 方法
1.2.1 超声检测方法 采用日本ALOKA ProSound SSD-3500型彩色多普勒超声诊断仪,由固定的专业超声医师操作,应用经腹和经阴道超声探头,多切面扫查。先让产妇膀胱充盈,应用腹式彩超显示膀胱曲面断层图像,腹部探头频率3.5~5 MHz,测量膀胱与子宫间之间的距离。之后应用阴式超声显示妊娠囊和子宫瘢痕的关系、宫腔宫颈情况,阴式探头频率5.0~7.5 MHz。嘱患者排空膀胱,取膀胱截石位,常规消毒会阴,阴道探头表面涂以耦合剂,套上消毒避孕套,将探头轻轻插入阴道内,紧贴穹窿。探查妊娠囊位置、大小、形态、内部回声特征以及周围血流情况。测量妊娠囊和瘢痕的距离及瘢痕妊娠处子宫肌层厚度(妊娠囊前方和膀胱之间的子宫下段前壁肌层厚度),取妊娠囊血流明显处用频谱多普勒检测收缩期最高峰值流速(PSV)、舒张末期最低流速(EDV),计算RI,RI=(PSV-EDV)/PSV[4]。
1.2.2 生化检测 空腹采集静脉血4 mL,离心。应用电化学发光法检测血β-人绒毛膜促性腺激素(β-human chorionic gonadotropin,β-hCG)。仪器为罗氏全自动电化学发光分析仪E170及其配套β-hCG试剂盒,均由德国罗氏公司提供。
1.2.3 按照妊娠囊与肌层关系分级采用治疗方案 妊娠囊与肌层关系分3级,0级:未累及肌层,与肌层分界清楚;1级:轻度累及肌层,与肌层分界欠清楚;2级:明显累及肌层,与肌层界限不清,但未累及浆膜层;3级:累及浆膜层,并凸向膀胱。治疗方案:A为药物保守治疗,包括全身用药、局部囊内注射、局部与全身联合用药3种方案,所用药物为甲氨蝶呤肌注、米非司酮口服、天花粉晶体宫颈注射等;B为子宫瘢痕妊娠物楔形切除+修补术,经开腹楔形切除瘢痕处妊娠胎块,并修补子宫;C为对于无法控制的阴道大出血,保守治疗无效或无再生育要求的采用子宫全切术。
1.3 CSP的超声诊断标准 参照1997年Godin等的CSP的超声诊断标准。(1)子宫腔及宫颈管内未探及妊娠囊;(2)妊娠囊生长于既往剖宫产切口瘢痕处,位于膀胱和子宫前壁之间,相当于子宫峡部前壁宫颈内口水平;(3)妊娠囊前方和膀胱之间的子宫下段前壁肌层变薄或连续性中断,与膀胱间隔变窄;(4)彩色多普勒血流显像(color doppler flow imaging,CDFI)在妊娠囊滋养层周边探及明显的环状血流信号,且CDFI显示血流来自子宫切口肌层,脉冲多普勒显示高速(峰值流速>20 cm/s)低阻(搏动指数<1)血流图;(5)附件区未探及包块,直肠子宫陷凹无游离液(CSP破裂除外);(6)血β-hCG与正常妊娠无差别,或因胚胎停育而低于正常[3]。
1.4 CSP的声像图表现 Ⅰ型:瘢痕处宫腔内妊娠囊存活型。妊娠囊大部分位于剖宫产瘢痕上方的下段宫腔内,可见胚胎及胎心搏动,绒毛下前方局部肌层变薄(最薄处1~4 mm),妊娠囊周围局部肌层血流信号丰富;Ⅱ型:瘢痕处肌层内妊娠囊型。妊娠囊生长于子宫前壁下段瘢痕处肌层,妊娠囊附着处肌层缺如或者变菲薄,常常胚胎结构模糊,可见不均质混合回声,妊娠囊周围局部肌层血流信号丰富;Ⅲ型:包块型或者类滋养细胞疾病型。主要表现为子宫前壁下段可见囊实性或实性混合回声包块,局部肌层缺如或变薄,与正常肌层界限不清,局部血流信号丰富,可探及高速低阻的血流频谱。
1.5 统计学处理 采用SPSS 13.0软件进行数据分析,计量资料以(±s)表示,非正态分布者经对数转换成正态分布数据后再进行统计分析,比较采用t检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 CSP与剖宫产术后正常妊娠比较 研究组患者的肌层厚度及RI均小于对照组,比较差异有统计学意义(P<0.01),而两组患者的β-hCG水平比较差异无统计学意义(P>0.05),见表2。
表2 两组彩超指标及β-hCG水平比较(±s)
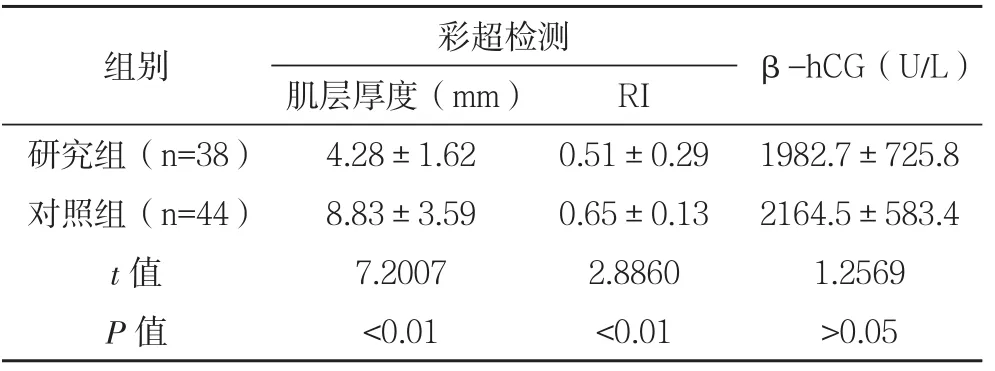
表2 两组彩超指标及β-hCG水平比较(±s)
组别彩超检测β-hCG(U/L)肌层厚度(mm)RI研究组(n=38)4.28±1.620.51±0.291982.7±725.8对照组(n=44)8.83±3.590.65±0.132164.5±583.4 t值7.20072.88601.2569 P值<0.01<0.01>0.05
2.2 CSP患者的超声表现 38例CSP患者妊娠囊周边均有血流信号,其中有丰富血流信号的占73.68%,且血流信号来自子宫切口肌层,见表3。
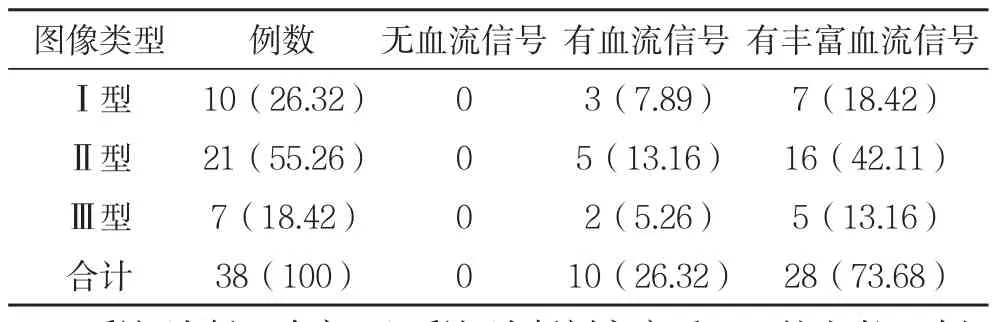
表3 剖宫产术后CSP患者CDFI表现 例(%)
2.3 彩超诊断正确率 经彩超诊断剖宫产后CSP的患者35例,后经病理证实38例,彩超诊断正确率92.11%。漏诊3例:1例误诊为宫颈妊娠,1例误诊为难免不全流产妊娠囊下移,1例误诊为滋养细胞疾病。
2.4 研究组肌层分级及对应治疗情况 CSP组38例患者按照肌层分级指导治疗方案,均最终治愈,见表4。
3 讨论
CSP的发病机制尚未明确,多数学者认为子宫瘢痕处内膜肌层的破坏及瘢痕愈合缺陷为此处孕卵种植的诱发因素。手术创伤使子宫肌层的连续性中断,在子宫肌层与子宫内膜之间形成窦道,当受精卵种植于切口部位的窦道中,滋养叶细胞侵入子宫肌层并生长形成CSP[5]。本文38例CSP患者均有剖宫产手术史,符合CSP的创伤瘢痕愈合缺陷学说。在临床表现中,37例均有下腹痛伴阴道流血,仅有1例无明显阴道流血,易发生阴道出血的原因可能为绒毛膜滋养叶细胞侵入部位的平滑肌纤维减少变薄,结缔组织增加,血管再生明显,绒毛组织可直接侵蚀血管,使血管壁更易破损。
本文采用TACD和TVCD联合应用诊断CSP,用组织细胞学结果验证诊断正确率92.11%。由此可见,TACD和TVCD联合应用对诊断CSP具有较高的诊断价值。TACD在整体上观察瘢痕妊娠的位置、与子宫下段的关系及子宫体、子宫颈情况时更有优势;TVCD观察瘢痕妊娠的回声结构、血流情况、肌壁厚度时更有优势。两者联合应用能优势互补,更能获取整体与局部清晰的图像。本研究结果显示:(1)研究组患者的肌层厚度及RI均小于对照组,比较差异有统计学意义(P<0.01),而两组患者的β-hCG水平比较差异无统计学意义(P>0.05)。说明肌层厚度及RI具有鉴别诊断价值,而血β-hCG与剖宫产术后早期的正常妊娠无显著差别,早期不具有鉴别诊断价值。虽然β-hCG高低对诊断CSP无明显帮助,但是β-hCG是判断疗效,随访监测的重要指标。(2)CSP声像图3种类型共同特征是妊娠囊周边多有较为丰富的血流信号,且CDFI显示血流来自子宫切口肌层。它们着床的位置、形态各有特点,为选择治疗方案提供了重要的参考依据。妊娠物与瘢痕的位置在很大程度上可以反映出妊娠物对瘢痕的影响,也预示发生子宫破裂或大出血的风险,因此明确妊娠囊与宫腔及剖宫产切口的关系是诊断本病的关键。本研究中漏诊3例CSP,总结教训如下:(1)宫颈妊娠时宫颈管膨大增粗如球状,宫腔内无妊娠囊,宫腔线清楚,妊娠囊位于宫颈内口下方,宫颈管内可探及妊娠囊回声及血流信号,宫颈内口关闭,胚胎组织不超过宫颈内口,宫颈外口部分扩张,宫颈妊娠病理为绒毛着床于宫颈腺体上,而CSP患者宫颈肌层正常,且妊娠囊的位置离切口有一定的距离[6];(2)难免不全流产妊娠囊下移至切口旁,可于子宫下段处探及妊娠囊回声,但妊娠囊周围CDFI显示无血流信号,而且相邻的肌层回声完整可与CSP相鉴别[7]。(3)滋养细胞疾病超声图显示子宫增大,肌层弥漫回声不均匀,病灶内部可见异常丰富的低阻血流信号,可见单个或多发的“海绵样”或“蜂窝状”无回声区[8]。而CSP包块内常常无血流信号,包块周边可见低阻血流。滋养细胞疾病β-hCG水平异常升高,而CSP的β-hCG水平轻度升高。本文Ⅲ型CSP可以是前两种CSP清宫不全或不全流产后残留的妊娠组织继续生长后形成的,超声图像容易和滋养细胞疾病混淆而导致误诊。
目前,CSP尚无治疗指南可循,针对不同类型强调个体化治疗[9]。本研究根据团块或妊娠囊与肌层的关系,将其分为4级:0级可行药物保守治疗;1级孕卵绒毛种植在子宫瘢痕部位比较表浅,血流不丰富者可行药物保守治疗,1级血流丰富者胚囊吸引术容易发生大出血,可行子宫瘢痕妊娠物楔形切除结合修补术较为安全[10]。本文有3例1级患者药物治疗失败,分析原因此3例有一些共同特点:在本组中妊娠时间较长,均接近3个月;β-hCG水平也是较高的,均在4000 U/L以上;妊娠包块也是比较大的,在6 cm左右。因此建议药物保守治疗用于以下情况:(1)妊娠囊与肌层关系分级最适合0级,慎用于1级,禁用于2级、3级;(2)β-hCG<4000 U/L;(3)孕周<8周;(4)无腹痛,生命体征平稳;(5)彩超显示无子宫破裂征象。3级位团块或妊娠囊膨向浆膜层,并向膀胱及腹腔内方向生长,此类孕卵绒毛深深植入子宫瘢痕部位肌层,如果还采用药物保守治疗或清宫术就不容易彻底清除植入子宫瘢痕部位肌层的绒毛组织,并且此类血流更为丰富,在孕早期即可导致子宫破裂或大出血,因此须要直接行子宫瘢痕妊娠物楔形切除结合修补术[11]。对Ⅱ型和Ⅲ型CSP妊娠囊与宫腔不相连,向膀胱及腹腔方向生长,盲目清宫不仅不能清除病灶,反而可导致严重大出血,甚至子宫破裂。对于胎盘植入面积大,子宫壁薄,子宫收缩差,短时间内出血量多,保守性药物或手术治疗失败,可疑子宫破裂或先兆子宫破裂,不具备宫、腹腔镜技术条件及设备的情况下,需考虑行开腹病灶切除术。对于无生育要求或在大出血等紧急情况下,为保全生命可行全子宫切除术,但一般情况下应尽量保留子宫[12]。研究组38例患者按照肌层分级指导治疗方案均最终治愈,说明彩超妊娠囊或包块与肌层的分级关系、血供情况对选择治疗方案有重要的指导意义。超声引导下的囊内注入MTX比传统的全身给药更能有效增加病变部位的药物浓度,直接快速杀死胚,尤其是针对有胎心搏动的妊娠囊,并减轻化疗药物作用全身的不良反应[13-14]。超声引导下的清宫,避免了直视下的盲区,避免盲目清宫引起的大出血及子宫破裂,减轻了患者的痛苦[15]。
综上所述,对于有剖宫产史及停经后阴道不规则出血者,就需高度警惕CSP的可能性。TACD和TVCD联合应用可清晰地显示孕囊的大小、位置,与瘢痕的关系,妊娠囊位置处子宫肌层的厚度、回声及血流信号,结合手术史、停经史、血尿β-hCG水平,就可迅速明确CSP的诊断;其能够结合妊娠囊或包块与肌层的分级关系、血供情况指导临床选择治疗方案,避免不良结局[16-17]。彩超已经成为诊断CSP及随访疗效的首选方法,比单纯的经腹或单纯的经阴道超声更准确,比CT、核磁更经济,更简易方便,可重复性好,值得临床推广。
[1]杨小芸,刘兴会.剖宫产切口瘢痕妊娠临床特点及治疗进展[J].中国实用妇科与产科杂志,2010,26(8):584-586.
[2]徐飞,杨薇,陆永萍,等.经阴道彩色多普勒超声在剖宫产后瘢痕处妊娠的诊断价值[J].昆明医科大学学报,2012,33(8):64-66.
[3]王成双,郑文斐.剖宫产术后子宫瘢痕妊娠的研究进展[J].重庆医学,2012,41(25):2667-2669.
[4]郭建锋.关于阻力指数测量时相及临床意义几点疑问的探讨[J].中国超声医学杂志,2006,22(10):799-800.
[5]向阳,李源.剖宫产瘢痕妊娠的现状及研究进展[J].实用妇产科杂志,2014,30(4):241-243.
[6]闫凤琴,祝小英,陈颖,等.超声在子宫下段切口处妊娠治疗中的应用[J].河北医药,2012,34(17):2639-2640.
[7]刘满梅,李梅兰.彩色多普勒超声在诊断及治疗剖宫产瘢痕妊娠中的价值[J].宁夏医科大学学报,2013,35(9):1014-1016.
[8]张晓红,石伟元,许赵旭,等.经阴道彩色多普勒超声诊断剖宫产后子宫切口妊娠的临床价值[J].湘南学院学报:医学版,2010,12(1):37-38.
[9]王运昌,陈梅,张周龙,等.超声在剖宫产瘢痕妊娠诊断及治疗中的应用价值[J].中国计划生育和妇产科,2014,6(4):72-75.
[10]尹保娜,史惠蓉.不同方法治疗子宫切口瘢痕妊娠的临床效果分析[J].中国计划生育和妇产科,2014,6(2):35-38.
[11]万建玉.经阴道切除妊娠组织治疗剖宫产术后瘢痕妊娠的疗效[J].中国实用医刊,2014,41(18):108-109.
[12]李瑾瑾,刘欣燕.剖宫产瘢痕妊娠的治疗选择[J].中国医学科学院学报,2014,36(2):209-212.
[13]Brasic N,Warden M,Vargas J E.Conservative management of cesarean scar pregnancy with sonographically guided transvaginal methotrexate injection[J].J Ultrasound Med,2013,32(6):1061-1063.
[14]Frishman G N,Melzer K E,Bhagavath B.Ectopic pregnancy in a cesarean-section scar:the patient >6 weeks into an ectopic pregnancy,underwent local treatment[J].Am J Obstet Gynecol,2012,207(3):238.e1-238.e2.
[15]林炳钦,张泽玫,钟红珠,等.彩色多普勒超声监测宫腔镜下剖宫产子宫瘢痕妊娠病灶清除术的临床价值[J].中国实用医刊,2014,41(15):32-33.
[16]尚兰婷.剖宫产切口瘢痕妊娠的早期诊断与治疗[J].中国实用医刊,2014,41(13):128.
[17]赵雪婷,漆洪波.经腹超声和经阴道超声对剖宫产瘢痕妊娠超声分型的诊断价值[J].中国实用妇科与产科杂志,2013,29(11):887-890.
Application Analysis of Transabdominal and Transvaginal Color Doppler Ultrasound in the Diagnosis of Cesarean Scar Pregnancy
LU Wei-zhen.//Medical Innovation of China,2015,12(24):146-149
Objective:To explore the clinical value of trans-abdominal color doppler(TACD)and transvaginal color doppler(TVCD)in the diagnosis and treatment of cesarean scar pregnancy(CSP).Method:38 patients with CSP in ourhospital from March 2010 to December 2014 were selected as the research group,at the same time,44 cases of normal pregnancy with uterine scar after cesarean section were selected as the control group.The transvaginal ultrasound imaging of the 38 patients with CSP and their clinical treatments were retrospectively analyzed.The ultrasonic indexes and β-hCG levels were compared between the two groups.The accuracy rate of ultrasound diagnosis was calculated.The feasibility of making CSP treatment according to the relationship between the gestational sac and muscular layer was evaluated.Result:The correct diagnostic rate of TACD and TVCD for CSP was 92.11%.The muscular layer thickness and RI of the research group were less than those of the control group,the differences were statistically significant(P<0.01),but there was no significant difference in β-hCG levels of the two groups(P>0.05).The sonograms of CSP could be summarized as 3 types,the color doppler flow imaging(CDFI) displayed that there was blood flow around gestational sac or heterogeneous mass and the velocity was increased.38 patients in the research group were cured finally with the treatments which were made according to the relationship between gestational sac and muscular layer.Conclusion:TACD combined with TVCD has a high clinical value in the diagnosis of CSP.It can not only make clear the relationship between gestational sac and muscular layer but also show the situation of blood supply.It can provide basis for the making of therapy and improve the treatment effect.
Transvaginal ultrasound; Trans-abdominal ultrasound; Color Doppler; Cesarean section;Cesarean scar pregnancy
10.3969/j.issn.1674-4985.2015.24.053
2015-04-07) (本文编辑:王利)
①河南省中牟县妇幼保健院 河南 中牟 451450
鲁卫真
First-author's address:Maternal and Child Health Hospital of Zhongmu County,Zhongmu 451450,China

