纵隔原发性小细胞神经内分泌癌CT表现与病理对照
陈 涛,严静东,雷贞妮
0 引 言
神经内分泌癌是起源于组织器官中神经内分泌细胞的恶性肿瘤,首次报道于1907年[1]。该类肿瘤主要发生于胃肠道,原发于纵隔者较少见。尤其是小细胞神经内分泌癌,其影像学表现无明显特征性,且缺少对其影像学的文献报道。本研究收集4例纵隔原发性小细胞神经内分泌癌,回顾性分析其CT表现及病理特征,并对相关文献进行复习,以提高对该病的认识。
1 资料与方法
1.1 一般资料 收集2009年1月至2015年6月其间经我院病理证实的4例纵隔原发性小细胞神经内分泌癌患者,均为男性,年龄均>45岁。颈面部肿胀3例,其中2例同时伴有咳嗽、气促,左锁骨上窝肿物并左肩部疼痛1例。
1.2 检查设备及方法 采用SIEMENS公司SOMATOM Definition双源CT,患者均行胸部CT平扫后增强扫描,扫描范围从肺尖至双侧膈顶水平(对于非扫描部位行铅衣防护)。扫描参数:管电压120 kV,管电流260 mAs,层厚5 mm,层距5 mm,增强扫描采用高压注射器经肘静脉注射对比剂碘佛醇(320 mgI/mL),注射速度为3mL/s,剂量为1 ~1.5mL/kg。所有扫描数据均传至PACS工作站进行多平面重组后处理,再由2名影像医师共同阅片。
1.3 病理检查 4例均于CT引导下行经皮纵隔细针穿刺活检检查,标本取材后用4%甲醛固定,行常规HE及免疫组织化学染色。
2 结 果
2.1 CT检查结果 2例位于前中上纵隔,1例位于前上纵隔,1例位于中上纵隔;除1例外,余3例体积均较大,形态不规则,边界不清,密度不均匀,内见囊变坏死区,2例见散在斑点状钙化;增强后3例呈中度不均匀强化,1例呈环形强化;3例病灶邻近纵隔结构可见受压或侵犯,2例伴心包积液,1例伴胸腔积液,1例双肺见多发结节,提示肺转移;1例锁骨上窝淋巴结肿大。
2.2 病理学结果 镜下瘤细胞异型性明显,由短小的梭形或淋巴样细胞构成,细胞质少,染色质淡染,核仁少或无,核分裂象易见;肿瘤细胞内见结缔组织分隔,间质纤维血管组织增生。免疫组化分析示4例肿瘤均表达 CgA、Syn、CK,3例表达 NSE、CD56和Ki-67(>70%),1例上皮膜抗原(epithelial membrane antigen,EMA)阳性。见图1、图2。
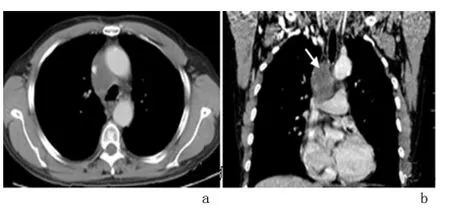
图1 纵隔原发性小细胞神经内分泌癌CT表现Figure 1 CT manifestations of mediastinal primary small cell neuroendocrine carcinoma

图2 纵隔原发性小细胞神经内分泌癌病理特征(HE×400)Figure 2 Pathologic features of mediastinal primary small cell neuroendocrine carcinoma(HE×400)
3 讨 论
3.1 纵隔原发性小细胞神经内分泌癌组织学来源、临床表现及病理特征 关于纵隔原发性小细胞神经内分泌癌的组织学来源不同学者提出了不同的假说,但绝大多数认为其来源于胸腺,且世界卫生组织关于胸腺肿瘤的组织学分类中也包括起源于胸腺的神经内分泌癌[2]。此外,部分学者认为其也可起源于其他上皮组织[3]。目前关于该类肿瘤的起源已提出了2种主要学说:一种是细胞迁移的异常,认为肿瘤来自于胚胎发育过程中细胞的异位,如异位甲状腺旁腺;另一种是畸胎瘤样起源,认为肿瘤来源于纵隔畸胎瘤[2-4]。然而到目前为止,并没有事实证明任何一种假说的正确性,仍需进一步研究来明确其组织学来源。本组有2例位于前中上纵隔,1例位于前上纵隔,故认为其可能来源于前纵隔胸腺组织;1例位于中上纵隔,可能来源于纵隔的其他上皮组织。
Chaer等[5]报道纵隔神经内分泌癌好发于中老年人,男性多见。本研究所有患者均为男性,年龄均>45岁,与文献报道相符。该类肿瘤细胞可以合成、存储和释放肽类或胺类激素,常会引起相应的症状,如脸红、腹痛、腹泻、哮喘及心脏病症状等,通常称之为类癌综合征。然而,原发于纵隔的小细胞神经内分泌癌患者很少有或无神经内分泌症状,可能与肿瘤细胞内内分泌颗粒的生物活性较低有关。多数是因肿块的压迫而出现相应的症状,如胸痛、咳嗽、呼吸困难及面颈部肿胀等[6]。本研究4例患者均无神经内分泌症状,主要临床表现为颈面部肿胀、咳嗽、气促及肩部疼痛。治疗上该类肿瘤主要行手术、放疗及(或)化疗,而治疗方法的选择主要取决于肿块的大小、位置、边界、与邻近纵隔结构关系以及患者其他因素。早期常以手术切除为主,术后给予必要的放化疗,晚期则以放化疗为主,但多数患者预后较差[7]。本组4例中,1例治疗2个月后因呼吸循环衰竭而死亡;1例行放化疗治疗,患者6个月CT随访见肿块明显缩小;1例行手术切除,患者1年后CT随访双肺新见多发结节,提示肺转移;1例患者失去随访。
Travis等[8-9]对神经内分泌癌提出了4种病理分型,即典型类癌(低级别)、非典型类癌(中等级别)、小细胞及大细胞内分泌癌(高级别)。其中小细胞神经内分泌癌镜下癌细胞异型性明显,体积较小,主要呈圆形或纺锤形,细胞质少,核裸露,核仁少或无,核分裂象易见,肿瘤细胞内可见结缔组织分隔,间质纤维血管组织增生。免疫组化染色法对该肿瘤诊断具有很大作用,肿瘤细胞能够表达多种神经内分泌标志物,但不同肿瘤表达标记物的类型不同,其中NSE、CgA及Syn是诊断的主要标记物。Braga等[10]及 Dittadi等[11]报道 NSE 具有高度敏感性,CgA具有高度特异性,Syn是该类肿瘤的一种广谱标记物。此外,CK及EMA是上皮细胞分化的标记物,CD56对于其诊断也有一定的作用,以上这些标记物的同时表达则更有利于该病的诊断。本研究中4例肿瘤均表达 CgA、Syn、CK,3例表达 NSE、CD56和Ki-67(>70%),1例EMA阳性,与文献报道相符。
3.2 纵隔原发性小细胞神经内分泌癌的影像表现纵隔原发性小细胞神经内分泌癌是一种高度恶性肿瘤,肿瘤细胞生长迅速常形成巨大肿块,并侵犯纵隔多个区域,其影像学表现无明显特征性,误诊率较高。结合相关文献及本组病例分析,认为其影像学表现如下[2,6,12-15]。①肿块发生部位:该类肿瘤多发生于前纵隔,少数发生于中后纵隔。本组2例位于前中上纵隔,前上及中上纵隔各1例,可能与其组织学来源有关,即前纵隔者来源于胸腺,中后纵隔者来源于其他上皮组织。②肿块形态及大小:基于纵隔的解剖特点,认为位于纵隔的肿瘤良性者常以类圆形多见,因肿瘤生长缓慢体积相对较小;而恶性者常为不规则形,因肿瘤生长较快体积一般较大。本组除1例外,余3例体积均较大,形态不规则。③肿块边界:侵袭性生长是纵隔原发性小细胞神经内分泌癌的特征之一,该类肿瘤常压迫或侵犯邻近纵隔结构,与周围组织分界不清。本组3例边界不清,周围大血管可见受压或侵犯。④肿块密度及强化特点:据文献报道,该类肿瘤CT平扫呈软组织密度,其内密度不均匀,可见大片状坏死区,增强后呈中度或明显强化;而有学者认为动脉期病灶明显不均匀强化是该类肿瘤的一个重要的特点。本研究中除1例外,余3例密度不均匀,内见囊变坏死区,可能原于肿瘤细胞生长过快局部供血不足;增强后3例呈中度不均匀强化,可能与肿瘤内含有丰富的间质血管有关。但本组2例病灶内见散在斑点状钙化,1例呈环形强化,这在以往的文献中极少报道,推测为该肿瘤的一个重要的CT征象。⑤伴随症状及远处转移:纵隔神经内分泌癌恶性程度高、侵袭性强,常侵犯纵隔邻近结构,如胸膜、心包及淋巴结,部分侵犯周围血管、邻近肺组织及远处转移;而小细胞神经内分泌癌通常具有更快的倍增时间和更高的增长分数,肿瘤更容易侵犯淋巴结或血管,早期即可出现广泛转移。本组2例伴心包积液、1例伴胸腔积液、1例双肺多发结节,提示肺转移;1例锁骨上窝淋巴结肿大,提示淋巴结转移。
3.3 鉴别诊断 本组4例肿块均位于前中纵隔,故认为需与纵隔胸腺癌、淋巴瘤、恶性生殖源性肿瘤及纵隔型肺癌相鉴别。①胸腺癌:好发于50岁以上的中老年人,肿块边界不清,密度不均匀,内常见大片状的囊变坏死区,部分可见钙化,增强后实性部分呈中度或明显强化。本组1例误诊为胸腺癌,影像学表现与其相似,术前很难与之鉴别;但钙化在前者更常见,且常表现为斑片状及结节状[16],而后者钙化少见,且常为散在斑点状[12]。故认为该特点可作为两者鉴别点。②淋巴瘤:好发于40岁以下的青年,表现为单个不规则形软组织肿块或多个结节相互融合,肿块体积一般较大,常包绕周围大血管生长,呈“血管包埋征”,病灶周围及(或)其他部位常见肿大淋巴结[17]。本组有2例误诊为淋巴瘤,因病灶包绕周围血管生长,且纵隔见肿大淋巴结,不易与之鉴别。③恶性生殖源性肿瘤:好发于青少年男性,患者常伴有尿绒毛膜促性腺激素及(或)血甲胎球蛋白水平异常[18],未成熟畸胎瘤肿块以实性成分为主,内常见钙化及脂肪,易与之鉴别;而精原细胞瘤及非精原细胞瘤内囊变坏死多见,钙化少见,病灶易侵犯邻近结构及远处转移,影像学上不易与之鉴别。④纵隔型肺癌:为一种特殊类型的肺癌,病灶实际上大部分位于肺内,因其紧贴纵隔生长,不易于纵隔内肿瘤鉴别,但该类肿瘤常与纵隔呈锐角相交,与纵隔之间可见透亮的分隔带,且肿块边缘毛糙,周围可见毛刺[19]。本组1例误诊为纵隔型肺癌,因病灶与肺组织分界不清、边缘见毛刺,且同侧肺门淋巴结肿大,不易与之鉴别。
综上所述,纵隔原发性小细胞神经内分泌癌影像表现虽无明显特征性,但位于前中纵隔的内见散在斑点状钙化的侵犯邻近纵隔结构的肿块应考虑该病。确诊仍需结合病理学及免疫组织化学检查。本研究由于患者数量有限,今后需进行更大样本的研究来证实本文结论。
[1] Dogra VS,Poblete J.Metastatic carcinoid tumor in the liver[J].J Clin Ultrasound,1993,21(9):639-641.
[2] Ruffini E,Oliaro A,Novero D,et al.Neuroendocrine tumors of the thymus[J].Thorac Surg Clin,2011,21(1):13-23.
[3] Lee S Y,Jo YM,Lee J,et al.Neuroendocrine carcinoma arising in a mediastinal teratoma with pulmonary metastasis:a case report and the chemotherapy response[J].Intern Med,2015,54(10):1277-1280.
[4] Schaefer IM,Zardo P,Freermann S,et al.Neuroendocrine carcinoma in a mediastinal teratoma as a rare variant of somatic-type malignancy[J].Virchows Arch,2013,463(5):731-735.
[5] Chaer R,Massad MG,Evans A,et al.Primary neuroendocrine tumors of the thymus[J].Ann Thorac Surg,2002,74(5):1733-1740.
[6] Ferolla P,Falchetti A,Filosso P,et al.Thymic neuroendocrine carcinoma(carcinoid)in multiple endocrine neoplasia type 1 syndrome:the Italian series[J].J Clin Endocrinol Metab,2005,90(5):2603-2609.
[7] Asicioglu E,Gonenli G,Kahveci A,et al.Thymic neuroendocrine carcinoma presenting as cushing's syndrome:treatment with octreotide combined with surgery and radiotherapy[J].Onkologie,2011,34(1-2):46-49.
[8] Travis WD,Rush W,Flieder DB,et al.Survival analysis of 200 pulmonary neuroendocrine tumors with clarification of criteria for atypical carcinoid and its separation from typical carcinoid[J].Am J Surg Pathol,1998,22(8):934-944.
[9] Travis WD,Linnoila RI,Tsokos MG,et al.Neuroendocrine tumors of the lung with proposed criteria for large-cell neuroendocrine carcinoma.An ultrastructural,immunohistochemical,and flow cytometric study of 35 cases[J].Am J Surg Pathol,1991,15(6):529-553.
[10] Braga F,Ferraro S,Mozzi R,et al.Biological variation of neuroendocrine tumor markers chromogranin A and neuron-specific enolase[J].Clin Biochem,2013,46(1-2):148-151.
[11] Dittadi R,Gion M.Re:Biological variation of neuroendocrine tumor markers chromogranin A and neuron-specific enolase[J].Clin Biochem,2013,46(12):1145.
[12] Li J,Xia T,Zhang W,et al.Primary small cell neuroendocrine carcinoma of the mediastinum:computed tomography and histopathological correlation[J].J Comput Assist Tomogr,2014,38(2):174-178.
[13] Terada T.Primary small cell carcinoma of the mediastinum:a case report with immunohistochemical and molecular genetic analyses of KIT and PDGFRA genes[J].Med Oncol,2009,26(2):247-250.
[14] Takanami I,Imamura T,Yamamoto Y,et al.Long survival in small-cell(neuroendocrine)carcinoma of the mediastinum[J].Scand J Thorac Cardiovasc Surg,1996,30(3-4):179-180.
[15] Horie Y,Kato M.Neuroendocrine carcinoma of the posterior mediastinum:a possible primary lesion[J].Arch Pathol Lab Med,1999,123(10):933-936.
[16] Marom EM.Advances in thymoma imaging[J].J Thorac Imaging,2013,28(2):69-83.
[17] Percival ME,Hoppe RT,Advani RH.Bulky mediastinal classical Hodgkin lymphoma in young women[J].Oncology(Williston Park),2014,28(3):253-260.
[18] Joly C,Deblock M,Desandes E,et al.[Primary mediastinal germs cells tumors:a twenty years experience in a comprehensive cancer center][J].Bull Cancer,2014,101(12):1067-1073.
[19] 李永强.纵隔型肺癌临床及CT表现[J].实用放射学杂志,2014(7):1118-1120.

