腹腔镜辅助阴式子宫切除术中切除双侧输卵管对卵巢近期功能的影响
周文磊 吴衡慧 刘广芝 张菊新
(河南省人民医院妇产科 河南郑州 450003)
目前,子宫良性疾病需要切除子宫时,腹腔镜辅助阴式子宫切除术是比较成熟的治疗方式之一。随着妇产科内分泌学的迅速发展,对女性卵巢功能的保护日益重视。近年来,研究发现,子宫全切术后,卵巢功能受到不同程度的影响[1]。在切除子宫时是否保留双侧输卵管,目前尚无统一定论。本研究通过对比观察腹腔镜辅助阴式全子宫+双侧输卵管切除术及腹腔镜辅助阴式单纯全子宫切除术后卵巢血清激素水平、更年期症状、卵巢血流参数变化,探讨双侧输卵管切除对卵巢功能的影响,现总结如下。
1 资料与方法
1.1 一般资料 选择河南省人民医院2011年6月至2012年6月因子宫良性病变行腹腔镜下子宫切除的患者220例,分为两组,各110例。观察组患者年龄37~48岁,平均(42.20±3.41)岁;子宫腺肌病32例,子宫肌瘤54例,子宫内膜病变14例,宫颈病变10例。对照组患者平均年龄(41.99±3.44)岁;子宫腺肌病30例,子宫肌瘤55例,子宫内膜病变14例,宫颈病变11例。两组年龄、疾病、子宫体积、卵巢功能、既往腹部手术史方面差异均无统计学意义(P>0.05)。纳入标准:术前月经周期稳定,术前无激素治疗史;无明显的手术禁忌;均具有切除子宫的指征;同意签署知情同意书。排除标准:术中或术后病理证实为恶性,扩大手术范围者;因病情变化或其他原因未行手术者;未能按要求完成试验者。
1.2 治疗方法
1.2.1 手术方式 ①全子宫+双侧输卵管切除组:腹腔镜下,超声刀切断圆韧带;提起输卵管伞端,牵拉暴露输卵管系膜动脉弓,超声刀自输卵管伞端系膜处,紧贴输卵管下缘,避开输卵管系膜动脉弓,逐步切除输卵管,至同侧宫角;切断卵巢固有韧带,卵巢脱离标本。打开阔韧带前后叶,至膀胱腹膜返折处。转阴式子宫切除术,经阴道处理主骶韧带,切除子宫,阴道残端缝合。②全子宫切除,保留双侧输卵管组:腹腔镜下,逐步切断圆韧带,输卵管峡部及卵巢固有韧带。打开阔韧带前后叶,至膀胱腹膜返折处。转阴式子宫切除术,经阴道处理主骶韧带,切除子宫,阴道残端缝合。
1.2.2 检测项目 (月经第3~5天)及术后1、6、12个月,经阴道彩色多普勒超声,测定卵巢血供变化,同位素法测定血清FSH、LH、E2激素水平。
1.2.3 改良Kupperman评分系统 ①评分方法:通过潮热、感觉异常、失眠、情绪波动、性生活、泌尿系感染等情况,患者依据各项症状自我评分;②评分标准:正常:积分≤6分,轻度:6分<积分≤15分,中度:16分<积分≤30,重度:积分>30分。
1.2.4 质量控制 ①手术者手术操作水平无明显差异,经统一培训;②由专人收集、记录数据;③由同一台超声检查器械检测;④每次随访时,间隔固定的时间复查各项指标。
1.2.5 统计学分析 应用SPSS 19.0统计软件,定量资料以(±s)表示,采用t检验,定性资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 性激素水平变化 两组患者术前血清FSH、LH、E2水平比较,差异无统计学意义(P>0.05);两组患者术后1、6、12个月FSH、LH水平较术前明显上升,E2水平较术前明显下降,差异有统计学意义(P<0.05);两组患者术后1、6、12个月血清 FSH、LH、E2同期比较,差异无统计学意义(P>0.05)。见表1。术后1、6、12个月,FSH、LH先升高后降低,E2先降低后升高,差异有统计学意义(P<0.05)。
表1 两组手术前后血清激素FSH、LH、E2水平变化比较(±s)

表1 两组手术前后血清激素FSH、LH、E2水平变化比较(±s)
测定项目个月FSH/(U/L) 7.21 ±1.22 12.46 ±1.78 13.89 ±2.21 12.45 ±3.11观察组术前 术后1个月 术后6个月 术后12个月对照组术前 术后1个月 术后个6月 术后12 7.24 ±1.19 12.49 ±1.76 13.99 ±2.24 12.41 ±3.10 LH/(U/L) 6.22 ±1.01 11.72 ±1.76 13.11 ±2.07 11.98 ±2.11 6.24 ±1.06 11.70 ±1.74 13.18 ±2.01 12.01 ±2.12 E2/(pmol/L) 131.42 ±9.38 122.78 ±10.11 110.26 ±12.80 119.17 ±14.51 132.10 ±9.40 122.80 ±10.07 109.98 ±12.78 118.26 ±14.60
2.2 围绝经期综合征 两组患者术前改良Kupperman评分系统得分差异无统计学意义(P>0.05),两组患者术后1、6、12个月较术前改良Kupperman评分系统得分明显升高,差异有统计学意义(P<0.05);两组患者术后1、6、12个月同期比较,改良Kupperman评分系统得分差异无统计学意义(P>0.05)。依据改良Kupperman评分系统标准,得分>6分即诊断为围绝经期综合征,共23人被诊断为围绝经期综合征,其中观察组11人,对照组12人,两组差异无统计学意义(P>0.05)。评分情况见表2。
2.3 卵巢血流变化 两组患者术前卵巢动脉血流参数对比,差异无统计学意义(P>0.05)。与术前相比较,术后两组卵巢动脉的Vmax、Vmin值均降低,RI及PI值均升高,差异有统计学意义(P<0.05);两组术后1、6、12个月,卵巢动脉血流参数 Vmax、Vmin先降低后升高,RI、PI先升高后降低,差异有统计学意义(P<0.05);同期比较,两组患者卵巢动脉血流参数差异无统计学意义(P>0.05)。见表3。
表2 两组患者手术前后改良Kupperman评分系统得分比较(±s,分)
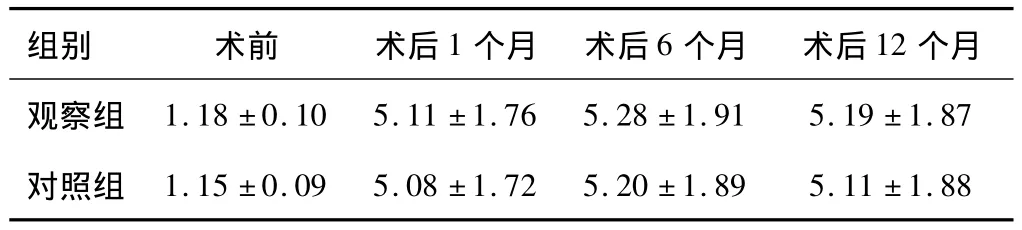
表2 两组患者手术前后改良Kupperman评分系统得分比较(±s,分)
组别 术前 术后1个月 术后6个月 术后12个月观察组1.15 ±0.09 5.08 ±1.72 5.20 ±1.89 5.11 ±1.88 1.18 ±0.10 5.11 ±1.76 5.28 ±1.91 5.19 ±1.87对照组
表3 两组患者手术前后卵巢动脉血流参数比较(±s)
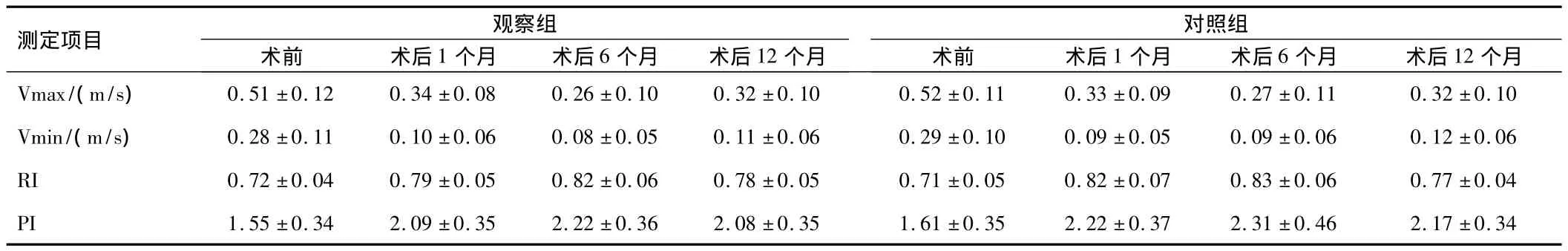
表3 两组患者手术前后卵巢动脉血流参数比较(±s)
测定项目个月Vmax/(m/s) 0.51 ±0.12 0.34 ±0.08 0.26 ±0.10 0.32 ±0.10 0.5观察组术前 术后1个月 术后6个月 术后12个月对照组术前 术后1个月 术后6个月 术后12 2 ±0.11 0.33 ±0.09 0.27 ±0.11 0.32 ±0.10 Vmin/(m/s) 0.28 ±0.11 0.10 ±0.06 0.08 ±0.05 0.11 ±0.06 0.29 ±0.10 0.09 ±0.05 0.09 ±0.06 0.12 ±0.06 RI 0.72 ±0.04 0.79 ±0.05 0.82 ±0.06 0.78 ±0.05 0.71 ±0.05 0.82 ±0.07 0.83 ±0.06 0.77 ±0.04 PI 1.55 ±0.34 2.09 ±0.35 2.22 ±0.36 2.08 ±0.35 1.61 ±0.35 2.22 ±0.37 2.31 ±0.46 2.17 ±0.34
2.4 盆腔包块发生率 随访截止2013年6月,观察组术后发生盆腔包裹性积液5例,发生率4.55%(5/110),5例包裹性积液直径均小于4 cm,无明显症状,未予以处理,其中3例随访过程中逐渐消失;对照组术后发生盆腔包裹性积液、输卵管积水19例,发生率为17.27%(19/110),其中11例无明显症状,8例出现下腹部胀痛。切除组明显低于保留组,差异有统计学意义(P<0.05)。对照组发生输卵管脱垂2例。
3 讨论
卵巢是女性的性腺,具有生殖和内分泌功能。卵巢储备是反应卵巢功能状态的重要指标,也是女性生育潜能的衡量标准。卵巢储备功能降低的原因有生理性与非生理性。其中非生理性卵巢储备功能降低主要是由于各种原因引起的卵巢组织受损或卵巢血液供应受损,其中,输卵管、卵巢手术及全子宫切除术都可能损害卵巢的血供进而影响卵巢储备功能。
卵巢的血供主要来源于子宫动脉和卵巢动脉发出的输卵管支和卵巢支,输卵管的血供主要来源于子宫动脉的输卵管支和峡支、卵巢动脉支。这些分支在输卵管系膜中相互吻合形成丰富的动脉从。杨晓葵等[2]提出卵巢动脉供应的4种类型:Ⅰ型为共同营养型,子宫动脉卵巢支与卵巢动脉干在卵巢门附近处吻合,共同营养,该型占所有类型的72.5%;Ⅱ型卵巢动脉干与子宫动脉分两支形成袢状,供应卵巢的内外半侧,占13.7%;Ⅲ型为子宫动脉主供型,子宫动脉卵巢支主要供应卵巢血供,占10%;Ⅳ型为卵巢动脉主供型,占3.8%。卵巢静脉和子宫静脉在输卵管系膜中,有大量的吻合支形成环状静脉网,然后再与卵巢外侧静脉丛吻合。卵巢与输卵管静脉血管壁菲薄,弹性较差,管腔缺乏静脉瓣,极易因受阻而扩张,进而造成静脉血流瘀滞,影响卵巢血供。本研究结果显示,腹腔镜辅助阴式子宫切除术后1、6、12个月,卵巢血流供应减少35%~50%,差异有统计学意义(P<0.05)。易清华等[3]有相似报道。说明腹腔镜辅助阴式子宫切除时是否保留双侧输卵管对术后卵巢功能近期影响无明显差异。
FSH、LH、E2为监测卵巢功能储备的敏感指标[4],卵巢储备功能受损与性激素水平密切相关[5],本研究资料显示,与术前相比,术后1、6、12个月,FSH、LH 明显升高,E2明显下降,差异有统计学差异(P<0.05),说明腹腔镜辅助阴式全子宫切除时对卵巢功能有影响。术后1、6、12个月,两组FSH、LH先升高后降低,E2先降低后升高,差异有统计学意义(P<0.05),说明腹腔镜辅助阴式子宫切除时,随时间延长,卵巢血供会轻微增加,可能与卵巢动脉自身代偿相关。本研究结果显示,两组同期对比,差异无统计学意义(P>0.05),说明腹腔镜辅助阴式子宫切除时,是否切除双侧输卵管对术后卵巢近期功能无明显差异,进一步提示腹腔镜辅助阴式子宫切除时同时切除双侧输卵管不会进一步加重卵巢功能损伤。
改良Kupperman评分系统是对妇女围绝经期综合征评定的可靠标准,简便、快捷、无创,能对妇女围绝经期症状做出较客观的评估[6]。本研究资料提示,与术前相比,术后1、6、12个月,两组评分均有所升高,差异有统计学意义(P<0.05);术后 1、6、12个月,同组之间相比,差异无统计学意义(P>0.05);两组同期比较差异无统计学意义(P>0.05),进一步提示,腹腔镜辅助阴式子宫切除术会损伤卵巢功能,但同时予以切除双侧输卵管对卵巢功能近期影响无明显差异。
Ye等[7]回顾性分析198例妇女平均FSH水平,切除双侧输卵管组低于切除单侧输卵管组,切除单侧输卵管组低于保留双侧输卵管组;但是3组行胚胎移植时,结局无显著差异。如切除输卵管时破坏卵巢血供,进而影响卵巢功能,卵巢血流是最早受影响的参数。Wiser等[8]对输卵管妊娠,不同治疗方式进行比较,保守治疗组与切除输卵管组相比,血清FSH浓度、胚胎移植周期中卵巢反应及妊娠结局无显著差异,输卵管切除术后,供应卵巢血管的血流阻力轻微增加,但动脉血流及卵巢功能未受到任何不良影响。
在临床实践中发现,术后盆腔包块发生率,观察组明显低于对照组,观察组为 4.55%,对照组为17.27%,差异有统计学意义(P<0.05),二次手术探查发现主要为输卵管积水、迂曲和包裹性积液,输卵管积水、迂曲的主要原因是输卵管分泌的浆液性液体排出受阻;包裹性积液的发生与术后粘连、炎症、手术创面出血等原因相关[9-10]。吴衡慧等[11]曾报道腹腔镜辅助阴式子宫术保留双侧输卵管者,术后输卵管脱垂发生率为1.38%。
有研究表明,盆腔浆液性癌可来源于输卵管黏膜病变,主要因输卵管炎症长期刺激诱发。ACOG第620号文件[12]提出,预防性输卵管切除对患者而言可能提供了一种预防卵巢癌的方法。Morelli等[13]研究表明,输卵管切除术已作为一种降低卵巢癌风险的安全策略。Finch等[14]研究认为:卵巢浆液性癌绝大多数起源于输卵管上皮,建议对携带BRCA1/BRCA2基因突变的女性于35岁或生育后,预防性切除输卵管。同时指出,切除双侧输卵管对女性生活质量无明显影响。
综上所述,腹腔镜辅助阴式全子宫切除术时,可使卵巢功能减退,但同时切除双侧输卵管对卵巢功能近期影响不明显,同时切除双侧输卵管能降低术后远期并发盆腔粘连、盆腔包裹性积液及避免输卵管癌的发生。因此,在子宫切除治疗良性疾病时,如无明显手术禁忌,建议精细操作的基础上一并切除双侧输卵管。
本文缺乏大规模、多中心的随机对照研究,临床随访时间较短,腹腔镜辅助阴式子宫切除时一并切除双侧输卵管对卵巢内分泌功能远期影响尚不明确,有待长期随访观察。
[1]臧学利,居宝芹.腹腔镜辅助阴式子宫切除37例临床分析[J].中国全科医学,2010,8(2):274.
[2]杨晓葵,段华.不孕症的腹腔镜手术与卵巢储备功能专题讨论[J].实用妇产科杂志,2012,28(6):420 -421.
[3]易清华,凌晟荣,陈克明,等.围绝经期妇女子宫良性疾病行子宫切除术同时切除双侧输卵管的临床应用价值探讨[J].中华妇产科杂志,2012,47(2):110 -114.
[4]Committee on Gynecologic Practice.Committee opinion no.618:Ovarian reserve testing[J].Obstet Gynecol,2015,125(1):268 -273.
[5]Rehman R,Jawaid S,Gul H,et al.Impact of peak estradiol levels on reproductive outcome of intracytoplasmic sperm injection[J].Pak J Med Sci,2014,30(5):986 - 991.
[6]王莉,王雅楠.围绝经期和绝经后妇女的生存质量及其与Kupperman评分的相关性[J].中国老年学杂志,2011,31(15):2941-2943.
[7]Ye X P,Yang Y Z,Sun X X.A retrospective analysis of the effect of salpingectomy on serum anti-Müllerian hormone level and ovarian reserve[J].Am J Obstet Gynecol,2015,212(1):53.
[8]Wiser A,Gilbert A,Nahum R,et al.Effects of treatment of ectopic pregnancy with methotrexate or salpingectomy in the subsequent IVF cycle[J].Reprod Biomed Online,2013,26(5):449 - 453.
[9]王娟,王志启,王建六.全子宫切除术后盆腔包块38例临床分析[J].中华妇产科临床杂志,2015,16(2):139 -141.
[10]殷新明,刘颂平,温坚.腹腔镜下全子宫切除226例并发症分析[J].中国妇幼保健,2015,30(7):1135 -1138.
[11]吴衡慧,张菊新.腹腔镜辅助阴式全子宫切除术后输卵管脱垂临床分析[J].中华实用诊断与治疗杂志,2013,27(11):1132-1133.
[12]Committee on Gynecologic Practice.Committee opinion no.620:salpingectomy for ovarian cancer prevention[J].Obstet Gynecol,2015,125(1):279-281.
[13]Morelli M,Venturella R,Zullo F.Risk-reducing salpingectomy as a new and safe strategy to prevent ovarian cancer[J].Am J Obstet Gynecol,2013,209(4):395 -396.
[14]Finch A,Narod S A.Quality of life and health status after prophylactic salpingo-oophorectomy in women who carry a BRCA mutation:A review[J].Maturitas,2011,70(3):261 - 265.

