乳腺癌术后丹毒12例分析
顾吉娜 陈琳
乳腺癌术后丹毒12例分析
顾吉娜 陈琳
目的 分析12例乳腺癌术后丹毒住院患者的临床特点、细菌学特点及治疗方法。方法 回顾性分析宁波市三家三级甲等医院确诊的12例乳腺癌术后丹毒患者的临床资料。结果 8例患者行乳腺癌改良根治术+腋窝淋巴结清扫术,3例患者行乳腺癌根治术+腋窝淋巴结清扫术,1例患者行乳腺切除术,12例患者均有术后患侧的淋巴水肿。丹毒发生于乳腺癌手术治疗后1~18年(平均8.0年),4例患者存在复发。8例患者感染部位为手术同侧上肢,1例患者为手术侧胸壁,另1例患者为手术侧下肢,多部位感染者有2例。5例患者行血培养,2例阳性,1例为似马链球菌,另1例为肺炎克雷伯菌。6例患者使用青霉素类抗生素,其中2例初始治疗失败,更换抗生素后,12例患者均好转出院。结论 乳腺癌术后淋巴水肿的上肢及胸壁容易发生丹毒,病原学上需警惕革兰阴性菌,在抗生素治疗的同时需注重淋巴水肿的治疗。
丹毒;乳腺肿瘤;淋巴水肿;淋巴结切除术;手术后并发症
丹毒是链球菌感染引起的皮肤及皮下组织内淋巴管及周围软组织的急性炎症,近期发现,实体肿瘤患者丹毒死亡率可高达7%[1]。我们对2010年1月至2013年12月宁波市三家医院确诊的乳腺癌术后丹毒患者发病规律进行了回顾性研究,报道如下。
一、对象与方法
1.对象:2010年1月至2013年12月,宁波市第一医院、宁波市第二医院、宁波市李惠利医院确诊为乳腺癌术后丹毒[2]的12例住院患者(如有同一患者因丹毒反复住院的,不重复计数,仅视为1例),均为女性,年龄49~84岁,平均(65±9)岁。其中7例患者行乳腺癌改良根治术+腋窝淋巴结清扫术,3例患者行乳腺癌根治术+腋窝淋巴结清扫术,1例患者行乳腺切除术,1例患者左侧行乳腺局部肿瘤切除术,2年后发现右侧乳腺癌,行右侧乳腺癌改良根治术+腋窝淋巴结清扫术。全部患者行术后化疗,3例患者行术后手术区域胸壁及腋窝放疗。
2.方法:对12例乳腺癌术后丹毒患者作年龄、性别、手术方式、手术时间、术后是否有放化疗、术后淋巴水肿、感染部位、皮肤有否细菌入侵破口、病原学、基础疾病、体质指数、临床表现、实验室指标、治疗方法、住院日等资料核对记录。
二、结果
1.发病时间和部位:丹毒发生于乳腺癌手术治疗后1~ 18年(平均8.0年),4例患者有复发。8例患者丹毒感染部位为手术同侧的上肢(其中1例丹毒合并带状疱疹),1例患者为手术侧胸壁,另1例患者发生手术侧下肢感染,但其合并双下肢过敏性紫癜。多部位感染者有2例,1例患者为手术侧上肢及胸背部感染(图1),另1例患者四肢及颜面部同时发生感染,以手术侧上肢为甚。12例患者无明显皮肤伤口或外伤。
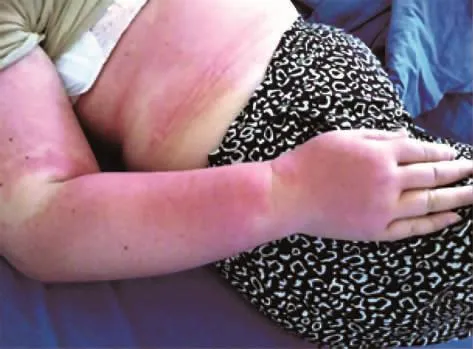
图1 乳腺癌术后多部位丹毒患者,可见胸部及手术侧上肢境界清楚的红斑
2.基础疾病:12例患者均有乳腺癌手术史,1例四肢及颜面部同时感染的患者合并低蛋白血症、多浆膜腔积液。7例患者有高血压病史。1例患者有糖尿病病史。另1例患者有甲状腺恶性肿瘤手术史。超重或肥胖患者(体质指数>25)4例。
3.临床表现及实验室检查:12例患者均有患侧上肢的高度淋巴水肿,其中1例两侧行乳腺癌手术的患者,仅右侧有淋巴水肿。淋巴水肿发生于术后1个月至2年(平均10个月),水肿出现后持续存在。8例患者有发热;6例白细胞增高,范围在(11.6~26.2)×109/L,平均17.2×109/L;12例患者均有C反应蛋白升高。5例患者行血培养,2例阳性,1例为似马链球菌(为多部位感染患者),另1例为肺炎克雷伯菌。
4.治疗及转归情况:平均住院10.3 d(7~22 d)。12例患者均好转出院。6例使用阿莫西林克拉维酸钾注射液、美洛西林注射液、氯唑西林注射液,其中2例初始治疗失败,表现为感染部位扩大及体温高峰未下降,2例行血培养检查,1例为肺炎克雷伯菌,改用头孢哌酮钠舒巴坦钠注射液治疗后好转,1例血培养阴性,但换用万古霉素注射液后好转。4例使用头孢呋辛注射液、头孢唑肟注射液和头孢曲松注射液,治疗有效。2例经左氧氟沙星注射液治疗后好转。尽管4例在我们调查的4年里有复发,但12例患者均未预防性用药,也未治疗淋巴水肿。
三、讨论
丹毒是由A组溶血性链球菌引起的急性感染性疾病,常累及真皮浅层的网状淋巴管炎。恶性肿瘤、肥胖为其系统性高危因素,皮肤真菌病、静脉瓣功能不全、淋巴水肿、外伤等是其局部高危因素[3],其中淋巴水肿为下肢丹毒的最强致病因素[4]。
在本研究中,丹毒发生于乳腺癌手术治疗后1~18年,其不仅是乳腺癌术后的近期并发症,更有可能是其远期并发症,需引起临床医生重视。在这12例患者中,我们发现12例患者都存在手术侧上肢的淋巴水肿,10例发生了手术相关淋巴水肿侧的上肢丹毒,而这10例患者中无明显外伤,也无手部真菌病。1例患者发生手术侧胸壁的丹毒,其手术方式为左乳腺癌改良根治术+腋窝淋巴结清扫术,存在胸壁淋巴回流障碍。另1例患者发生手术侧下肢丹毒,但其同时合并双下肢紫癜。由此可见,淋巴水肿在乳腺癌术后患者皮肤软组织感染中起着一定的作用。
丹毒是能治愈的,然而在恶性肿瘤患者中,中度的皮肤软组织感染就能迅速演变成危及生命的感染,且其能延长化疗时间,影响恶性肿瘤预后[1],故有效的抗生素治疗至关重要。有研究发现,患者获得致命性结局与初始治疗失败有关[5]。丹毒最常见致病菌为链球菌,故青霉素G常被作为首选药物,可供选择的抗生素曾有第一代头孢菌素类、阿莫西林克拉维酸钾、克拉霉素、喹诺酮类[5]。然而,近期Gunderson和Martinello[6]研究发现,丹毒患者革兰阴性细菌感染和社区耐甲氧西林金黄色葡萄球菌的感染比率在上升,对经验性抗生素治疗48 h失败的患者需考虑覆盖该两种细菌。本研究中,6例开始治疗选择青霉素类抗生素的患者,2例初始治疗失败,1例换用万古霉素后好转,另1例换用头孢哌酮钠舒巴坦钠注射液后好转。有研究发现,实体肿瘤的皮肤软组织感染62%为医院相关性,7%为院内获得,36%的患者拭子培养分离出革兰阴性杆菌[7]。在本研究中,5例患者行血培养,2例阳性,1例为似马链球菌,另1例为肺炎克雷伯菌。故对于乳腺癌术后丹毒患者,需谨慎选择初始治疗方案,如其近期有化疗、放疗及住院病史,需考虑革兰阴性菌的可能。除药物治疗外,个人卫生及水肿预防也极其重要。水肿预防措施包括:禁止患侧上肢输血、输液;术后早期手臂运动、穿弹力袖套及快速按摩等[8],而这些常不引起医师的重视。
[1]Kofteridis DP,Valachis A,Koutsounaki E,et al.Skin and soft tissue infections in patients with solid tumours [J/OL]. ScientificWorldJournal,2012,2012:804518[2012-02-01].http:// www.hindawi.com/journals/tswj/2012/804518/.〔published online ahead of print February 1,2012〕.
[2]李荣,王子明.外科疾病诊断与疗效标准[M].上海:上海中医药大学出版社,2006:2.
[3]Hirschmann JV,Raugi GJ.Lower limb cellulitis and its mimics: part I.Lower limb cellulitis[J/OL].J Am Acad Dermatol,2012,67(2):163.e1-163.e12 [2012-07-12].http://www.sciencedirect. com/science/article/pii/S0190962212004641
[4]Damstra RJ,van Steensel MA,Boomsma JH,et al.Erysipelas as a sign of subclinical primary lymphoedema:a prospective quantitative scintigraphic study of 40 patients with unilateral erysipelas of the leg[J].Br J Dermatol,2008,158(6):1210-1215.
[5]Perelló-Alzamora MR,Santos-Duran JC,Sánchez-Barba M,et al. Clinical and epidemiological characteristics of adult patients hospitalized for erysipelas and cellulitis[J].Eur J Clin Microbiol Infect Dis,2012,31(9):2147-2152.
[6]Gunderson CG,Martinello RA.A systematic review of bacteremias in cellulitis and erysipelas[J].J Infect,2012,64(2):148-155.
[7]Sakorafas GH,Peros G,Cataliotti L,et al.Lymphedema following axillary lymph node dissection for breast cancer[J].Surg Oncol, 2006,15(3):153-165.
[8]Arrault M,Vignes S.Risk factors for developing upper limb lymphedema after breast cancer treatment[J].Bull Cancer,2006, 93(10):1001-1006.
Erysipelas following breast cancer surgery:12 case reports
Gu Jina,Chen Lin.Department of Infectious Disease, Ningbo NO.2 Hospital,Ningbo 315010,China
< class="emphasis_italic">Corresponding author:Chen Lin,Email:chenlin2111@163.com
Chen Lin,Email:chenlin2111@163.com
ObjectiveTo analyze clinical and bacteriological features and therapeutic methods of erysipelas following breast cancer surgery in 12 hospitalized patients.MethodsClinical data on 12 patients with erysipelas following breast cancer surgery were collected from 3 third-grade class-A hospitals in Ningbo.A retrospective study was carried out.ResultsOf the 12 patients,8 were treated with modified radical mastectomy and axillary lymph node dissection,3 with radical mastectomy and axillary lymph node dissection,and 1 with mammectomy only.All of the 12 patients suffered from postoperative lymphedema on the affected side.Erysipelas mostly occurred within 1-18 years(mean,8.0 years)after breast cancer surgery,and on the same side of surgery in all the patients except 2 with multi-site infection.Specifically speaking,erysipelas was located in the upper extremity in 8 patients,in the chest wall in 1 patient,in the lower extremity in 1 patient.Blood culture was performed for 5 patients,of whom,2 showed positive results,including 1 infected withStreptococcus equisimilisand 1 withKlebsiella pneumonia.Six patients were treated with penicillins,but the primary treatment failed in 2 patients.After replacement of antibiotics,all the 12 patients experienced an improvement of the condition and were discharged from hospital.ConclusionsPatients who suffer from lymphedema after breast cancer surgery are prone to erysipelas of the upper limbs and chest wall.Caution should be taken against gram-negative bacterial infections in these pateints.The treatmentof lymphedema should be taken into accountbesides antibiotic therapy.
Erysipelas;Breast neoplasms;Lymphedema;Lymph node excision;Postoperative complications
10.3760/cma.j.issn.0412-4030.2015.09.016
315010宁波市第二医院感染内科
陈琳,Email:chenlin2111@163.com
2014-11-18)
(本文编辑:尚淑贤)

