超声引导下PTCD与ERCP联合治疗恶性梗阻性黄疸十例
金壮,曹军英,张筠,蔡惠红,里子彧
超声引导下PTCD与ERCP联合治疗恶性梗阻性黄疸十例
金壮,曹军英,张筠,蔡惠红,里子彧
目的探讨超声引导下经皮经肝胆管穿刺引流(UG-PTCD)与内镜逆行胰胆管造影(ERCP)联合术解除恶性胆道梗阻的方法和效果。方法10例恶性胆道梗阻患者ERCP治疗失败后,立即行UG-PTCD,将导丝沿肝内胆管、胆总管引入十二指肠。与ERCP对接后,行胆道支架植入或行梗阻物理因素解除。结果10例均获得成功。UG-PTCD与ERCP对接获得成功后的患者,术后血清胆红素明显下降。主要并发症为发热、血清淀粉酶升高和短暂血性胆汁。结论UG-PTCD与ERCP联合治疗是解决ERCP失败后的一种新探索,具有良好的临床应用价值,可明显提高ERCP成功率。
超声引导下经皮经肝胆管穿刺引流;内镜逆行胰胆管造影;联合术;梗阻性黄疸
恶性梗阻性黄疸多由胰腺癌晚期、胆总管肿瘤、肝胆管细胞癌、胃癌术后肿瘤局部复发引起;由于临床症状隐匿,大多数患者在得到确诊时已是疾病的晚期,很多患者失去了根治性切除的机会,预后差[1]。临床上对于无法手术的患者可采用超声引导下经皮经肝胆管穿刺引流(UG-PTCD)与内镜逆行胰胆管造影(ERCP)置管、胆道支架行内、外引流术治疗[2]。目前,临床上多倾向于ERCP置管、胆道支架行内引流[2],在ERCP不成功后,我院采取UGPTCD与ERCP联合术进行胆道支架植入治疗恶性梗阻性黄疸取得理想疗效。
1 材料与方法
1.1临床资料
我院肝胆外科2012年7月—2013年10月恶性胆道梗阻住院患者10例,其中男6例,女4例,年龄59~86岁,平均72.5岁。10例中胆管肿瘤5例、胰头癌2例、壶腹部肿瘤2例、肠道肿瘤胆道转移1例。明确诊断后,因肿瘤晚期、年龄较大、体质差或经证实有远处转移的证据而不能行外科手术。
1.2方法
所有患者均采用静脉全麻,取俯卧位,首先应用十二指肠镜经十二指肠乳头行胆管插管,如十二指肠乳头寻找困难、经十二指肠乳头插管未成功或导丝无法通过狭窄段时,可转行UG-PTCD与ERCP对接术。超声引导下选择穿刺点,经扩张的右或左胆管分支避开血管穿刺插管(图1)。在18 G PTC针置入胆道后,利用超滑黄斑马导丝通过狭窄段经十二指肠乳头导入十二指肠降段。然后变换体位呈俯卧位再行十二指肠镜检查。十二指肠镜进入至十二指肠乳头,应用圈套器圈套已经进入十二指肠导丝(UG-PTCD-ERCP对接)。经十二指肠镜侧空拉出,顺导丝置入造影导管行阻塞段远、近端造影以便准确了解梗阻段的部位及长度,以决定植入支架长度。然后,循导丝引入支架到梗阻部位上方释放支架,造影,确定通畅后结束操作。所有患者术前均检查凝血时间,总胆红素等血清生化指标。术前使用维生素K1 3 d,术前1 d起使用广谱抗生素3~7 d。

图1 彩色多普勒超声引导下引入导丝
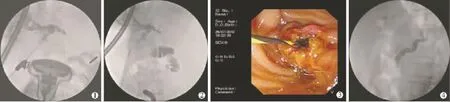
图2 超滑黄斑马导丝引导支架植入过程
2 结果
10例UG-PTCD与ERCP联合术均获得成功。患者术前与术后3 d肝功能指标比较,其中9例患者血清总胆红素水平从术前平均水平(267.33± 129.85)μmol/L降至术后(152.28±106.08)μmol/L,下降43.03%;血清直接胆红素从术前(182.78± 97.22)μmol/L降至术后(89.19±80.52)μmol/L,下降55.94%;其中1例患者术后血清总胆红素水平从术前280.50 μmol/L升至术后299.00 μmol/L,血清直接胆红素从术前207.92 μmol/L升至术后219.15 μmol/L。4例患者出现发热,予抗生素治疗得到控制。4例出现淀粉酶轻度升高,行奥曲肽皮下注射治疗后,降至正常。3例出现短暂血性胆汁,经过术后继续使用维生素K1,血性胆汁消失。
3 讨论
梗阻性黄疸一旦出现,肿瘤已发展为晚期。本组有3例患者术前胆红素均超过300 μmol/L。内毒素血症是梗阻性黄疸患者术后高并发症和高病死率的重要原因。恶性胆道梗阻患者的减黄治疗就显得尤为重要。
对于恶性梗阻性黄疸患者,传统上常选择胆管内、外引流。PTCD就是目前已被广泛应用于减黄治疗的简便易行的方法。通过UG-PTCD可以行内引流、内外联合引流或外引流(包括PTCD支架植入),为无法手术根治的患者行姑息性胆道减压,有利于提高晚期患者生活质量,延长生命[3]。UG-PTCD外引流胆汁效果较好,但易发生引流管堵塞、感染、脱落和胆汁丢失造成机体内环境稳态失衡等并发症。相对于外引流,ERCP内引流术则避免上述缺陷,明显改善患者的生活质量,因此,ERCP已成为解除梗阻性黄疸的首选方法。然而对于恶性梗阻性黄疸,ERCP却不能建立起有效的内引流通道,大多数以失败而告终。相关研究表明PTCD辅助支架置放治疗胆管和十二指肠恶性梗阻是一种有效方法[4],PTCD也是对内镜引流治疗方法的重要补充[5];因此UG-PTCD与ERCP联合术很好的弥补各自缺陷。
我们认为对于:①胆道梗阻;②血清胆红素升高;③凝血时间正常或接近正常;④不宜手术治疗的病例,支架植入治疗能有效解除黄疸;⑤肿瘤无广泛转移的患者治疗后预期生存期>3个月;⑥狭窄以上胆管扩张较明显的患者,经ERCP检查乳头病变严重,造影不成功或胆管明显狭窄致导丝无法通过等情况,实行UG-PTCD与ERCP联合支架植入是一种很好的选择[6]。本组10例均成功植入支架。其中9例患者术后3 d血清总胆红素和直接胆红素较术前明显下降,临床症状得到明显改善,手术效果确切;仅1例患者术后3 d血清总胆红素和直接胆红素较术前升高,黄疸症状有所加重,行超声检查,结果提示胆总管末端泥沙样沉积物,考虑由于UG-PTCD操作造成肝内血管-胆管瘘,血液进入胆道内,术后继续服用维生素K1,造成血液机化,与胆汁混合一起形成沉积物。遂再次行ERCP,术后胆道引流通畅,血清总胆红素和直接胆红素均下降,黄疸症状得到缓解。
UG-PTCD与ERCP联合术应注意:①选择适当UG-PTCD穿刺部位。肝门区以上的梗阻,采用患侧扩张的胆管进行穿刺;肝门区以下的梗阻,肝左叶穿刺容易,但角度问题进入胆总管难度较大;肝右叶穿刺越过狭窄段较易,有学者认为右肝管前支穿刺成功率高[7]。右肝管前支穿刺入路与胆管角度小,留置管不易在胆管内打褶,入路总长度及留置在胆管内的长度都比选择左肝管外下支穿刺的长。选择右肝管前支穿刺置管后,留置管引流通畅且不易脱落。②穿刺选择内径>4 mm的胆管,且针道应与靶点胆道走行方向呈60°~90°。③在导丝试图通过胆管狭窄段时,操作时首先应使导管到达狭窄段的近端,若近端难以找寻,可采用正侧位透视以了解胆管的前后走行方向并引导导丝抵达;其次应合理调整PTC针针面的角度及黄斑导丝的方向,耐心、轻柔、试探式的推进导丝,切忌暴力操作,以免形成假道;由于黄斑导丝超滑特性,一般的狭窄胆管均可以通过导丝。如上述方法不能通过狭窄段,则通过解痉、抗感染消肿、引流、化疗等多种辅助处理,绝大多数完全型阻塞的胆管可通过导丝。④采取灵活有效的对接方式,不强求一次成功。如ERCP失败,特别是患者体质较虚弱,不宜行创伤较大的手术操作时,应及早采取UG-PTCD术,以减少肝功能衰竭等并发症的发生,待一般情况好转后再实施与ERCP联合治疗。
总之,由于恶性梗阻性黄疸患者生存期较短,多数患者死亡时内支架仍然通畅,并且多数内支架阻塞通过再次介入治疗仍可获得较好疗效。因此认为UG-PTCD与ERCP联合胆道内支架植入术是作为ERCP失败后解决胆道梗阻又一安全、有效新方法,有广阔的临床应用前景。
[1]Chu D,Adler DG.Malignant biliary tract obstruction:evaluation and therapy[J].J Natl Compr Canc Netw,2010,8:1033-1044.
[2]Rerknimitr R,Kladcharoen N,Mahachai V,et al.Result of endoscopic biliary drainage in hilar cholangiocarcinoma[J].J Clin Gastroenterol,2004,38:518-523.
[3]Sut M,Kennedy R,McNamee J,et al.Long-term results of percutaneoustranshepaticcholangiographicdrainagefor palliation of malignant biliary obstruction[J].J Palliat Med,2010,13:1311-1313.
[4]瞿旭东,颜志平,王建华,等.经皮穿肝胆道引流术(PTCD)辅助支架置放治疗胆管和十二指肠恶性梗阻[J].复旦学报:医学版,2012,39:289-292.
[5]潘步建,宋洪亮,贺亚东,等.经皮胆道金属支架置入术治疗晚期恶性梗阻性黄疸的疗效分析[J].中华肝胆外科杂志,2011,17:166-167.
[6]Mcdougall N,Edmunds SE.An audit of metal stent palliation for malignant biliary obstruction[J].J Gastroenterol Hepatol,2001,16:1051-1054.
[7]陈永超,连娟,罗福成,等.经皮肝胆管穿刺置管术治疗恶性肿瘤致胆道梗阻的临床价值[J].实用肝脏病杂志,2009,12:271-273.
Ultrasound-guided PTCD combined with ERCP for the treatment of malignant obstructive jaundice:initial experience in 10 cases
JIN Zhuang,CAO Jun-ying,ZHANG Yun,CAI Hui-hong,LI Zi-yu. Xijing Hospital,Fourth Military Medical University,Shenyang,Liaoning Province 110840,China
CAO Jun-ying,E-mail:caojunying@hotmail.com
ObjectiveTo evaluate the clinical effect of ultrasound-guided percutaneous transhepatic cholangial drainage(PTCD)combined with endoscopic retrograde cholangio-pancreatography(ERCP)in treating malignant obstructive jaundice,and to discuss its technical points.MethodsA total of ten cases with malignant biliary obstruction were enrolled in this study.After the failure of ERCP treatment,the patients had to be treated with ultrasound-guided PTCD immediately.The guide-wire was inserted into the duodenum through intrahepatic bile duct and common bile duct to connect with ERCP,which was followed by the biliary stent implantation or the removal of physical factors causing obstruction.The clinical results were analyzed.ResultsTechnical success was obtained in all 10 cases.In the patients who underwent a successful guide-wire docking with ERCP the postoperative serum bilirubin was significantly decreased.The main complications were fever,elevation of amylase and transient bloody bile.ConclusionWith the help of docking technique the combination use of ultrasound-guided PTCD and ERCP is a new tentative treatment for malignant obstructive jaundice after the failure of initial ERCP treatment.This technique carries promising value in clinical practice as it can significantly increase the success rate of ERCP.(J Intervent Radiol,2015,24:223-225)
ultrasound-guided percutaneous transhepatic cholangial drainage;endoscopic retrograde cholangio-pancreatography;combination operation;obstructive jaundice
R735.8
A
1008-794X(2015)-03-0223-03
2014-05-20)
(本文编辑:俞瑞纲)
10.3969/j.issn.1008-794X.2015.03.010
710032西安第四军医大学西京医院(金壮);沈阳军区总医院特诊科(曹军英、张筠、蔡惠红、里子彧)
曹军英E-mail:caojunying@hotmail.com
——导丝概述及导丝通过病变技巧

