心脏直视术后手术部位感染的回顾分析
丁雪华 付庆林 孙文超 韩培立 张杰Robert J Cusimano
1.新乡医学院第一附属医院心血管外科,河南新乡453000;2.多伦多总医院心外科,加拿大多伦多M5G 2C4
心脏直视术后手术部位感染的回顾分析
丁雪华1付庆林1孙文超1韩培立1张杰1Robert J Cusimano2
1.新乡医学院第一附属医院心血管外科,河南新乡453000;2.多伦多总医院心外科,加拿大多伦多M5G 2C4
目的分析心脏直视手术术后手术部位感染的相关风险因素,为临床预防和控制术后手术部位感染提供科学依据。方法回顾性分析新乡医学院第一附属医院心血管外科2011年1月~2014年10月进行直视下心脏手术患者1623例,其中术后手术部位感染83例,与同期未发生手术部位感染的患者按1∶2配比法进行相关危险因素分析,涉及的风险因素包括性别、年龄、体重指数、吸烟、糖尿病、手术时间等,数据使用SSPS 22.0软件分析。结果全部1623例心脏直视手术后手术部位感染患者83例,感染率为5.11%,其中切口浅表部位、深部及纵隔内感染率分别为80.72%、18.07%及1.2%。多因素条件Logistic回归分析认为,手术时间(>2.5 h)、术后ICU时间(>2 d)、术后发热(术后3 d,≥38.5℃)是手术部位感染的独立相关因素(P<0.05)。结论强化无菌操作、减少手术时间、改进术后患者ICU治疗与护理可减少手术部位感染发生率,患者术后ICU停留时间增加和术后发热可能成为手术部位感染的预测或诊断指标。
心脏手术;手术部位感染;危险因素
手术部位感染是最常见的医院感染之一,也是外科术后的主要并发症之一。手术部位感染严重影响手术治疗效果,致使患者痛苦和住院时间增加,甚至导致再次手术,并有潜在的再次入院风险。同时手术部位感染对医疗资源的占用和对医疗保健费用的消耗也不容忽视。喻光懋[1]调查发现,当地医院心胸外科医院感染患者的费用比对照组平均高出约8000元人民币,而住院时间则延长7 d。在全美国每年约3千万台手术中手术部位感染的发病率为2%~5%[2]。在我国部分地区胸部手术术后手术部位感染的发病率为5.87%[3]。而更大范围的研究表明,心脏术后手术部位感染的发生率为0.6%~6.6%[4]。但是梁伟涛等[5]的调查表明,胸骨正中切口感染率为1.4%。尤颢等[6]的研究结果显示,心脏直视手术术后手术部位感染发病率为2.87%。手术部位感染是可以通过适当的措施来预防,而医护人员则起着至关重要的作用。医护人员可以以相关指导来协助患者预防感染,发现和治疗手术部位感染,而这种指导应该被整合到本地政策中,这样每一例手术患者都可以得到最好治疗和护理[7]。由此本研究对心脏直视手术术后手术部位感染的相关因素进行调查分析,以便进一步探索和明确相关风险因素,为临床预防手术部位感染的发生提供科学依据。
1 资料与方法
1.1一般资料
选取2011年1月~2014年10月在新乡医学院第一附属医院(以下简称“我院”)心血管外科进行心脏直视手术(胸骨正中切口)的患者1623例,将术后发生手术部位感染的患者83例作为研究组,其中,男40例,女43例;年龄34~68岁,平均(54.60±11.57)岁。诊断标准:根据原卫生部制订的《外科手术部位感染预防和控制技术指南(试行)》(2010)。对照组按照1∶2配比法选取同期于我院住院并进行心脏直视手术治疗且术后未发生手术部位感染患者166例,男81例,女85例,平均年龄(53.70±9.83)岁。对照组患者人口统计学资料基本与研究组匹配,两组一般情况比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法
采用回顾性研究方法,首先制订心外科心脏直视手术后手术部位感染信息登记表,回顾调查分析所有心血管外科相关患者病历资料,将符合纳入条件的患者信息分类登记,必要时随访患者或咨询相关医护人员以便获取某些缺失或者必要信息。纳入调查分析的患者所需的统计信息包括:性别、年龄、身体质量指数、糖尿病史、手术时间、术后ICU时间、术后发热、术后12 h血糖、术前心功能及射血分数等。
1.3统计学方法
采用SPSS 22.0统计学软件进行数据分析,计量资料数据用均数±标准差(x±s)表示,两组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验;选择差异有统计学意义的因素进行多因素Logistic回归分析;以P<0.05为差异有统计学意义。
2 结果
2.1手术部位感染发病率情况
我院1623例直视心脏手术(胸骨正中切口)的患者中,共有83例诊断为手术部位感染,手术部位感染的发病(确诊)时间为4~12 d,平均(7.46±2.52)d;发病率为5.11%,包括浅表切口感染67例(80.72%),深部感染15例(18.07%),纵隔感染1例(1.2%)。术后手术部位感染患者的术后住院时间为5~22 d,平均(16.77±3.22)d;手术部位感染患者再手术和再入院的风险可能增加。
2.2手术部位感染相关风险单因素分析
单因素分析结果显示,研究组和对照组患者糖尿病史、手术时间、术后ICU时间、术后发热、术后住院时间差异有统计学意义(P<0.05),可能与手术部位感染发病相关。而研究组和对照组患者年龄、体重指数、吸烟、术后12 h血糖及术前射血分数比较,差异无统计学意义(P>0.05)。见表1。
2.3手术部位感染多因素Logistic回归分析
多因素Logistic回归分析结果显示,手术时间(>2.5 h)、术后ICU时间(>2 d)、术后发热(术后3 d,≥38.5℃)为手术部位感染发病的独立相关危险因素。见表2。
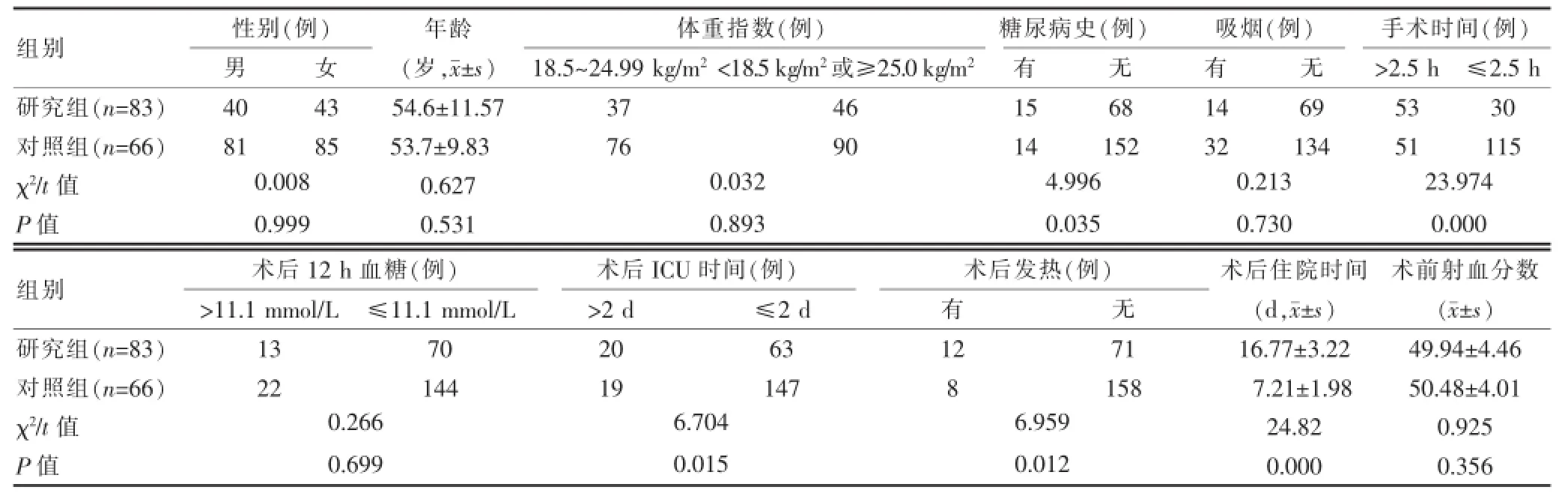
表1 手术部位感染单因素分析
3 讨论
手术部位感染是指在术后创伤部位的感染。多数患者的手术伤口可以顺利、快速愈合,并不会出现其他并发症,但是某些患者的伤口却会出现感染。当微生物通过手术切口进入手术区域后就可能出现感染,这些细菌或者真菌可通过两种途径移植入手术区域:源于患者皮肤或者胃肠道等部位的内源性感染;直接源于手术器械、设备或者医疗工作者的手部和经由空气途径的外源性感染。当微生物进入伤口后即可定居繁殖,但手术部位感染的发生受到微生物的毒力和宿主的抗感染能力的影响。某些情况下细菌进入机体后可通过血液传播,并附着于体内移植物(例如心脏瓣膜或其他外来假体异物)后繁殖,导致感染的发生,此途径称为血道传播[8]。手术部位感染的发生率多数使用累积发生率来描述,该计算方式使用规定时间段内所有新发生感染的数量除以该时间段内的所有具有潜在感染可能的观察总体,并使用百分数来表达,一般情况下住院患者和再入院患者都会包含其中。手术部位感染通常会发生在术后30 d之内,不过某些接受假体植入物的患者可能在术后1年内出现手术部位感染[8]。
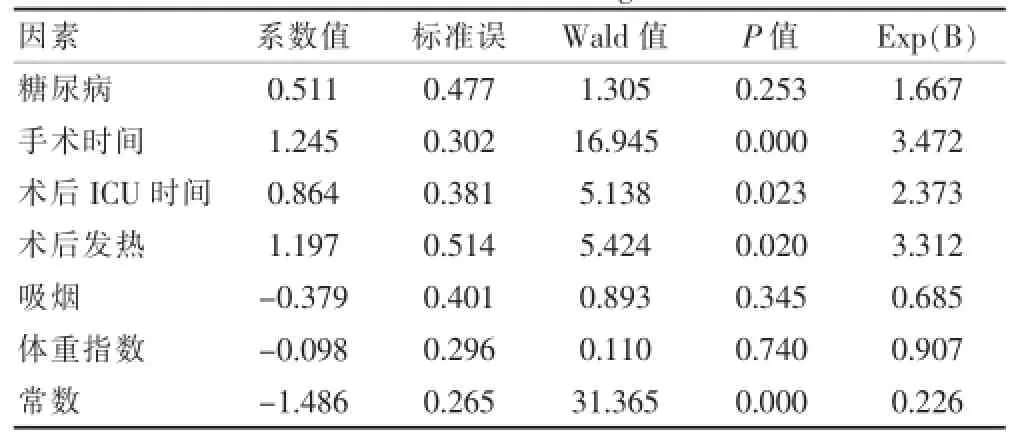
表2 手术部位感染多因素Logistic回归分析
手术部位感染的概念在近年来得到广泛传播和认识,并且其发病原因和预防措施也得到全面且深入的研究。手术部位感染作为医院感染的重要组成部分而成为世界性公共卫生问题,其预防和控制也成为医院管理的重点。有学者调查发现,81%的医院感染发生在重症监护病房外[9]。肿瘤科(18.18%)、神经内科(8.49%)、心胸外科(8.30%)是医院感染发病率最高的科室[10]。广泛对比近期相关研究发现,各个研究结果关于手术部位感染的发病率差异较大,但是整体手术部位感染的发生并没有明显下降的趋势,其中肯定还有某些未能明确认识的因素,以至于人们看起来是如此了解手术部位感染可还是不能有效预防和控制它。当然也有可能为已经到达医疗能力的极限而不能进一步降低其发生率,虽然这可能性很小。
根据多项研究报道心外科直视下心脏手术术后的手术部位感染发病率为1.60%~6.09%[8-10],相互之间差异明显。本调查分析显示,手术部位感染的发病率为5.11%,其中,浅表切口感染67例(80.72%),深部感染15例(18.07%),纵隔感染1例(1.2%),亦与相关报道的情况有明显出入[10]。这种情况可能与地域性医疗条件和处理策略有关,同时回顾性统计资料的失真和误差在此类研究中对结果也有着至关重要的影响。
目前的普遍观点认为,糖尿病可以逐渐削弱人体的免疫系统和影响机体抵抗及修复能力,这使得糖尿病患者对手术部位感染的易感性增加。鉴于糖尿病对手术结果的这种负面影响使得多数医务人员倾向于在围术期患者中使用胰岛素治疗,并严格控制患者的血糖水平处于可接受范围内。但是据Kao等[11]和Griesdale等[12]进行的广泛随机对照研究发现,这样做对于手术部位感染的预防并没有明确的益处。本研究也发现糖尿病在单因素分析中可认为是手术部位感染发病的相关因素,但在多因素分析模型中却不能认为其是独立的风险因素。围术期血糖控制水平与术后手术部位感染的发生无明确关联,这与某些相关研究调查不同[6,13]。但是Sathya等[14]做的一个大范围Meta分析结果也发现,围术期血糖控制与术后切口感染无明确关联,但是与房颤、中风有关。Jeon等[15]在对术前和术后血糖控制与手术部位感染关系的研究中发现这样一种情况,在初步分析中发现高血糖症确实与手术部位感染有一定的关联,但是在多元分析结果中血糖水平和这种急性感染没有显著的相关性。不过其研究结果明确证实了不管是保持血糖的稳定还是对高血糖症的预防都能够降低术后死亡的发生概率。对于出现这种情况的原因目前并不明确,并且在多数的研究结果中这种特殊的情况是相互冲突的,这里可能需要更进一步的详尽调查研究以便能真实认识到血糖水平与手术部位感染的联系。
本研究发现,手术时间的延长可以增加手术部位感染风险,这种结果与多数相关研究的结论是一致的,手术时间的延长对手术部位感染的发生有极为关键的影响。手术时间的延长导致感染风险增加的原因可能与以下三个方面有关:一是随着手术时间的延长,手术部位、手术台、手术器械设备及医务人员的无菌区等整个无菌体系的暴露时间随之延长,操作的累计动作数量增加,这样就明显促进了外源性感染的概率;二是手术时间的增加即意味着手术部位的操作量增加,除了会造成医务人员因为长时间紧张工作而对无菌操作的注意力分散外,这对局部脏器和组织的直接伤害也是急剧增大的,反复接触甚至钳夹、缝合或者分离脏器或组织都会增加术后创面的渗出,导致局部恢复能力和抵抗感染的能力下降;三是患者的麻醉时间(部分患者包括体外循环时间)随手术时间的增加而增加,这在整体上对患者的术后机体恢复和抗感染能力都是一种不良影响因素。
本研究和多数相关调查分析都发现术后ICU停留时间与手术部位感染发病率的关联,但它们之间的关系可能并非因果。出现这种结果的原因可能由以下原因造成:所有在ICU停留时间过长(>2 d)的患者均有两种特殊情况出现,一是自身病情较为复杂,患者的整体状况相对较差;一是手术过程中出现某种特殊或者意外情况,以上两种情况均能导致患者的病情不能按照常规预测模型运行。所有在ICU留滞时间超过2 d的患者均为术后整体病情危急或者相对不稳定,这种情况本身就属于预后不良的指征。由此即可发现术后ICU停留时间过长与手术部位感染的逻辑关系,并且可以作为一种预测指标来考虑。如果患者在ICU中的停留时间较长,那就预示发生手术部位感染的概率增大,在治疗和护理工作中就需要相应的预防和观察措施。
本研究调查指标中还包含了术后发热(术后3 d,体温≥38.5℃),其结果显示术后发热与手术部位感染有明确的相关性。这就为术后手术部位感染的早期诊断提供了一项有意义的观察指标。通常情况下患者在术后早期出现发热[16-17],多数为患者体温会在术后1~3 d内形成一个波峰,最高一般不超过38.5℃。这种术后吸收热的原因可能是由于创伤和手术相关部位渗出物、局部坏死组织的吸收,激活血液中的中性粒细胞、嗜酸性粒细胞和单核巨噬细胞等免疫系统释放内源性致热源导致。而感染造成的发热多发生于术后3 d以后,且体温多≥38.5℃,热型为弛张热或者稽留热。本研究调查分析发现,在研究组中术后发热的患者占全组的16.9%,对照组术后发热患者占全组约5.1%,差异有统计学意义(χ2=6.959,P=0.012)。
有文献报道手术部位感染的发生率与关键部位术者的操作经验有关[18-19]。本研究将我院心血管外科中不同治疗组中的中级职称医师(通常在该组术中负责皮下筋膜层缝合者)按年资编号纳入信息登记后分析,并根据手术方式(皮下连续或者间断缝合,皮下缝合时是否抽出患者背部枕垫等)进行综合分析评价,临床差异不显著,这可能是由于科室和治疗组人员变动和其他技术性原因造成。不过根据既往临床经验,通过观察和回顾笔者认为,手术部位感染的发病率和关键部位手术操作者的手术方式和技能应该有着某种关联,也许这还需要进一步研究探索才能得出明确的结果。
手术部位感染在住院感染中发病率高,对患者的负面影响显著,大幅增加了住院费用和术后住院日[20],深部手术部位感染还会给患者带来较重的经济负担及社会生活和身心问题[21-23]。由于其对治疗效果的严重不良作用对外科医生的自信心和治疗积极性也产生直接的负面影响。作为医务人员对手术部位感染的严重性和预防的重要性应该有清晰的认识和理解。某些出现感染的案例可能很难被早期发现和诊断,因为某些皮下和深部的感染可能并不会表现出明显的临床症状,例如切口红肿渗出、疼痛或者明显异常的检验指标等。这可能就需要在术者、检验科专家、药房医师、感染控制专员和放射科专家之间的跨学科的讨论。手术部位感染的早期诊断和治疗在整个程序中是非常重要的,而早期诊断不仅是要确定感染是否发生,还要明确感染的部位是皮下组织、深部组织还是器官组织间隙,这些信息对于紧随其后的治疗和处理有关键的指导作用。而笔者发现在对手术部位感染的早期发现上,除了医护人员的临床经验、实验室检验等方法,术后ICU停留时间和术后发热也是极为重要和有效的预测和诊断指标。充分认识手术部位感染发病的相关风险因素,术前预防性抗生素使用[24],合理控制手术时间,改进患者术后ICU管理,外科医生间加强互相交流学习等都是降低心外科手术部位感染发病率、提高医疗服务质量的有效措施。
[1]喻光懋.心胸外科住院患者医院感染直接经济损失病例对照研究[J].中华医院感染学杂志,2010,20(14):2025-2026.
[2]Van Walraven C,Musselman R.The Surgical Site Infection Risk Score(SSIRS):A Model to Predict the Risk of Surgical Site Infections[J].PloS One,2013,8(6):e67167.
[3]王璐,冯光强,储勤军.胸部手术部位感染的危险因素分析[J].中华医院感染学杂志,2013,23(16):3906-3907,3910.
[4]Fakhry SM,Montgomery SC.Peri-operative oxygen and the riskofsurgicalinfection[J].SurgicalInfections,2012,13(4):228-233.
[5]梁伟涛,刘强,周健,等.心脏术后胸骨正中切口感染44例病例总结[J].中华临床医师杂志:电子版,2012,6(12):3435-3437.
[6]尤颢,廖崇先,杨谦,等.成人体外循环心脏术后手术部位感染的危险因素分析[J].中华医院感染学杂志,2011,21(5):894-896.
[7]Harrington P.Prevention of surgical site infection[J].Nursing Standard,2014,28(48):50-58.
[8]赵辉,王群,赵冰,等.深部真菌的感染特点及耐药分析[J].中国医药科学,2014,4(8):52-54,86.
[9]Gordts B,Vrijens F,Hulstaert F,et al.The 2007 Belgian national prevalence survey for hospital-acquired infections[J]. The Journal of Hospital Infection,2010,75(3):163-167.
[10]吴睿.10134例住院患者医院感染调查分析[J].中国感染控制杂志,2008,7(1):57-58.
[11]Kao LS,Meeks D,Moyer VA,et al.Peri-operative glycaemic control regimens for preventing surgical site infections in adults[J].Evidence-Based Health Care,2009,(3):135-143.
[12]Griesdale DE,De Souza RJ,Van Dam RM,et al.Intensive insulin therapy and mortality among critically ill patients:a meta-analysis including NICE-SUGAR study data[J].CMAJ:Canadian Medical Association Journal,2009,180(8):821-827.
[13]Al-Niaimi AN,Ahmed M,Burish N,et al.Intensive postoperative glucose control reduces the surgical site infection rates in gynecologic oncology patients[J].Gynecologic Oncology,2014,8:1541-1548.
[14]Sathya B,Davis R,Taveira T,et al.Intensity of peri-operative glycemic control and postoperative outcomes in patients with diabetes:a meta-analysis[J].Diabetes Research and Clinical Practice,2013,102(1):8-15.
[15]Jeon CY,Furuya EY,Berman MF,et al.The role of preoperative and post-operative glucose control in surgicalsite infections and mortality[J].PloS One,2012,7(9):e45616.
[16]楚燕飞,郑鲁,姚智强,等.幕下开颅术后发热原因及处理[J].中国神经精神疾病杂志,2011,37(5):260.
[17]简智恒.神经外科术后炎症指标的变化趋势的临床研究[D].广州:南方医科大学,2013.
[18]黄小红,谢小玲,洪华,等.结肠及直肠手术围术期低体温与手术部位感染的关系研究[J].护理研究,2011,(5):1239-1240.
[19]王伟丽.胸外科手术患者医院感染前瞻性目标监测及危险因素分析研究[D].济南:山东大学,2013.
[20]滕煜,惠武利.医院感染的研究进展[J].中国卫生产业,2012,(17):148-149.
[21]卢健聪,夏晓英.糖尿病患者院内多重耐药菌感染易感因素分析[J].中国医药科学,2014,4(13):9-12.
[22]Andersson AE,Bergh I,Karlsson J,et al.Patients'experiences of acquiring a deep surgical site infection:an interview study[J].American Journal of Infection Control,2010,38(9):711-717.
[23]Cahill JL,Shadbolt B,Scarvell JM,et al.Quality of life after infection in total joint replacement[J].Journal of Orthopaedic Surgery,2008,16(1):58-65.
[24]Freire MP,Antonopoulos IM,Piovesan AC,et al.Amikacin ProphylaxisandRiskFactorsforSurgicalSiteInfectionAfter Kidney Transplantation[J].Transplantation,2014,65:478-482.
Retrospective analysis of the risk factors of surgical site infection in postoperative patients with open heart surgery
DING Xuehua1FU Qinglin1SUN Wenchao1HAN Peili1ZHANG Jie1Robert J Cusimano2
1.Department of Cardiovascular Surgery,the First Affiliated Hospital of Xinxiang Medical University,He'nan Province,Xinxiang453000,China;2.Division of Cardiac Surgery,Toronto General Hospital,TorontoM5G 2C4,Canada
Objective To analyze the risk factors of surgical site infection(SSI)with open heart surgery and provide some scientific basis for prevention and control of SSI.Methods All 1623 cases of patients underwent open heart surgery in Department of Cardiovascular Surgery,the First Affiliated Hospital of Xinxiang Medical University from January 2011 to October 2014 were retrospectively analyzed,and out of which there were 83 cases with SSI.The other contemporaneous patients without SSI were selected by 1∶2 ratio,then multivariate Logistic regression was used to determine the independent association of patient and surgical covariates with risk of any SSI(gender,age,body mass index,smoking,diabetes and operation time).Data were analyzed by SPSS 22.0.Results There were 83 patients with SSI among 1623 patients after open heart surgery,and the incidence of SSI was 5.11%,including superficial incision site(80.72%),deep(18.07%),within the mediastinum(1.2%)infection.Multivariate Logistic regression analysis showed that duration of operation(>2.5 h),ICU stay(>2 d),postoperative fever(3 d after surgery,≥38.5℃)were the independent risk factors associated with SSI(P<0.05).Conclusion Strict aseptic technique,short operation time and improvement of postoperative management in ICU can reduce the incidence of SSI.Longer postoperative ICU stay and postoperative fever may become the predictive and diagnostic indicators of SSI.
Cardiac surgery;SSI;Risk factors
R181.32
A
1673-7210(2015)05(b)-0039-05
2015-01-15本文编辑:程铭)
河南省高端外国专家项目(GDW20144100181)。
付庆林(1967.7-),河南滑县人,男,博士,教授,主任医师,新乡医学院第一附属医院心血管外科科主任;研究方向:体外循环并发症防治。

