113例剖宫产术后再次妊娠分娩方式分析
张翠萍
江苏省泰兴市第二人民医院妇产科,江苏泰兴 225411
近年来,由于剖宫产技术及麻醉技术的提高,人们对剖宫产安全性的认识及对高危妊娠的认识逐步提高,再加上孕妇、家属及医护人员受诸多社会因素的影响,使剖宫产率逐年大幅度上升,且一直居高不下[1],部分医院为了规避分娩风险,使剖宫产率可达60%以上[2]。剖宫产史又会使再次妊娠发生子宫破裂、凶险性前置胎盘、胎盘粘连、植入及产后出血等相关并发症的风险增加[3],而且剖宫产术后再次妊娠也增加了胎儿及新生儿的风险[4],因而对剖宫产术后再次妊娠后分娩方式的选择已成为当前产科医生需要高度重视的课题。本研究对本院剖宫产术后再次妊娠的分娩方式进行回顾性分析,旨在探讨剖宫产术后再次妊娠孕妇如何选择最佳的分娩方式。
1 资料与方法
1.1 一般资料
选取本院2012年1月~2013年12月的113例剖宫产术后再次妊娠孕妇作为研究对象,按照分娩方式的不同分为剖宫产后阴道分娩组 (VBAC组)44例和再次剖宫产组(RCS组)69例。VBAC组中,年龄24~42岁,孕次 2~5次,产次 2~3次,孕周 37~42周,距上次剖宫产时间16个月~10年。RCS组中,孕妇年龄23~42 岁,孕次 2~4 次,产次 2~3 次,孕周 37~42 周,距上次剖宫产时间18个月~10年。两组的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 终止妊娠的方式 剖宫产术后再次妊娠孕妇入院后详细询问孕次、产次及前次剖宫产情况,包括前次剖宫产指征、孕妇子宫切口类型、术后有无切口感染、剖宫产次数、娩出胎儿大小以及此次妊娠距前次剖宫产间隔时间。产前做好充分评估,每个孕妇均进行超声波检查以了解子宫下段厚度以及是否有瘢痕缺陷[5],然后再与孕妇及家属进行沟通以选择最佳的分娩方式,如无阴道试产禁忌证,进行认真评估并签字后,给予阴道试产,如存在剖宫产指征[6]或拒绝试产者均选择再次剖宫产终止妊娠。
1.2.2 阴道试产的适应证和禁忌证 阴道试产的适应症[7]:①首次剖宫术式为子宫下段横切口,术中切口无撕裂,术后子宫切口愈合好,无感染史,且此次妊娠无前次剖宫产指征;②此次妊娠具有阴道分娩条件,宫颈成熟度评分>4分;③无严重的妊娠并发症及其他不适于阴道分娩的各种内外科并发症;④本次妊娠距前次剖宫产>2年,且无子宫再损伤史;⑤产前检查子宫下段无瘢痕缺陷;⑥孕妇年龄<35周岁;⑦胎儿死亡或严重畸形尽量经阴道娩出;⑧患者愿意接受试产并了解阴道分娩和再次剖宫产利弊,且医疗机构具备较好的医疗监护。阴道试产的禁忌证[8]:①前次剖宫产为子宫体部切口、子宫下段纵切口或“T”型切口;②本次妊娠有明确的剖宫产指征;③既往有子宫破裂或先兆子宫破裂史;④超声检查子宫瘢痕处有胎盘附着;⑤有不适于阴道分娩的内外科并发症及合并症;⑥孕妇及家属拒绝阴道试产;⑦本医疗机构不具备抢救急诊患者的条件。
1.2.3 经阴道试产孕妇的产程监护 所有阴道试产孕妇均行连续胎儿宫内电子监护,一旦出现胎儿宫内窘迫、胎心率突发改变、产妇持续性下腹痛、拒按或出现病理性缩宫环甚至血尿等先兆子宫破裂征象[9]应立即改为RCS。
1.2.4 试产过程中宫缩剂的应用 在无明显剖宫产指征的情况下,如出现宫缩乏力,在上级医师的指导并严密监测下可使用缩宫素加强宫缩[10],禁止使用前列腺素E1和E2[11],因其增加子宫破裂的风险。
1.3 观察指标
观察两组的产后出血量、产褥感染率、新生儿窒息率、新生儿感染率、住院时间及住院费用,产时与术中出血量采用计血量产妇检查垫进行称量计算,即血液毫升数=质量数/1.05。
1.4 统计学处理
采用SPSS 10.0统计学软件对数据进行分析,计量资料以±s表示,采用t检验,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 分娩方式与结局
113 例剖宫产术后再次妊娠孕妇中,选择阴道试产(trial of labor,TOL)63 例,其中成功阴道分娩(VBAC)44例,出口胎吸助产5例,无1例发生产后出血,成功率为69.8%。19例试产失败改剖宫产孕妇中,头位异常12例,胎儿宫内窘迫5例,先兆子宫破裂2例。63例阴道试产中,出现宫缩乏力12例,8例使用小剂量缩宫素加强宫缩后成功阴道分娩,4例催产失败改行剖宫产。
2.2 两组住院时间、住院费用的比较
VBAC组的住院时间显著短于RCS组,住院费用显著少于 RCS 组,差异有统计学意义(P<0.01)(表1)。
表1 两组住院时间、住院费用的比较(±s)
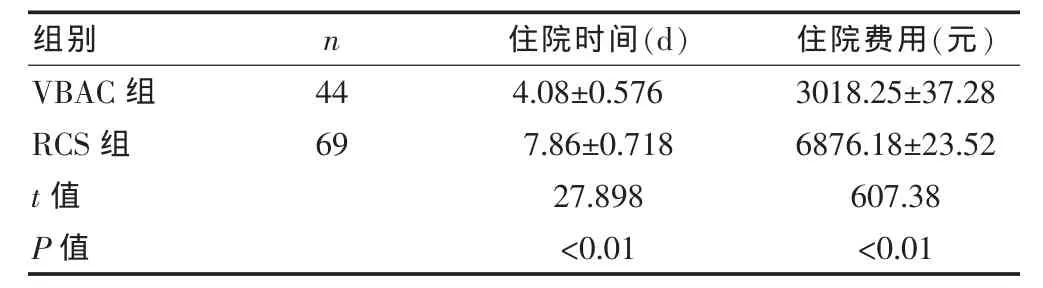
表1 两组住院时间、住院费用的比较(±s)
组别 n 住院时间(d) 住院费用(元)VBAC组RCS组44 69 t值 P值4.08±0.576 7.86±0.718 27.898<0.01 3018.25±37.28 6876.18±23.52 607.38<0.01
2.3 两组产后出血率的比较
两组的产后出血率比较,差异无统计学意义(P>0.05)(表 2)。
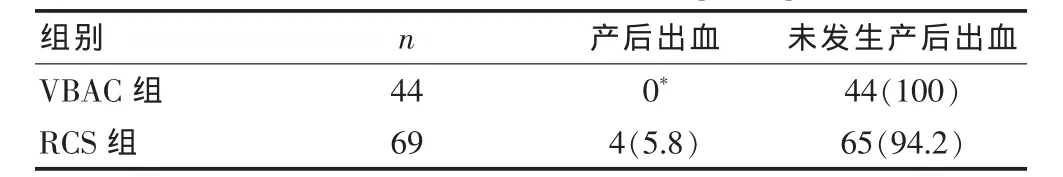
表2 两组产后出血率的比较[n(%)]
2.4 两组产褥感染率、新生儿窒息率、新生儿感染率的比较
VBAC组的产褥感染率显著低于RCS组,差异有统计学意义(P<0.05)。两组的新生儿窒息率、感染率比较,差异无统计学意义(P>0.05)(表 3)。

表3 两组产褥感染率、新生儿窒息率、新生儿感染率的比较[n(%)]
3 讨论
剖宫产术后再次妊娠并非经阴道试产禁忌[12],其分娩方式的选择要权衡利弊,孕期保健时要筛查出高危瘢痕子宫和普通瘢痕子宫,同时要结合胎儿大小、孕妇年龄、孕龄、骨产道及软产道条件以及患者的意愿、本院的抢救设备及技术力量,在以上条件许可的情况下,对于可能经阴道分娩的孕妇,要做好心理和技术指导,尽可能提供阴道试产的机会,降低剖宫产率[13]。产科医生在接诊前次剖宫产孕妇时,首先要详细了解病史并仔细进行产前检查,同时与孕妇及家属详细沟通分娩方法,对于愿意接受TOL的孕妇详细交代经阴道分娩的风险及好处,产程中严密监护母婴,发现异常应及时处理。当发生宫缩乏力时使用缩宫素是安全的,但不推荐使用前列腺素E1和E2进行引产。一直以来,人们普遍认为“一次剖宫产,次次剖宫产”,随着医患矛盾的日渐紧张,为避免医疗纠纷的发生,产科医生遇到有剖宫产史的孕妇,在与孕妇及家属沟通过程中也带有一定的倾向性,加上孕妇及家属不能理解阴道试产过程中母儿的动态变化过程,并担心在分娩过程中出现子宫破裂等意外情况,结果导致再次剖宫产率提高。本研究结果显示,113例孕妇中,有63例自愿行阴道试产,其中44例阴道分娩成功,成功率69.8%,与文献报道的剖宫产后再次妊娠的阴道分娩成功率为50~85%相符[14]。44例阴道分娩产妇无一例发生子宫破裂、产后出血等并发症,亦无一例母婴死亡,19例改行RCS,其余50例直接RCS。此外,RCS组的出血量、住院天数、住院费用较VBAC组明显增多,RCS组的产褥感染率较VBAC组明显升高,而产后出血率、新生儿感染率、新生儿窒息率的发生无明显差异。总之,再次剖宫产率的上升,并非单纯的医疗因素,而是一个文化、社会、心理等综合因素的复杂问题,不过成功的阴道分娩[15]必须基于多方面的考虑:①剖宫产技术的提高,使首次剖宫产术后的并发症减少;②部分有剖宫产史的孕妇,生育二胎时有强烈的阴道分娩欲望,再加上产科医生与孕妇及家属产前耐心详细的沟通,使人们对剖宫产术后再次妊娠的分娩方式有了新的认识;③母婴监护系统的完善及医疗质量的不断提高。
综上所述,对于有剖宫产史再次妊娠的孕妇,除有再次剖宫产的医学指征外,应鼓励阴道试产。
[1]钟秀英,沈小雅,陈彩儿.2002~2011年剖宫产发生率增高趋势及原因分析[J].中国现代医生,2013,51(24):151-153.
[2]刘玲,冯小风,易桂英.10年间剖宫产率及指征变化与围产儿死亡的关系[J].中国实用妇科及产科杂志,2003,19(1):43-44.
[3]丁卫.前置胎盘合并瘢痕剖宫产30例临床分析[J].安徽医学,2011,33(4):486-487.
[4]陈廉,张潇潇.瘢痕子宫妊娠分娩时机分娩方式的选择[J].中国实用妇科与产科杂志,2010,26(8):594-596.
[5]杨敏怡.彩色超声检测妊娠晚期子宫下段瘢痕厚度对再次剖产的临床意义[J].医学影像学杂志,2011,21(3):474-476.
[6]王慧玲,薛爱芳,乔娜.高龄经产妇妊娠现状及围生期结局分析[J].中国性科学,2014,23(5):71-73.
[7]EmmanuelB.Evaluatingprofessionalsocietyguidelinesonvaginal brith aftei cesarean[J].Semin Perinatol,2010,34(5):314-317.
[8]许延霞.剖宫产术后再次妊娠阴道试产55例分娩方式分析[J].北方药学,2011,8(6):46-47.
[9]谢辛,苟文丽.妇产科学[M].8版.北京:人民卫生出版社,2013:218.
[10]宋柄文,李百鸥.剖宫产术后再次妊娠于试产中应用缩宫素的临床分析[J].医学信息,2014,27(15):434.
[11]谢家凤,张锦英,李莉芳.普贝生用于足月引产60例临床分析[J].中国妇幼保健,2007,22(21):3014-3015.
[12]耿正惠,马楠.剖宫产术后再次妊娠分娩方式的选择[J].中国实用妇科与产科杂志,2000,16(5):275-276.
[13]Martel MJ,MacKinnon CJ.Guidelines for vaginal brith after previous Caesarean brith[J].J Obstet Gynecol Can,2005,27(2):164-188.
[14]余昕烊,漆洪波.剖宫产术后再次妊娠阴道分娩相关问题[J].中国实用妇科与产科杂志,2010,26(8):569-572.
[15]刘丹飞.剖宫产术后瘢痕子宫再次妊娠120例分娩方式探讨[J].中外医学研究,2014,12(16):133-134.

