肺癌患者PICC相关静脉血栓的回顾性分析
陈林 余春华 李俊英
经外周置入中心静脉导管(peripherally inserted central catheter, PICC)因其操作简单、安全、留置时间长,适用于化疗和静脉营养支持等优点,已广泛应用于临床[1,2]。据报道,PICC致静脉血栓发生率为2.0%-37.5%[3],缩短PICC的留置时间,给患者带来极大危害和经济负担,是不容忽视的并发症。为了解肺癌患者发生PICC相关静脉血栓的相关因素及特点,以减少静脉血栓的发生,并提出个体化的护理措施。本研究对1,538例安置PICC的肺癌患者进行回顾性分析,现将发生PICC相关静脉血栓病例情况报告如下。
1 对象和方法
1.1 研究对象 将2010年1月-2013年9月间在华西医院胸部肿瘤病房住院化疗的1,538例肺癌患者作为研究对象。征得患者和家属同意,签署《经外周置入中心静脉导管同意书》,1,538例患者均置入PICC。
1.2 材料 患者使用同一厂家的PICC,PICC连接肝素帽,透明敷贴(10 cm×10 cm)及医用胶布固定导管。
1.3 操作方法 由培训合格的静脉专科护士对患者及家属进行PICC置入相关注意事项的告知,并评估患者血管状况及凝血功能,选择合适的血管在局部麻醉下行PICC置入,送管动作轻柔,减少血管内膜损伤,全程严格无菌操作。置管成功后患者进行胸部X片,确定PICC尖端位于上腔静脉内。
1.4 静脉血管的观察与确诊 患者PICC留置期间,严密观察置管肢体有无肿胀、疼痛、臂围增加等临床症状,对有临床症状疑似发生静脉血栓的患者,行彩色多普勒超声以确诊是否发生静脉血栓。
1.5 静脉血栓处理方法 确诊静脉血栓的患者遵医嘱进行抗凝治疗,嘱患者抬高患肢,指导患者患肢的活动,禁忌按摩患肢,定期监测凝血功能情况。静脉血栓的治疗方案为口服华法令和(或)皮下注射低分子肝素,抗凝治疗2周左右,再拔除PICC。
1.6 统计学方法 采用SPSS 19.0统计软件对数据进行分析,用百分比描述患者血栓在性别、年龄、置管肢体、穿刺静脉、血小板、凝血酶原时间(prothrombin time, PT)、纤维蛋白原值( fibrinogen, FIB)影响下的发生情况;静脉血栓发生的单因素分析采卡方检验,多因素分析采用二元Logistic回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 1,538例患者,男性1,113例,女性425例;年龄25岁-84岁,平均年龄为(55.81±10.45)岁,年龄≥60岁为952例,<60岁为586例;左侧置管322例,右侧置管1,216例;经贵要静脉置管1,348例,肘正中静脉置管119例,头静脉置管71例;血小板计数<100×109/L的82例,(100-300)×109/L的1,277例,>300×109/L的179例;PT<10 s的97例,10 s-14 s的1,426例,>14 s的15例;FIB值<2 g/L的59例,2 g/L-4 g/L的899例,>4 g/L的580例。共发生PICC相关静脉血栓38例,其中男性21例,女性17例;年龄30岁-78岁,平均年龄为56岁,年龄≥60岁为23例,<60岁为15例;经左侧置管13例,右侧置管25例;经贵要静脉置管26例,肘正中静脉置管5例,头静脉置管7例;血小板计数<100×109/L的2例,(100-300)×109/L的34例,>300×109/L的2例;PT<10 s的3例,10 s-14 s的34例,>14 s的1例;FIB值<2 g/L的2例,2 g/L-4 g/L的15例,>4 g/L的21例。以上患者无一例发生肺栓塞。
2.2 静脉血栓的发生率 1,538例患者中出现置管肢体疼痛、肿胀不适或臂围增加2 cm以上等症状共47例,经彩色多普勒超声检查确诊为静脉血栓的患者共38例,PICC相关性静脉血栓的发生率2.47%。其中2010年共置管341例,发生血栓10例,发生率为2.93%;2011年置管342例,发生血栓7例,发生率为2.05%;2012年置管486例,发生血栓10例,发生率为2.05%;2013年1月-9月共置管369例,发生血栓11例,发生率2.98%。
2.3 发生静脉血栓的时间段 38例发生PICC相关静脉血栓的患者中,发生在PICC置管后2周内共28例(71.8%),发生在1个月共内34例(89.5%),发生在置管后1个月以后共4例(10.5%)。最早发生在置管后第2天,最晚发生在置管后的93天。平均天数为(15.12±7.15)天(图1)。
2.4 发生静脉血栓相关因素 对1,538例发生静脉血栓患者相关因素进行分析,单因素分析结果显示,年龄对血栓发生率的影响差异无统计学意义(P>0.05),性别、置管肢体、置管静脉和FIB值差异有统计学意义(P<0.05)(表1)。
2.5 肺癌患者PICC相关静脉血栓的Logistic回归模型 单因素分析结果显示性别、置管肢体、置管静脉及FIB值对PICC相关静脉血栓的发生率的影响有统计学意义(P<0.05),则将性别、置管肢体、置管静脉及FIB值引入二元Logistic回归模型,结果显示性别、穿刺静脉、FIB值进入回归模型,且有统计学意义(表2)。
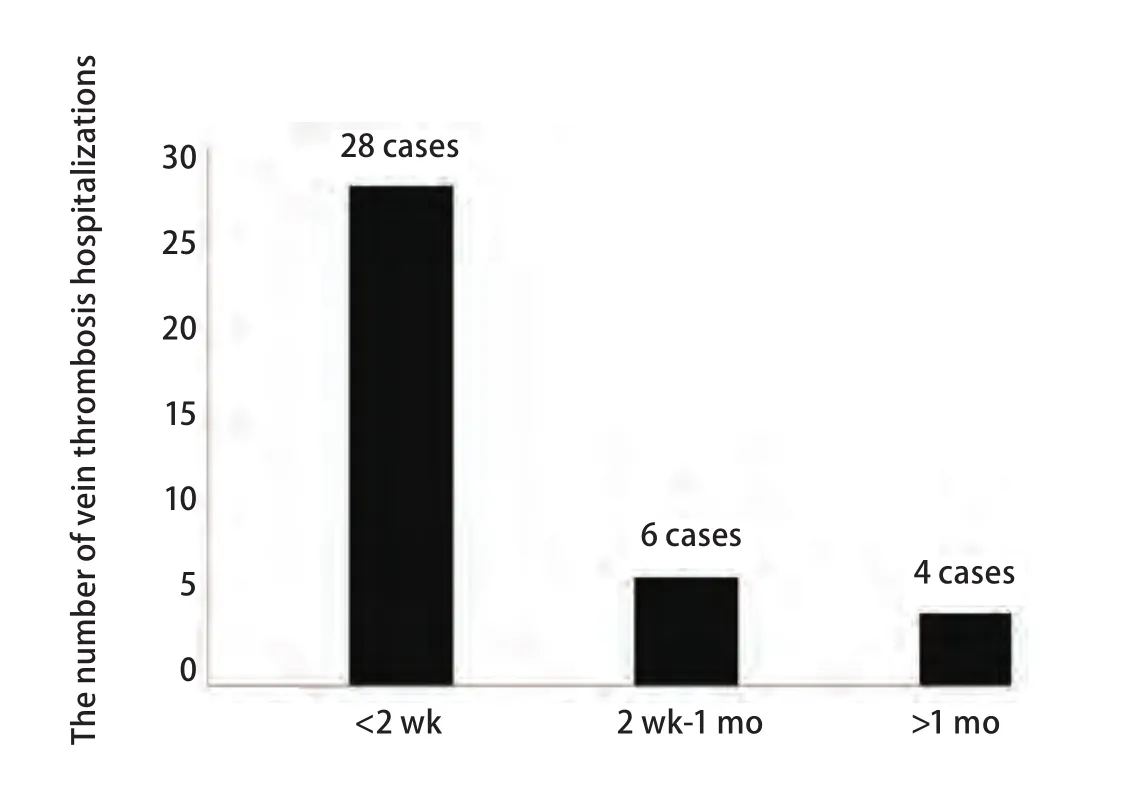
图1 静脉血栓发生时间Fig1 The occurrence time of the vein thrombosis
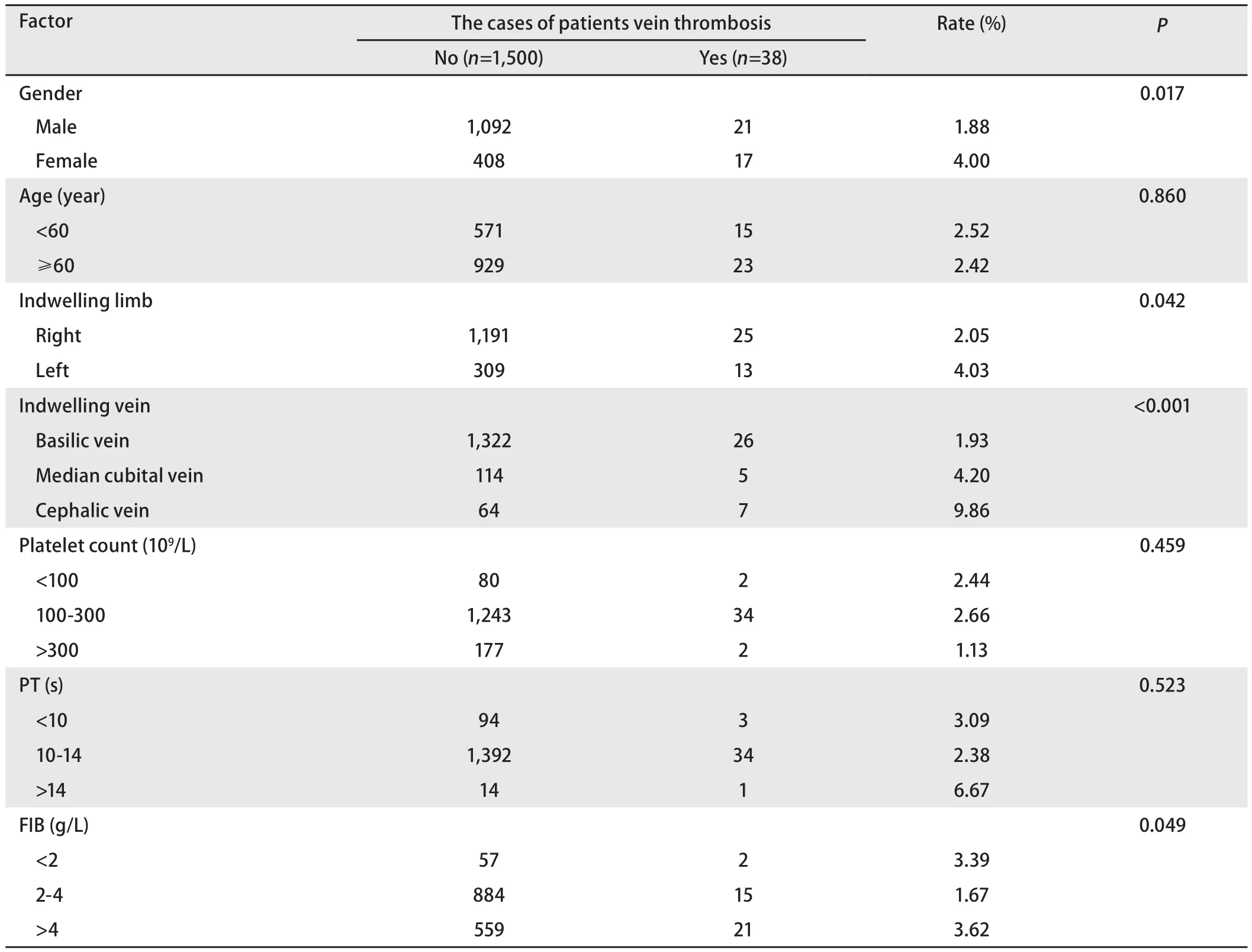
表1 PICC相关静脉血栓的发生率Tab1 The incidence and chi-square test of the vein thrombosis associated with peripherally inserted central catheters
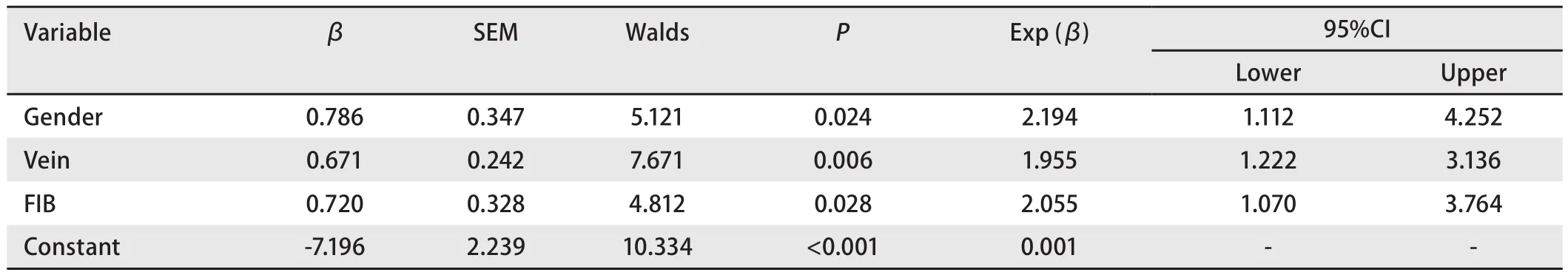
表2 Logistic回归分析结果Tab2 The result of Logistic regression analysis
3 讨论
PICC相关静脉血栓是后果严重、并受到广泛关注的并发症,发生率为2%-37.5%[3]。本研究PICC相关血栓发生率为2.47%。在不同研究静脉血栓的发生率差异较大,这可能与纳入研究的标准有关。有研究[4]显示PICC相关血栓发生率为38.5%的研究中,包括了无症状的PICC相关静脉血栓;而本研究主要针对有症状的患者进行分析,发生率为2.47%,这与Evans[5]和King[6]结果相似。在本研究中,静脉血栓的诊断是采用彩色多普勒超声,而静脉血栓诊断的金标准是静脉造影,但因其成本高,而且有创,不作为首选。
本研究中的38例PICC相关静脉血栓患者,发现血栓的平均天数为(15.12±7.15)天。在Yi等[7]和Ong等[8]的研究报道中显示PICC相关血栓发生的平均时间分别为(12.45±6.17)天、(12.41±11.0)天,与本研究结果接近,所以在置入PICC 2周左右应警惕静脉血栓的发生。在PICC置入早期,置管过程引起的血管内膜损伤尚未恢复,同时导管留置过程中随着患者的活动也会对血管内膜产生刺激,进而增加血栓形成的风险。所以应对早期带管患者进行重点关注和健康教育:指导患者在置管后72 h做握拳活动,热敷置管静脉以及加强饮水。
研究结果显示,性别是PICC相关静脉血栓的危险因素,女性患者较男性患者更容易发生静脉血栓。而针对此因素的研究国内外观点尚不统一。Allen等[9]与母斐等[10]的研究提示性别与静脉血栓无明确相关性;而Fletcher等[11]研究结果显示男性患者的发生率高于女性患者。但值得注意的是,在本研究中的425例女性患者中,超过85%的患者年龄高于50岁,处于此年龄阶段的女性由于雌激素下降,会增加血液粘度。所以,女性患者也应成为关注的重点人群。
置管静脉的选择与PICC相关静脉血栓的发生有相关性,且头静脉的血栓发生率高于贵要静脉及肘正中静脉。这与Marnejon等[12]的研究结果相同。所以在PICC置入前,护理人员应掌握血管结构,充分评估患者血管情况,选择合适的穿刺血管。因贵要静脉管径粗、静脉瓣少,是PICC置入的首选静脉,头静脉内静脉瓣膜较多,其管腔由下至上逐渐变细,分支多,且汇入中心静脉的角度小,增加置管难度及反复送管的次数。同时血管损伤是PICC相关静脉血栓形成的始动因素,置管困难、反复送管会加重对血管的损伤,增加静脉血栓的危险。所以在PICC置入时,尽量避免选择头静脉,同时争取一次性穿刺成功及送管。
此外,研究结果显示FIB值与PICC相关静脉血栓密切相关,FIB值>4 g/L的患者的静脉血栓发生率高于FIB值≤4 g/L的患者。1946年,Angele等[13]提出静脉壁损伤、血流缓慢和血液高凝状态是造成静脉血栓形成的三大要素。纤维蛋白原与全血粘度、血沉及血小板聚集之间呈正相关,提示血浆纤维蛋白原含量升高,可使血液粘度增高,从而使血液处于高凝状态,促进血栓形成[14]。所以在PICC置入前和留置过程中,不能忽视患者凝血功能的监测,FIB值>4 g/L的患者尽量避免PICC置入,如因治疗的需要安置PICC,应该密切监测患者置管肢体的症状与FIB值,及时发现异常,早期干预,早期处理。
年龄、置管肢体、血小板计数及PT不是PICC相关静脉血栓的危险因素。相关研究[7,11]表明置管肢体、PT对PICC相关血栓发生无影响,与本研究结果一致;目前的针对年龄及血小板计数的相关研究结果尚不统一[15,16],故有待进一步探讨和分析。
肿瘤本身就是一种血栓形成的潜在因素,肿瘤细胞可以激活凝血因子V,能使血液粘度增高[17],而接受PICC置入的肿瘤患者,穿刺本身会对血管壁造成损伤,均会增加静脉血栓的发生率。为减少PICC相关静脉血栓的发生,静脉专科护士在不断提高穿刺技能同时,还要根据患者情况,选择合适的静脉、凝血功能正常的患者进行PICC置入,加强置管肢体的观察和患者健康教育,以便有效控制静脉血栓的发生,延长PICC的使用时间。

