肝静脉压力梯度对食管静脉曲张内镜下止血患者再出血的预测效果
何祎,姜宏刚,陆薇,童珠红
·论著·
肝静脉压力梯度对食管静脉曲张内镜下止血患者再出血的预测效果
何祎,姜宏刚,陆薇,童珠红
(浙江省宁波市第九医院 消化内科,浙江 宁波 315020)
目的研究探讨肝静脉压力梯度(HVPG)预测内镜下食管静脉曲张套扎术(EVL)后2周内再出血的预测效果。方法采用前瞻性研究设计,观察有肝硬化食管静脉曲张出血史的患者112例,入院48 h内检测HVPG。采用多元Logistic回归及受试者工作特征曲线(ROC)法进行分析。结果Logistic回归结果显示:HVPG和Child-Pugh分级是EVL术后早期再出血的独立危险因素;HVPG预测EVL术后早期再出血的ROC曲线下的面积为:0.823(0.745~0.901)(P<0.05),并且当HVPG=16.46 mmHg时,灵敏度和特异度均最高,分别为:85.45%和69.12%。结论HVPG可以作为预测EVL术后2周内是否发生再出血的独立危险因素,具有较高的预测价值;当HVPG=16.46 mmHg其预测价值达到高峰,灵敏度为85.45%,特异度为69.12%。
肝静脉压力梯度;内镜下食管静脉曲张套扎术;再出血;预测效果
急性静脉曲张出血是肝硬化的主要并发症之一,尽管在过去的几十年中,急性出血的预后得到了极大改善,但其病死率仍较高,约为15%~20%[1-2]。以往有研究报道了几种与急性静脉曲张出血预后较差有关的危险因素[3]。从理论上讲,可以根据此类危险因素将患者发生急性出血的危险分类,从而针对影响治疗效果及预后的影响因素进行评估。但在临床上,上述危险因素常常被忽略,而采取同样的治疗手段。肝硬化患者在入院后的48 h内,若肝静脉压力梯度(hepatic venous pressure gradient,HVPG)≥20 mmHg,其预后往往较差。近年来也有研究表明:HVPG≥20 mmHg的患者的治疗失败率较高[4-5]。对于急性静脉曲张出血的治疗,目前临床上推荐使用标准的治疗手段:血管活性药物+内镜诊治+预防性抗生素,治疗失败率大大下降。因此,内镜下食管静脉曲张套扎术(endoscopic esophageal varix ligation,EVL)在临床得到普遍推广[6]。有学者提出:EVL术后发生再出血的风险可以通过简单易测的指标进行预测[2]。本研究采用前瞻性观察研究设计方案,评估HVPG在预测EVL术后发生早期再出血的风险的临床价值,旨在为减少EVL术后再出血提供参考依据。
1 资料及方法
1.1一般资料
本研究采用前瞻性观察研究设计方案,选取2011年1月-2013年1月,在本院采用食管静脉曲张套扎术治疗的肝硬化食管静脉曲张急性出血、并检测HVPG的患者112例为研究对象。其中,男79例,女33例,年龄21~82岁,平均(58.63±11.23)岁。
1.2研究方法
1.2.1EVLEVL采用美国COOK公司生产的六环套扎器,以齿状线附近为起点,按照次序在不同平面进行螺旋状套扎,每次套扎6~18点(平均9个点),然后生长抑素持续静脉泵入5~7 d。手术由具有5年以上执业经验的消化内科医师完成。
1.2.2HVPG的测定患者入院48 h内经皮穿刺肝静脉插管法和球囊导管法两种方法测量肝静脉压力,HVPG的计算公式为:HVPG=肝静脉楔压(hepatic venous wedge pressure,WHVP)-游离肝静脉压(free hepatic venous pressure,FHVP)[7-8]。经皮穿刺肝静脉插管法和球囊导管法均可,经患者知情同意后,根据患者的意愿选择。最终,采用经皮穿刺肝静脉插管法测压者65例,采用球囊法测压者47例。每位患者均重复测量3次,最终结果为3次测量的平均值。
1.2.3EVL术后早期再出血的界定自术后24 h起,至术后2周内具有如下症状者可诊断为EVL术后早期再出血:①再发呕血或黑便;②胃管内抽出血性液体,同时血红蛋白、红细胞压积进行性下降;③临床上有低血容量休克证据;④有急性或慢性出血表现,需输血者[9]。
1.3观察指标
1.3.1既往史详细记录患者的既往出血史、脾切除或脾栓塞史、EVL史、经皮经肝食管胃底曲张静脉栓塞史、非选择性D-受体阻断剂用药史记。并详细记录患者术前食管静脉曲张程度,是否具有红色征和门静脉高压性胃病。
1.3.2实验室检查指标包括:白细胞计数(white blood cell,WBC)、血红蛋白(hemoglobin,HGB)、血小板计数(platelet count,PLT)、凝血酶原时间(prothrombin time,PT)、白蛋白(albumin,Alb)和总胆红素(total bilirubin,TBfl) 等并据此进行肝功能Child-Pugh分级。
1.4术后随访
是否有EVL术后早期再出血,是否有术后腹水、腹膜炎和肝性脑病等并发症。随访终点为EVL 后2周。
1.5统计学方法
数据采用SPSS 13.0进行计算,计量资料采用均数±标准差()的形式表示,两组间比较采用t检验,不符合参与检验的采用t’检验;计数资料采用例(%)表示,组间比较采用χ2检验,如有必要采用Fisher确切概率法;采用受试者工作曲线分析HVPG的诊断价值,检验水准α=0.05。
2 结果
2.1不同HVPG的患者主要临床参数比较
以HVPG=20 mmHg为界值,将患者分为两组,主要临床参数比较结果见表1。结果显示:相对于HVPG<20 mmHg组患者,HVPG≥20 mmHg组患者年龄更低,饮酒率、胆红素水平、Child-Pugh评分及MELD评分、早期出血率、ICU入住时间、平均住院时间和输血量等均较高,差异具有统计学意义(P<0.05)。
2.2有无早期出血患者的主要临床参数比较
有早期出血组和无早期出血组患者的主要临床参数比较结果见表2。结果显示:有早期出血组的患者静脉曲张出血史比例、胆红素、Child-Pugh评分、MELD评分、活动性出血率、ICU入住时间、输血量和HVPG等均高于无早期出血组,差异具有统计学意义(P<0.05)。
2.3Child-Pugh分级与HVPG的关系分析
图1显示:Child-Pugh分级与HVPG具有密切关系,Child-Pugh分级越高,HVPG≥20 mmHg的比例越高,3组间差异有统计学意义(χ2=16.34,P= 0.000)。
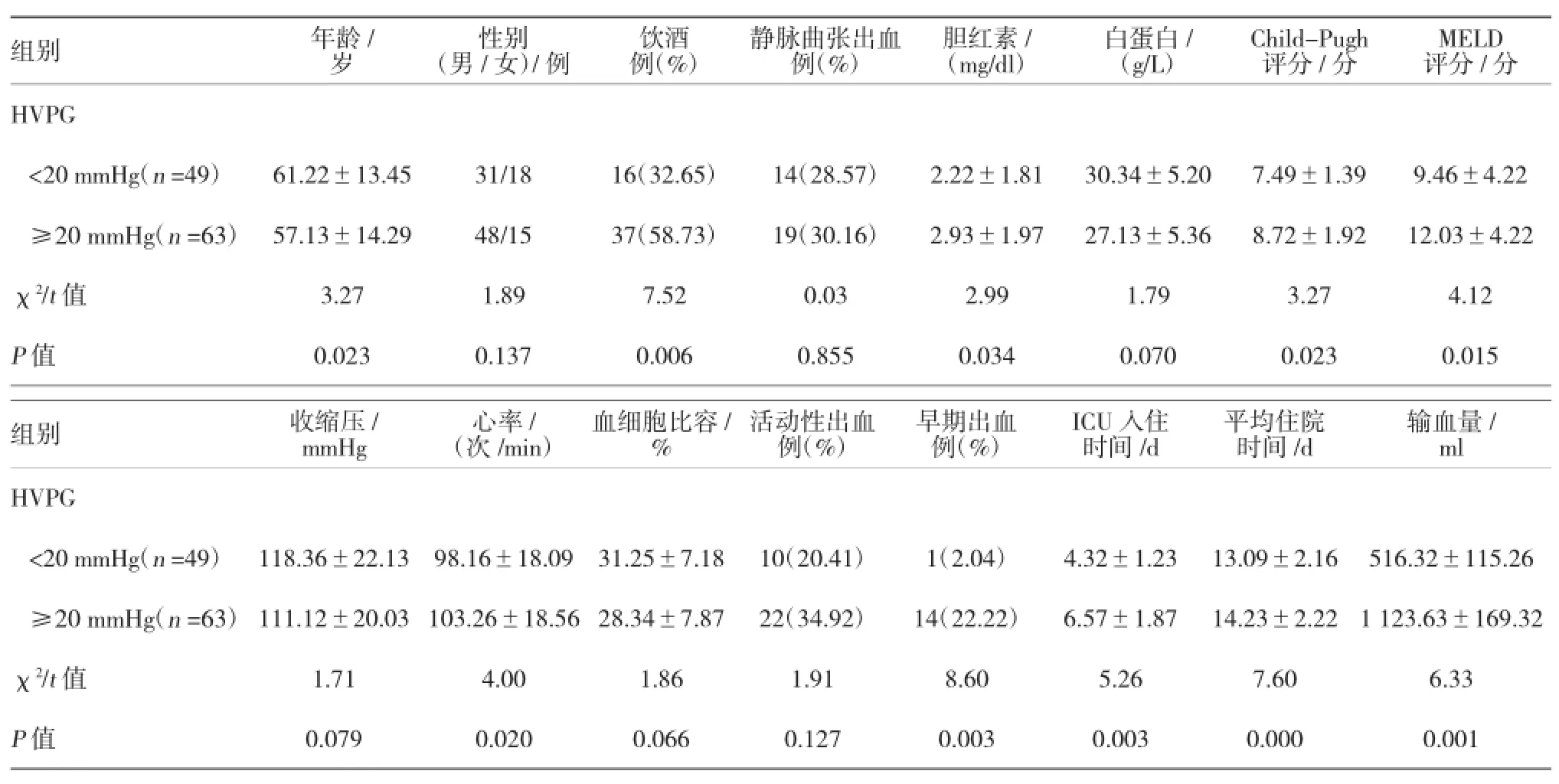
表1 不同HVPG的患者的主要临床参数比较

表2 有无早期出血患者的主要临床参数比较
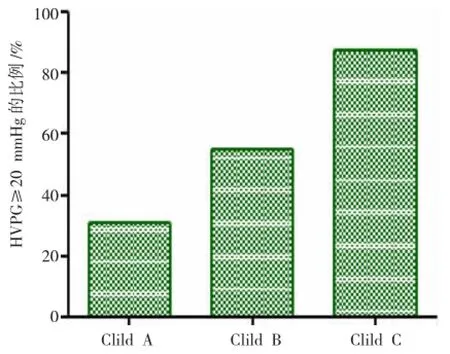
图1 Child-Pugh分级与HVPG的关系分析
2.4EVL术后早期出血的多因素Logistic回归分析
表3为EVL术后早期出血的多因素Logistic回归分析结果,HVPG和Child-Pugh分级进入Logistic回归方程。结果提示:HVPG和Child-Pugh分级为EVL术后早期出血的独立危险因素。
2.5HVPG预测EVL术后早期出血的受试者工作特征曲线
HVPG预测EVL术后早期出血的受试者工作特征曲线见图2。当HVPG=16.46 mmHg时,HVPG预测EVL术后早期出血的价值达到高峰,灵敏度为85.45%,特异度为69.12%,曲线下的面积为0.823 (0.745~0.901),差异具有统计学意义(P<0.05)。

表3 EVL术后早期出血的多因素Logistic回归分析

图2 HVPG预测EVL术后早期出血的受试者工作特征曲线
3 讨论
近年来,EVL凭借其安全、有效、简单的优势已成为临床上用于食管静脉曲张破裂出血止血和预防出血的代表性治疗手段[1,9-10]。据随机对照临床试验结果表明:EVL术后1~4 d内可发生急性炎症,3~7 d内由坏死转而发生痂皮脱落,留下浅表溃疡。病理组织学研究结果显示:黏膜下炎症和疤痕已形成,黏膜下曲张静脉消失。临床研究同时表明:EVL术后极少发生出血和穿孔等严重并发症[11-12]。近年来,EVL手术有了巨大的进步,但EVL术后的早期再出血仍时有发生,且一旦发生危及患者生命。因此,探寻能够灵敏预测和评估EVL术后早期再出血的危险生物标志物或客观指标参数,对减少EVL术后再出血、改善预后、降低病死率和延长生存期具有重要的临床价值。但遗憾的是,目前国内外对于EVL术后在出血的危险因素及预测指标研究较少,且尚未达成一致意见。
有研究报道认为:患者的曲张静脉数、血甲胎蛋白、凝血酶原活动度、空腹血糖等指标可能是EVL术后早期再出血的危险因素[2,7,13]。另有研究结果提示:腹水量、门静脉血栓、血红蛋白等指标可以作为预测EVL术后早期再出血独立危险因素[14]。本研究结果提示:根据有无早期再出血进行分组,患者的肝功能Child-Pugh分级、HVPG差异具有统计学意义,出血组明显高于未出血组。以有无出血作为因变量,以患者的年龄、性别、年龄、饮酒、静脉曲张出血史、胆红素、白蛋白、Child-Pugh分级、HVPG、收缩压和心率等作为自变量,行多因素Logistic回归分析,结果显示:Child-Pugh分级和HVPG进入方程,两者均为EVL术后早期再出血的独立危险因素。
Child-Pugh分级是一种临床上经常使用的评价肝硬化患者的肝脏储备功能的分级标准,综合患者的一般状况、腹水、血清胆红素、血清白蛋白浓度及凝血酶原时间等综合评定,分数越高,肝脏储备功能越差[15-17]。Child-Pugh分级可以独立的预测EVL术后早期再出血说明:EVL术后早期再出血与患者的肝脏储备功能具有重要关系,该功能越差,越容易引发EVL术后再出血。HVPG是医学界普遍认可的用于评估门静脉高压患者的病情、治疗效果、预后的金标准,一般认为:当HVPG≥12 mmHg时,食管静脉曲张急性出血的风险增大。国外研究报道:当HVPG≥20 mmHg时,肝硬化静脉曲张出血的患者手术治疗失败的几率增大,病死率随之提高[18]。本研究结果显示:HVPG与Child-Pugh分级具有良好的相关性,Child-Pugh分级越高,HVPG也越高。同时也有报道与本研究结果基本一致,认为:HVPG可以作为独立的预测食管静脉曲张急性出血治疗效果的危险因素[19]。上述研究结果提示:HVPG在预测EVL术后食管静脉曲张出血方面具有预测价值。
HVPG在预测EVL术后食管静脉曲张出血时,其阈值的确定也是一个非常重要的因素。因此,本研究采用ROC曲线分析HVPG在预测EVL术后食管静脉曲张出血的阈值。结果发现:当HVPG=16.46 mmHg时,其预测EVL术后有无食管静脉曲张出血的灵敏度和特异度均达到最大值,ROC曲线下的面积为0.823(0.745~0.901),差异具有统计学意义(P<0.05)。
综上所述,本研究结果表明:HVPG可以作为预测EVL术后2周内是否发生再出血的独立危险因素,具有较高的预测价值;当HVPG=16.46 mmHg其预测价值达到高峰,灵敏度为85.45%,特异度为69.12%。
[1]QI XS,FAN DM.Hepatic venous pressure gradient measurement before TIPS for acute variceal bleeding[J].World J Gastroenterol,2014,20(23):7523-7524.
[2]SILKAUSKAITE V,PRANCULIS A,MITRAITE D,et al.Hepatic venous pressure gradient measurement in patients with livercirrhosis:a correlation with disease severity and variceal bleeding [J].Medicina(Kaunas),2009,45(1):8-13.
[3]GULZAR GM,ZARGAR SA,JALAL S,et al.Correlation of hepatic venous pressure gradient with variceal bleeding,size of esophageal varices,etiology,ascites and degree of liver dysfunction in cirrhosis of liver[J].Indian J Gastroenterol,2009,28(2): 59-61.
[4]BURROUGHS AK,THALHEIMER U.Hepatic venous pressure gradient in 2010:optimal measurement is key[J].Hepatology,2010,51(6):1894-1896.
[5]VILLANUEVA C,ARACIL C,COLOMO A,et al.Clinical trial: a randomized controlled study on prevention of variceal rebleeding comparing nadolol+ligation vs.hepatic venous pressure gradient-guided pharmacological therapy[J].Aliment Pharmacol Ther,2009,29(4):397-408.
[6]CHELLIAH ST,KESHAVA SN,MOSES V,et al.Measurement of hepatic venous pressure gradient revisited:Catheter wedge vs balloon wedge techniques[J].Indian J Radiol Imaging,2011.21 (4):291-293.
[7]RIPOLL C,GROSZMANN RJ,GARCIA-TSAO G,et al.Hepatic venous pressure gradient predicts development of hepatocellular carcinoma independently of severity of cirrhosis[J].J Hepatol,2009,50(5):923-928.
[8]KIM MY,BAIK SK,YEA CJ,et al.Hepatic venous pressure gradient can predict the development of hepatocellular carcinoma and hyponatremia in decompensated alcoholic cirrhosis[J].Eur J Gastroenterol Hepatol,2009,21(11):1241-1246.
[9]FERLITSCH A,BOTA S,PATERNOSTRO R,et al.Evaluation of a newballoonocclusioncatheterspecifically designedfor measurement of hepatic venous pressure gradient[J].Liver Int,2015,35(9):2115-2120.
[10]QI X,ZHOU F,LYV H,et al.A novel noninvasive assessment of hepatic venous pressure gradient and portal pressure computed from computed tomography angiography[J].Arch Med Sci,2014,10(5):1052-1054.
[11]ABRALDES JG,VILLANUEVA C,BANARES R,et al.Hepatic venous pressure gradient and prognosis in patients with acute varicealbleedingtreatedwithpharmacologicandendoscopic therapy[J].J Hepatol,2008,48(2):229-236.
[12]SHARMA BC,SARIN SK.Hepatic venous pressure gradient in cirrhosis:role in variceal bleeding,non-bleeding complications and outcome[J].Asian J Surg,2006,29(3):113-119.
[13]PARIKH S.Hepatic venous pressure gradient:worth another look[J].Dig Dis Sci,2009,54(6):1178-1183.
[14]KUMAR A,SHARMA P,SARIN SK.Hepatic venous pressure gradient measurement:time to learn[J].Indian J Gastroenterol,2008,27(2):74-80.
[15]FEDERICO A,ORDITURA M,COTTICELLI G,et al.Safety and efficacy of sorafenib in patients with advanced hepatocellular carcinoma and Child-Pugh A or B cirrhosis[J].Oncol Lett,2015,9(4):1628-1632.
[16]PENG Y,QI X,DAI J,et al.Child-Pugh versus MELD score for predicting the in-hospital mortality of acute upper gastrointestinal bleeding in liver cirrhosis[J].Int J Clin Exp Med,2015,8(1):751-757.
[17]OZTAS E,OZER ETIK D,METIN RO,et al.Comparative assessment of prognostic value for revised-mayo risk model and child-pugh score in patients with primary sclerosing cholangitis [J].Turk J Gastroenterol,2015,26(1):31-35.
[18]YU JI,PARK HC,LIM DO H,et al.Predictive factors for Child-Pugh score elevation in hepatocellular carcinoma patients treated with conformal radiation therapy:dose-volume histogram analysis[J].Tumori,2013,99(2):164-171.
[19]MERKEL C,MONTAGNESE S.Hepatic venous pressure gradient measurement in clinical hepatology[J].Dig Liver Dis,2011,43(10):762-767.
(曾文军编辑)
Effect of hepatic venous pressure gradient(HVPG)to predict the esophageal varices rebleeding
Yi HE,Hong-gang JIANG,Wei LU,Zhu-hong TONG
(Department of Gastroenterology,the Ninth Hospital,Ningbo,Zhejiang 315020,P.R.China)
【Objective】To investigate the effect of hepatic venous pressure gradient(HVPG)in predicting rebleeding in two weeks after endoscopic variceal ligation(EVL).【Methods】A prospective study was designed to observe 112 patients with a history of bleeding from esophageal varices.HVPG was detected within 48h after admission.Logistic regression analysis and the receiver operating characteristic curve(ROC)method were performed to analyze.【Results】Logistic regression results showed that HVPG,Child-Pugh classification were independent risk factors for early rebleeding after EVL.The area under the ROC curve of HVPG forecasting early rebleeding after EVL was 0.823(0.745~0.901)(P<0.05).When the HVPG=16.46 mmHg,the sensitivity and specificity were highest with 85.45%and 69.12%,respectively.【Conclusions】HVPG is an independent risk factor to predict the occurrence of bleeding in 2 weeks after EVL.When HVPG=16.46 mmHg,its predictive value reached a peak and the sensitivity was 85.45%and the specificity was 69.12%.
hepatic venous pressure gradient(HVPG);endoscopic variceal ligation(EVL);rebleeding;predict effect
R571.3
A
1007-1989(2015)10-1056-05
2015-04-25