循证护理在重症吉兰-巴雷综合征机械通气患者早期肠内营养支持中的应用
朱 琳
朱琳:女,本科,副主任护师
循证护理是随着循证医学的发展而出现的护理学概念,它是近年来护理学科发展起来的一种提高护理实践科学性和有效性的方法,其核心思想是运用现有最新、最可靠的科学依据为服务对象提供最佳服务[1]。吉兰-巴雷综合征(GBS)是神经系统的一种由体液和细胞共同介导的自身免疫性疾病,重症GBS 病情进展迅速,早期常发生呼吸肌麻痹,后期死于全身各脏器功能衰竭及并发症,呼吸支持与营养支持是治疗重症GBS 最重要的措施[2]。为探讨循证护理在重症GBS 机械通气患者早期肠内营养(EN)支持中的应用效果,我院神经内科对患者采取循证护理,针对早期肠内营养6 个关键环节进行循证,制定流程及规范性操作等护理干预取得一定效果。现报道如下。
1 资料与方法
1.1 一般资料 收集我院神经内科2009年1月~2013年12月住院的重症GBS 患者48 例,均符合1994年中华神经科杂志编委会制定的诊断标准。其中男27 例,女21 例。年龄16~64 岁,平均32 岁。35 例发病前有呼吸道感染、肠道感染及不明原因发热病史,13 例为不明诱因。病程进展迅速,均出现不同程度的肢体对称性瘫痪,四肢肌力0~1 级。所有患者均有呼吸肌受累,行气管切开,呼吸支持。将2009年1月~2011年12月我院神经内科收治的24 例重症GBS 机械通气早期EN 患者设为对照组,对2012年1月~2013年12月收治的24 例重症GBS 机械通气早期EN 患者设为观察组。两组患者年龄、性别及诱因和四肢肌力等方面比较差异无统计学意义(P >0.05),具有可比性。
1.2 方法 对照组采用常规护理方法,观察组接受循证护理干预即通过查询国内外相关文献数据库及本院图书馆现有文献资源,学习2009年美国推出的《肠内营养支持操作规范》[3]及国内宿英英等[4]针对中国实际情况推出的《神经疾病肠内营养支持操作规范共识》,系统寻找重症GBS 机械通气患者早期EN 的治疗和护理方面的文献,对资料的实用性进行分析,并将获得的证据和护理专业技能、临床经验及患者的需求相结合,制定和实施护理计划,进行护理干预。具体措施如下:
1.2.1 EN 开始时间 医学文献证实,早期EN 可显著改善应激状态下胃肠黏膜的缺血状况,并且可给予胃肠道内的机械刺激,诱导肠黏膜代谢增强,保持及增强胃肠道和肝脏血流,避免应激性溃疡和其他并发症的发生[5]。因此,本组24 例重症GBS 机械通气患者初期治疗后24~48 h 开始营养支持,首选胃肠道途径,并采取充分的措施避免反流和误吸。经肠内途径无法摄入足够的营养素时,及时加用静脉营养,以保证患者能获得足够的液体、能量与各种营养物质的补充。
1.2.2 EN 选择途径 除口摄食外,其他任何形式的肠道喂养都不是完全生理性的。医学文献证实采取鼻胃管途径进行EN,优点在于更接近生理,营养液通过保留了对胃、十二指肠的神经内分泌刺激作用,置管简单,不需常规X 线片确认;并且因为胃的容量较大,对营养液的渗透压不敏感,能够使用的营养液范围较宽,要素饮食、匀浆膳、混合奶等均可使用;并可采用持续输注或分次滴注的喂养方法。本组24 例重症GBS机械通气患者首选鼻胃管途径,均采取了持续输注的喂养方法。
1.2.3 EN 配方选择 EN 制剂应依据患者的肠功能状态与所患疾病进行选择。肠内营养早期应注意“允许性低热卡”原则,避免超负荷的营养供给。注意避免摄入过多的营养,尤其是过多的糖摄入。因为糖摄入过多会使患者体内的二氧化碳量增加,加重呼吸衰竭。本组24 例重症GBS 机械通气患者早期使用百普力、能全力,随着疾病好转,胃肠功能恢复后逐渐添加含有优质蛋白质、碳水化合物、维生素的鸡汤、牛奶、新鲜果汁、菜汁。
1.2.4 EN 输注方式选择 医学文献证实,重症患者胃肠功能排空障碍和肠内营养不耐受的发生率较高,影响EN 的实施;EN 输注方法的选择也往往受膳食性质、喂养管类型大小和营养需要量的影响。但是规范化的EN 护理操作能够减少并发症的发生。本组病例均遵循以下护理原则:(1)体位。在机械通气和EN 时将床头抬高30°~45°,有效避免呕吐、误吸及吸入性肺炎的发生[6]。(2)容量。从少到多,即首日500 ml,3~5 d 内达到全量。(3)温度。膳食的温度保持在38~40 ℃,以略高于体温为宜[7]。(4)速度。采用营养输注泵控制输注速度,根据胃潴留量及有无腹胀、呕吐、腹泻和反流等因素综合考虑喂养速度。一般从慢到快,即首日肠内营养输注20~50 ml/h,次日80~100 ml/h,一般最快不超过120 ml/h。低速、匀速的输入符合人体胃肠蠕动速率,肠道易接受[8]。输注时如发现有不能耐受现象应立即减慢速度或停用。(5)管道。EN 的输注管道24 h 更换1 次,每4 h 用30 ml温开水冲洗管道1 次,每次中断输注或给药前后用30 ml温开水冲洗管道以确保无堵塞。
1.2.5 EN 护理监测 置管时将胃管按常规置入长度(发际到剑突)后再插入7~10 cm[9],使胃管最末一个侧孔进入胃内,预防食物经侧孔反流;置管后严格固定鼻胃管,标记外管道长度,防止移位。每次管饲开始前确认管道位置,采用回抽有胃内容物后目测或检查pH 值法。留置胃管期间,每4 h检查胃管深度1 次。胃潴留量监测:输注营养液过程中,每4 h抽胃潴留量1 次,观察胃液颜色、形状及量,疑为消化道出血即刻送检;如潴留量>100 ml,应停止输入或减慢输入速度,并加用胃动力药[4]。每天记录液体出入量1 次,每4 h 记录恶心、呕吐、腹胀、腹泻、呕血、便血等症状体征1 次,出现问题及时处理。定期检查肝肾功能、血电解质、血糖、血脂、血红蛋白等项目,及时调整营养策略。
1.2.6 EN 支持调整 EN 过程中要积极预防胃肠道反应,包括反流、误吸、腹泻、腹胀、上消化道出血等,如有胃肠道反应,及时给予常规处理,包括减慢输注速度、减少输注总量、更换营养配方、积极寻找原因以及对症处理。每次鼻饲前必须检查胃管的深度,观察胃管有无脱出、移位,酌情翻身、叩背,吸净痰液,充盈气囊;鼻饲后短时间内尽量避免翻身、叩背等刺激动作,以免诱发患者呕吐、误吸。床头保持30°~45°,维持30~60 min,可促进胃排空,预防胃潴留。严格无菌操作,若腹泻与抗生素应用有关,则停用抗生素,补充双歧杆菌、乳酸杆菌等肠道生态菌;腹泻严重时,停止鼻饲EN 液,加强肛周皮肤的护理,及时补充电解质。若血浆白蛋白<25 g,应及时补充。当血性胃内容物<100 ml 时,继续全量减速(每小时20~50 ml)喂养,每天检测胃液隐血试验1 次,直至2 次正常;如血性胃内容物>100 ml 时,暂停喂养,必要时改为肠外营养。本组病例中有1 例患者第3 天出现反流,立即停止鼻饲,给予头低右侧卧位,行气道内吸引及反复气道冲洗;同时开放胃管,抽出残留胃内容物后,采取静脉营养。
1.3 评价方法 比较两组患者营养支持前、治疗7,14 d 后各项营养指标,包括白蛋白(Alb)、血清前白蛋白(PA)、血红蛋白(Hb)的变化及相关并发症和机械通气时间情况。
1.4 统计学处理 采用SPSS 13.0 统计软件,计量资料的比较采用重复测量设计的方差分析和t 检验,计数资料采用χ2或检验。检验水准α=0.05。
2 结 果
2.1 两组患者营养支持前后各项营养指标比较(表1)
表1 两组患者营养支持前后各项营养指标比较(g/L,±s)
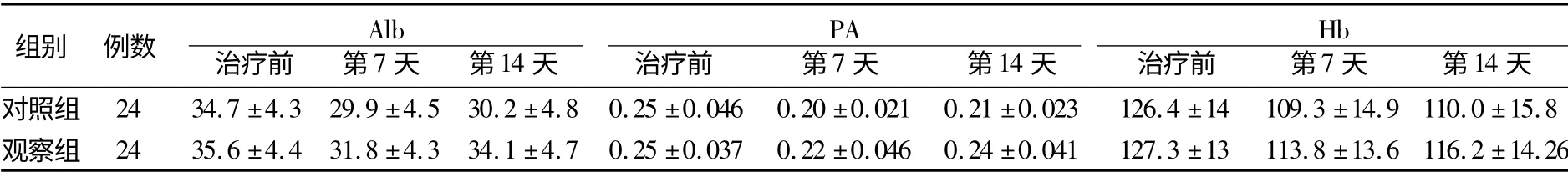
表1 两组患者营养支持前后各项营养指标比较(g/L,±s)
注:两组患者治疗前后各项营养指标比较,组间、不同时间点、组间与不同时间点交互作用差异有统计学意义,P<0.05
组别 例数 Alb治疗前 第7 天 第14 天PA治疗前 第7 天 第14 天Hb治疗前 第7 天 第14 天对照组 24 34.7±4.3 29.9±4.5 30.2±4.8 0.25±0.046 0.20±0.021 0.21±0.023 126.4±14 109.3±14.9 110.0±15.8观察组 24 35.6±4.4 31.8±4.3 34.1±4.7 0.25±0.037 0.22±0.046 0.24±0.041 127.3±13 113.8±13.6 116.2±14.26
2.2 两组患者并发症发生情况比较(表2)
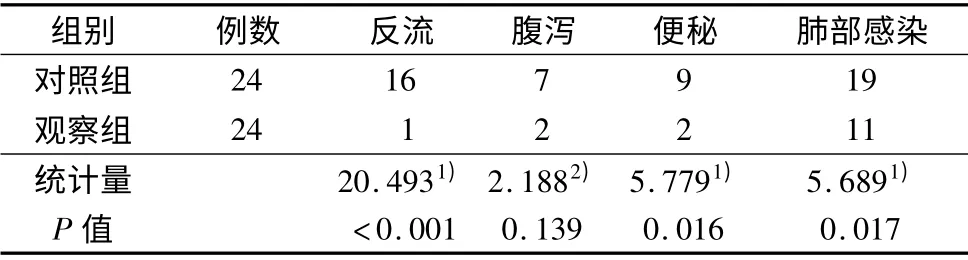
表2 两组患者并发症发生情况比较(例)
2.3 两组患者机械通气时间比较(表3)
表3 两组患者机械通气时间比较(d,±s)

表3 两组患者机械通气时间比较(d,±s)
组别 例数 机械通气时间对照组24 30.40 ±4.50观察组 24 24.60 ±3.70 t 值4.877 P 值 <0.001
3 讨 论
3.1 循证护理能够改善患者营养状况,缩短机械通气时间,减少并发症 重症GBS 由于神经根病理改变重,临床合并症多,病情危重,常常处于高代谢分解状态,分解激素大量分泌,致蛋白质分解、脂肪分解,糖利用减少,易出现负氮平衡[10]。营养支持能改善神经损伤患者的营养状况,增强抵抗力,早期EN 支持十分重要。EN 应用过程中可发生各种并发症,甚至严重并发症,如吸入性肺炎、水电解质紊乱等,限制了营养支持的进展,并可导致许多潜在并发症的发生。结果显示,两组患者治疗后第7 天、第14 天各项营养指标都有所下降,对照组下降明显,而观察组略有下降,两组间进行比较,治疗后观察组Alb,PA,Hb 均明显高于对照组,且并发症发生少于对照组,机械通气时间短于对照组,说明观察组营养支持更加安全有效。
3.2 循证护理提高了护士的专业能力 循证护理是以解决临床问题为出发点,在临床实践中,发现问题,寻找现有最好证据,评价和综合分析所得证据及正确应用结果,以指导护理实践的理论和方法,将最好、最有价值的证据用于护理实践。要求护士具有循证护理实践的素质,既能理解和接受科研证据,又能运用自身所具有的技能,为患者提供个性化的最佳护理方案[11]。循证护理在临床的实施,有助于护士养成科学的思维方式和工作态度,有助于强化护理人员的循证实践意识,培养循证护理思维,规范循证实践方法,尤其是在不确定的情况下,循证可作出较为正确的判断和护理。
综上所述,循证护理应用于GBS 机械通气早期EN 患者,可改善患者的营养状况,缩短机械通气时间,减少并发症的发生,提高救治成功率。
[1]胡 雁.正确认识循证护理推动护理实践发展[J].中华护理杂志,2005,40(9):714-717.
[2]Haldeman D,Zulkosky K.Treatment and nursing care for a patient with Guillain- Barre syndrome[J].Dimens Care Nurs,2005,24(6):267-272.
[3]Bankhead R,Boullata J,Brantley S,et al.Enteral nutrition practice recommendations[J].J Parenter Enteral Nutr,2009,33 (2):122-167.
[4]宿英英,黄旭升,彭 斌,等.神经系统疾病肠内营养支持操作规范共识[J].中华神经科杂志,2009,42(11):788-791.
[5]王传湄,徐丽丹,江美芳.早期肠内营养对预防COPD 机械通气患者应激性溃疡的效果观察[J].临床肺科杂志,2011,16(1):45-46.
[6]伍大清,唐绍辉,童华生.机械通气患者肠内营养的应用及护理[J].现代消化及介入诊疗,2007,12(4):271-272.
[7]周海英,吴爱萍,陈银苹.术前肠内营养对食管癌患者术后营养状况的影响分析[J].中国实用外科杂志,2010,30(2):133-134.
[8]马洁葵.集束化综合护理方案预防危重症患者肠内营养期间发生误吸的效果观察[J].当代护士(学术版),2011(11):87-89.
[9]马娟妹.护理干预预防球麻痹鼻饲患者吸入性肺炎的效果观察[J].护理与康复,2009,8(6):485-486.
[10]胡皓夫.胃肠功能障碍在小儿多器官功能障碍综合征中的地位[J].中国实用儿科重症,2001,16(1):10-11.
[11]肖丽佳,李亚洁.我国临床循证护理现状与展望[J].南方护理学报,2005,12(6):13-15.

