不同麻醉方式对急性腹膜炎伴感染性休克患者围麻醉期的影响
徐晓科
不同麻醉方式对急性腹膜炎伴感染性休克患者围麻醉期的影响
徐晓科
目的 探讨全身性麻醉及复合硬膜外麻醉对急性腹膜炎伴感染性休克患者术后麻醉苏醒时间及认知功能的影响。方法 选取128例急性腹膜炎伴感染性休克患者为研究对象,随机将患者均分为观察组及对照组(n=64),对照组行全身性麻醉,观察组在对照组基础上复合硬膜外麻醉,观察2组患者麻醉药物用量、麻醉苏醒情况及术后并发症发生情况。分别于术前1d,术后1、2、3d应用简易精神状态检查表(MMSE)对2组患者进行评价。结果 观察组术中异氟醚、芬太尼、丙泊酚、维库溴铵用量均显著少于对照组(P<0.05)。观察组出现吞咽反射时间、拔管时间、睁眼时间、答问切题时间显著短于对照组(P<0.05)。观察组术后2、3d评分显著高于对照组(P<0.05)。结论 全身麻醉联合硬膜外麻醉能有效减少麻醉药物应用剂量,缩短患者麻醉苏醒时间,减少患者术后认知障碍的发生。
全身麻醉;硬膜外麻醉;急性腹膜炎伴感染性休克;苏醒时间;认知恢复
急性腹膜炎合并感染是外科中常见的危重疾病,患者病情进展迅速,病情严重,病因复杂[1]。外科手术治疗急性腹膜炎合并感染性休克是临床有效的方法,而术前麻醉对患者手术开展及预后具有重要的意义[2]。本研究对急性腹膜炎合并感染患者应用全身性麻醉及复合硬膜外麻醉,探讨不同麻醉方式对患者术后麻醉苏醒时间及认知功能的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2012年1月~2014年1月上饶市铅山县人民医院急诊收治的128例急性腹膜炎合并感染性休克患者为研究对象,纳入标准:(1)患者均符合中华医学会消化学会对急性腹膜炎合并感染性休克的诊断标准;(2)患者均签署手术同意书。同时排除不明原因性休克、外伤感染、肿瘤及结核患者。其中男65例,女63例;年龄18~78岁,平均年龄(62.3±3.2)岁;病因:急性化脓性阑尾炎22例,坏死性胰腺炎32例,胃穿孔38例,肠梗阻穿孔20例,化脓性胆囊炎16例。根据随机数字表将患者均分为观察组和对照组(n=64),2组患者性别、年龄、病因差异无统计学意义,具有可比性。
1.2 方法 所有患者术前禁食12h、禁饮4h,患者入室后静脉注射复方氯化钠,麻醉前30min给予0.01mg/kg的盐酸戊乙奎醚静脉注射,常规给予10mg地塞米松+0.5mg阿托品静脉滴注。对照组患者面罩给氧,应用0.1~0.2mg/ kg咪达伦唑、2~4μg/kg芬太尼、1.5~2mg/kg丙泊酚、0.06~0.08mg/kg的维库溴铵进行诱导麻醉。快速诱导麻醉后采用0.2%利多卡因进行气管表面麻醉,然后进行气管插管。气管插管后固定气管导管并连接麻醉机,呼吸频率为10~12次/min,潮气量为10mL/kg。术中给予持续吸入1.3%~2%异氟醚,持续泵入2~4mg/kg丙泊酚,间断给予芬太尼,并控制芬太尼总量为4~6μg/kg。观察组选择L1~2腰椎段进行穿刺,并行连续硬膜外麻醉。穿刺成功后将患者头部偏向导管4~5cm,将硬膜外导管固定,注入2%利多卡因5mL。确定硬膜外导管连接无误后注入0.5%罗哌卡因10mL,调节麻醉平面,对患者行全身麻醉并诱导插管,全麻方法与对照组相同。60min后硬膜外给予1mg吗啡及0.6%罗哌卡因,直至手术结束为止。术中常规监测2组患者心率、血压、血氧饱和度,并通过调整七氟醚浓度,增加麻醉碱静脉给药及输液速度从而控制心率及血压在±20%以内。
1.3 观察指标 (1)术后认知功能评定:分别于术前,术后1、2、3d采用简易智力状态检查法(MMSE)[3]对2组认知功能进行评定,通过询问患者一系列问题包括注意力、计算能力、时间、地点定向力、短期回顾、复制图形能力以及语言即刻回忆能力等内容进行评定,满分为30分,总分≤24分为认知功能障碍。(2)记录2组患者麻醉药物用量、术后并发症及术毕至完全清醒所需时间。
1.4 统计学方法 对本组研究的数据采用SPSS17.0统计软件进行分析。计量资料采用“x±s”表示,组间比较采用t检验;计数资料用例数(n)表示,计数资料组间率(%)的比较采用χ2检验;以P<0.05为差异有统计学意义。
2 结果
2.1 2组患者全身麻醉药量对比 观察组术中异氟醚、芬太尼、丙泊酚、维库溴铵用量均显著少于对照组,差异有统计学意义(P<0.05)。见表1。
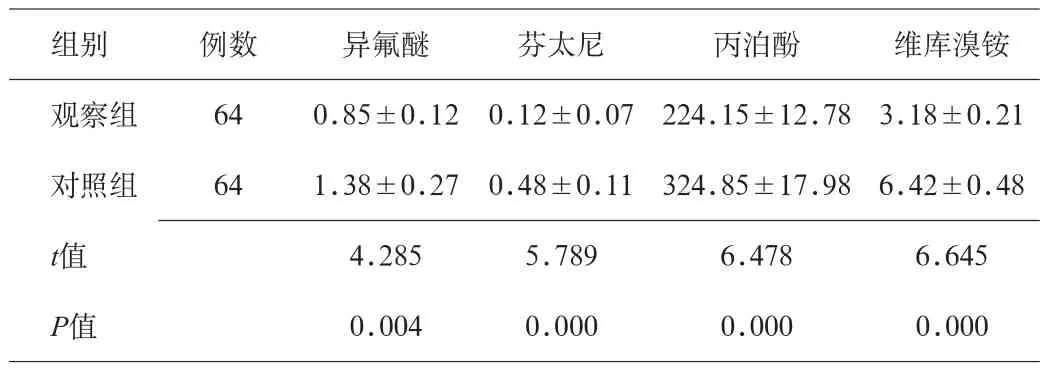
表1 2组患者全身麻醉药量对比(x±s,mg)
2.2 2组患者术毕至清醒时间各指标对比 观察组出现吞咽反射时间、拔管时间、睁眼时间、答问切题时间均显著短于对照组,差异有统计学意义(P<0.05)。见表2。
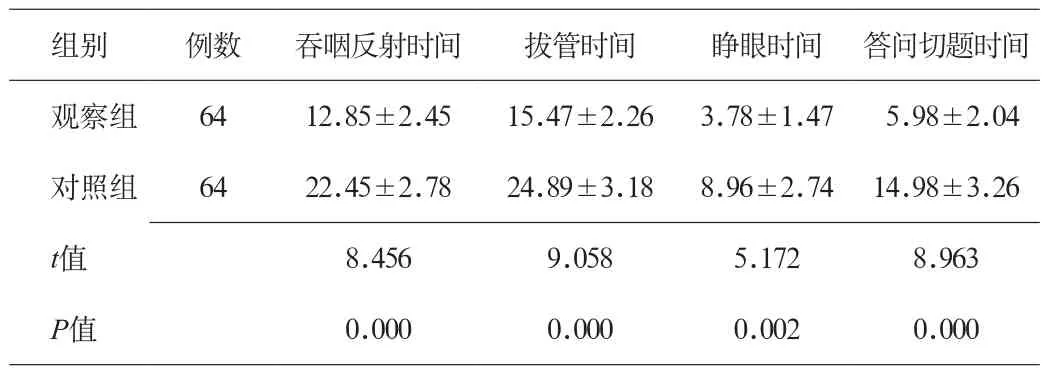
表2 2组患者术毕至清醒时间各指标对比(x±s,min)
2.3 2组患者术前术后MMSE评分对比 观察组术后3、5d MMSE评分均显著高于对照组,差异有统计学意义(P<0.05)。见表3。
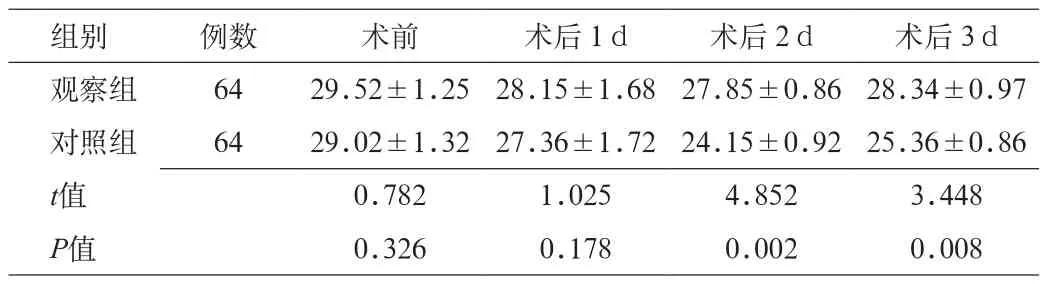
表3 2组患者术后不同时段MMSE评分对比(x±s,分)
3 讨论
急性腹膜炎是常见的外科急腹症,其病理基础是腹膜壁层和(或)脏层因各种原因受到刺激或损害发生急性炎性反应,多由细菌感染,化学刺激或物理损伤所引起。大多数为继发性腹膜炎,源于腹腔的脏器感染,坏死穿孔、外伤等。其典型临床表现为腹膜炎三联征--腹部压痛、腹肌紧张和反跳痛,以及腹痛、恶心,呕吐,发烧,白血球升高等,严重时可致血压下降和全身中毒性反应,如未能及时治疗可死于中毒性休克。部分病人可并发盆腔脓肿,肠间脓肿、和膈下脓肿,髂窝脓肿、及粘连性肠梗阻等并发症[4-5]。由于脏器损伤,导致脏器代偿功能及脏器储备功能下降,使得患者肝、肾对各类麻醉药物的消除及代偿能力将下降,导致患者麻醉苏醒时间延长,影响患者术后认知功能恢复[6-7]。认知功能障碍可增加患者痴呆风险,影响患者术后生活质量。研究显示[8],全身性麻醉复合硬膜外麻醉可有效减少麻醉药物的用量,从而降低麻醉药物在脏器中的蓄积,减轻麻醉药物对神经的损伤,从而有利于患者术后苏醒及快速恢复认知功能。本研究结果显示,观察组术中异氟醚、芬太尼、丙泊酚、维库溴铵用量均显著少于对照组(P<0.05),表明复合硬膜外麻醉能有效减少麻醉药物的应用,缩短患者术毕至苏醒时间,降低患者发生认知障碍的风险,促进患者预后。
[1] 吴风罡.不同麻醉方式对急性腹膜炎伴感染性休克患者围麻醉期的影响[J].中华医院感染学杂志,2013,23(6):1328-1329,1342.
[2] 谢恒韬,潘侠,黄亚医,等.不同麻醉方式对急性腹膜炎伴感染性休克患者围麻醉期影响的临床对比研究[J].现代生物医学进展,2013,13(31):6077-6080.
[3] 张春燕.不同麻醉方式对老年创伤患者术后认知功能的影响[J].当代医学,2012,18(23):79-80.
[4] 鞠衍馨,王晓明.急性坏疽性阑尾炎并感染性休克致全身麻醉苏醒延迟[J].临床误诊误治,2012,25(11):67-69.
[5] 霍云.小儿急腹症手术麻醉[J].中外健康文摘,2011,8(4):116-117.
[6] 张定国,王立生,李迎雪,等.腹腔内镜检查对诊断结核性腹膜炎的价值[J].广东医学,2013,34(5):721-723.
[7] 丁卫卫,张会,张加强,等.外科感染性休克患儿围术期的麻醉管理[J].山东医药,2013,53(42):68-70.
[8] 盛福庭.右美托咪定对硬膜外麻醉后寒颤的预防效果观察[J].当代医学,2014,20(13):136.
10.3969/j.issn.1009-4393.2015.18.050
江西 334500 上饶市铅山县人民医院(徐晓科)

