大骨瓣减压联合脑池引流治疗外伤性颅内血肿合并脑疝的临床疗效对比分析
王东挺 (广东省惠州市中信惠州医院神经外科,广东 惠州 516006)
外伤导致颅内血肿形成并发脑疝患者因脑疝嵌顿于小脑幕裂孔,导致颞叶沟回难以复位,从而造成脑干受压;另外外伤所致脑水肿等导致颅内压力急骤增高,从而使得该类患者预后极差[1],因此选着合适的手术方法就显得尤为重要,本研究选取126 例外伤性颅内血肿合并脑疝住院患者,分别给予大骨瓣减压联合脑池引流与常规大骨瓣减压,比较患者的预后效果,现报告如下。
1 资料与方法
1.1 一般资料:选取2012 年3 月~2014 年8 月本院收治的126 例外伤性颅内血肿合并脑疝住院患者作为研究对象,对所有入院后的患者进行急诊头颅CT 检查,均可见中线结构对侧移位,且伴有鞍上池、环池、侧脑室及第三脑室不同程度缩窄甚至消失,平均GCS 评分(4.55±1.01),符合颅内血肿并发脑疝的临床诊断标准。其中双侧瞳孔散大41 例,单侧散大64 例,去脑强直21 例。此外所有患者在伤后6 h 内发生小脑幕裂孔疝,排除严重心脑血管疾病、重要脏器器质性病变及肝肾恶性肿瘤患者,将患者随机分为观察组和对照组,每组63 例。观察组男38 例,女25 例,平均年龄(44.12±17.84)岁;对照组男36 例,女27 例,平均年龄(45.28±18.42)岁。经统计学分析,两组患者性别、年龄、GCS 评分、瞳孔散大、去皮质强直等一般情况差异均无统计学意义(P >0.05),具有可比性。
1.2 治疗方法:患者入院后进行常规治疗,包括脱水、利尿以及降颅压等。对照组:给予常规骨瓣减压术治疗,具体方法于颞顶或额颞顶行马蹄形颞肌瓣切口进行血肿清除减压;观察组:利用改良的Kelly 问号形切口,由前额发际内沿正中线旁3 cm,向后呈弧形在顶骨结节前转向颞部,到达乳突上缘,从耳后发际边缘拐向前缘止于颧弓上耳屏前约1 cm,行骨瓣钻孔手术,使用咬骨钳对骨窗进行扩大,前至颞窝,后至乳突前部,向下去除颞骨鳞部等,清除血肿,轻抬颞叶使其暴露小脑幕裂孔缘,将环池打开,大量脑脊液涌出,脑皮层自然下陷,硬膜扩大减张修补缝合,术中利用额骨骨膜或颞肌浅筋膜行硬膜扩大修补[2]。
1.3 评价方法及观察指标:对两组患者进行半年随访,采用格拉斯哥预后评分表(glasgow outcome scale,GOS)对患者预后状况进行评价,1 分为死亡;2 分为植物状态,仅存在轻微反应;3分为重度残疾,需要他人照顾;4 分为轻度残疾,可进行大部分工作生活;5 分为恢复良好,存在极轻微的缺陷[3];比较两组患者术前到术后1 周颅内压(intracranial pressure,ICP)、格拉斯哥昏迷评分(glasgow coma scale,GCS)。
1.4 统计学方法:采用Epidata3.0 双核录入数据,所有数据利用SPSS17.1 软件进行统计学分析,计量资料用均数±标准差表示,两组间比较采用t 检验,计数资料用率或构成比表示,患者预后效果为等级资料,采用秩和检验比较,其余采用χ2检验,以P <0.05 差异具有统计学意义。
2 结果
2.1 两组患者ICP 变化情况比较:两组患者术前ICP 无差异(P >0.05),术后1 天、3 天及1 周,对照组ICP 显著高于观察组,差异均有统计学意义(P <0.05)。见表1。
表1 两组患者ICP 变化情况比较
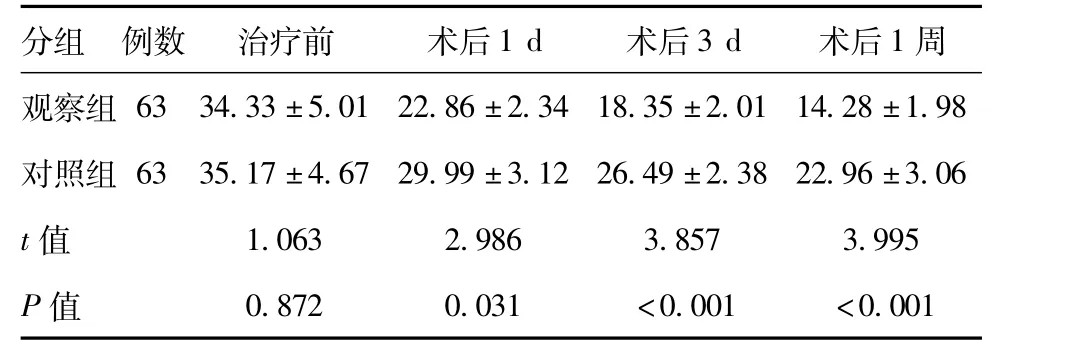
表1 两组患者ICP 变化情况比较
分组 例数 治疗前 术后1 d 术后3 d 术后1周观察组63 34.33±5.01 22.86±2.34 18.35±2.01 14.28±1.98对照组63 35.17±4.67 29.99±3.12 26.49±2.38 22.96±3.06 t 值 1.063 2.986 3.857 3.995 P 值0.872 0.031 <0.001 <0.001
2.2 两组患者意识水平变化比较:两组患者术前GCS 评分无差异(P >0.05),术后1 天、3 天及1 周,观察组GCS 评分均显著高于对照组,差异均有统计学意义(P <0.05)。见表2。
表2 两组患者意识水平变化比较
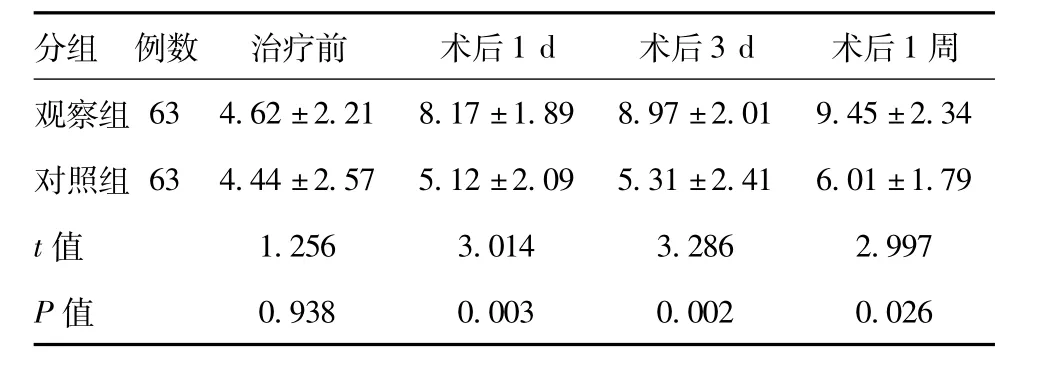
表2 两组患者意识水平变化比较
分组 例数 治疗前 术后1 d 术后3 d 术后1周观察组63 4.62±2.21 8.17±1.89 8.97±2.01 9.45±2.34对照组63 4.44±2.57 5.12±2.09 5.31±2.41 6.01±1.79 t 值 1.256 3.014 3.286 2.997 P 值0.938 0.003 0.002 0.026
2.3 两组患者预后比较:随访半年后,观察组患者预后效果显著优于对照组,差异具有统计学意义(P <0.05)。见表3。

表3 两组患者预后效果比较[例(%)]
3 讨论
外伤性颅内血肿所导致的脑疝在形成之后,由于小脑幕裂孔疝中嵌顿,使得颞叶沟回无法复位,从而导致了脑干受压。另外患者在受伤之后形成的脑水肿以及脑肿胀会使得患者颅内压快速升高,因此患者在术后最为严重的并发症就是脑梗死,其中又以大脑后动脉闭塞为主,常会引起脑干缺血和功能衰竭的发生,预后效果不理想,采用手术减压是治疗的关键,清除颅内血肿和坏死的脑组织,降低颅内压力,开放闭锁的脑池及导水管复位脑疝,解除脑干受压[4]。
大骨瓣减压术对颅内的坏死脑组织以及血肿进行清除之后,可以把脑脊液逐步的吸出,使得脑皮层产生自然下陷,可有效的控制颅内压,脑疝对脑干形成的压迫得到释放,脑组织功能得到了保护。但是常规大骨瓣减压术减压窗很难接近底端,无法进行有效的减压,尤其对额颞叶底部损伤的出血,由于暴露不够充分,通常没有办法进行彻底止血,导致脑组织在切口交接处皮缘缺血坏死[5]。而在术后对患者采取持续的脑池引流,可以有效地避免脑血管痉挛的发生,使得微循环障碍得以改善,对缺血性脑梗死也有很好地预防效果,起到了保护脑功能的作用。本研究显示,大骨瓣减压联合脑池引流治疗组患者术后经常出现脑组织4.44%,而常规大骨瓣减压组患者良好率仅为19.05%,提示大骨瓣减压联合脑池引流较常规大骨瓣减压外伤性颅内血肿合并脑疝效果更明显,患者的预后更好。
综上所述,大骨瓣减压联合脑池引流治疗外伤性颅内血肿合并脑疝能够有效降低颅内压、彻底清除颅内血肿及坏死脑组织,复位脑疝,有利于患者的预后,值得进一步在临床上推广应用。
[1] 郑家地.大骨瓣减压联合脑池引流术在外伤性颅内血肿合并脑疝患者的临床疗效[J].中国实用神经疾病杂志,2014,17(2):73.
[2] 林友城,严国凤,苏肇植,等.紧急钻颅及顺序硬脑膜剪开术治疗特重型颅脑损伤伴脑疝[J].中国临床神经外科杂志,2011,16(9):533.
[3] Wetzel EA,Kingma PS.Subgaleal hemorrhage in a neonate with facer X deficiency following a non-traumatic cesarean section[J].Journal of perinatology,2012,32(4):304.
[4] 李凤强.大骨瓣减压及脑池引流治疗外伤性颅内血肿并发脑疝临床研究[J].中国实用神经疾病杂志,2012,15(22):13.
[5] 徐 震,黄李法,吕晓皑,等.大骨瓣减压对不同年龄重型颅脑创伤患者脑血流量及脑代谢的影响[J].中华神经外科杂志,2011,27(1):62.

