胸椎椎旁肿瘤的诊断和治疗策略
成惠林,杭春华,任建安
0 引 言
胸椎旁肿瘤种类众多,有良性肿瘤,也有恶性肿瘤。包括:骨瘤、骨软骨瘤、动脉瘤样骨囊肿、神经鞘瘤、浆细胞瘤、淋巴瘤、骨巨细胞瘤、骨肉瘤等原发肿瘤,还有来自肺、乳腺、前列腺、胃肠等部位的转移性肿瘤。日常工作中常因缺乏经验而误诊。现将2015 年4 月23 日我院教学大查房中1 例T8椎体旁病变的诊断、治疗过程整理报道如下,以期为此类疾病的诊疗提供借鉴。
1 病例介绍
患者,女,51 岁。因体检发现椎旁占位10 余天于2014 年9 月10 日入我院治疗。患者于入院2 周前体检时胸部X 线片示T8椎体右侧占位,破坏附件,无胸痛,无发热,无肢体麻木乏力,后于2014 年8 月27 日至鼓楼医院就诊,胸部CT(平扫+增强)提示:T8椎体右侧附件区骨质破坏,软组织肿块;右中肺及左下肺肺大泡形成,见图1。胸椎增强MRI也提示:T8椎体右侧占位,见图2。为求进一步诊治患者就诊于我院。患者既往20 余年曾行甲状腺结节手术,术后恢复顺利,病理结果不详。否认肝炎、结核、疟疾等传染病史,否认高血压等病史,否认外伤史,否认输血史,自诉无过敏史,预防接种史不详。患者生于原籍,无长期外地居住史无疫区居住史,无疫水、疫源接触史,无放射物、毒物接触史,无毒品接触史,无吸烟史,无饮酒史,无中毒史。家族中无传染病及遗传病史。
1.1 体格检查 入院时体格检查未发现明确的阳性体征。辅助检查:胸椎MRI(平扫+增强,2014-08-29,鼓楼医院)提示:T8椎体右侧占位,破坏附件。胸部CT(平扫+增强,2014-08-24,鼓楼医院)提示:T8椎体右侧附件区骨质破坏,软组织肿块;右中肺及左下肺肺大泡形成。
1.2 入院诊断 T8椎体右侧占位、右中肺及左下肺肺大泡形成。
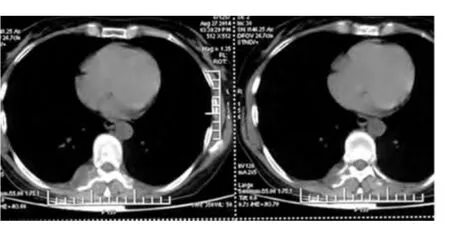
图1 患者胸部CT 示T8椎体旁病变
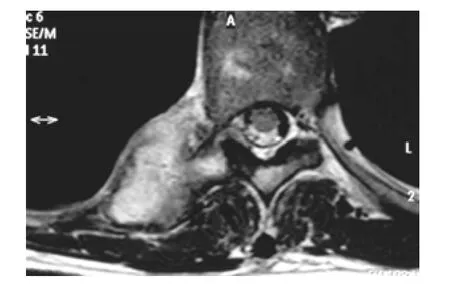
图2 患者胸椎MR 示T8椎体旁病变
1.3 治疗及随访 入院后完善相关检查,积极术前准备。查阅文献,胸椎旁肿瘤种类众多,有良性肿瘤,也有恶性肿瘤。包括:骨瘤、骨软骨瘤、动脉瘤样骨囊肿、神经鞘瘤、浆细胞瘤、淋巴瘤、骨巨细胞瘤、骨肉瘤等原发肿瘤,还有来自肺、乳腺、前列腺、胃肠等部位的转移性肿瘤。为排除转移性脊柱肿瘤可能,行全身PET-CT 检查提示:T8椎体右侧附件区单一病灶,未见其他病灶。后采取彩超引导下行胸椎右侧缘肿块穿刺活检术,术后病理报告:弥漫生长的甲状腺滤泡组织并累犯骨骼,结合病史及临床所见符合甲状腺滤泡癌转移。免疫组化标记示:TG(3+),TTF-1(3+),CK7(3+),Ki-67 <1%(+)。请相关多学科会诊,根据会诊意见,行血液学检查,结果提示:血甲状腺球蛋白(TG)265.3 μg/L 升高,复查甲状腺超声:甲状腺右叶见4 个微小结节,未见明显恶性征象,均考虑为良性结节。予以内分泌治疗,定期复查。经治疗后7 个月复查MRI,胸椎旁病灶无变化,见图3。患者仍无新发症状和体征,正常生活。
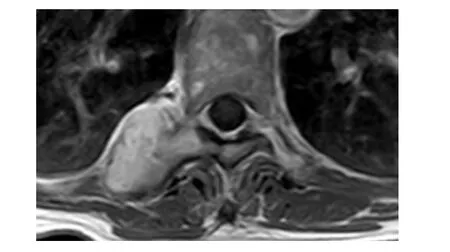
图3 T8椎体旁病变患者治疗后胸椎MRI 增强扫描图像
2 病例讨论
超声诊断科孟庆欣副主任医师:本例患者为明确病变性质,于我科进行穿刺活检。此类患者,一般情况下多考虑CT 定位下穿刺活检,但是该患者穿刺窗口小,进针倾斜角度大,紧邻肺组织,取材困难,操作不当易致气胸,不能得到足够的组织标本作为病理标本。所以选择超声引导下穿刺活检。超声介入的优势是实时动态地观察穿刺部位,指引穿刺针方向,选择最佳的穿刺路径,可以取得足够多的活体组织标本。术前需进行细致精心的准备工作,尽可能避免血管及脏器的损伤,并可以对肿瘤活检的部位进行针对性的选择。超声、CT 和MRI 引导下穿刺各有利弊,应综合实际择佳应用。
病理科吴楠主治医师:本例患者B 超引导下的穿刺活检组织,大体观察:灰白条索样组织两条,长分别为0.4 cm 和1.0 cm,直径0.1 cm,组织保存满意。显微镜下可见:弥漫生长的大小不等的甲状腺滤泡组织,内含胶质成份,腺泡壁细胞分化可,核浆比正常,无明显异型细胞,组织中可见破坏的骨小梁,说明组织侵犯破坏骨质。免疫组化标记:TG(3+),TTF-1(3+),CK7(3+),Ki-67 <1%(+)。甲状腺球蛋白(TG)为甲状腺滤泡合成的糖蛋白,主要用于甲状腺原发和转移癌的诊断;甲状腺转录因子1(TTF-1)为参与胚胎性甲状腺发育调控作用的核蛋白,主要用于肺肿瘤及甲状腺肿瘤的诊断;细胞角质蛋白7(CK7)主要用于乳腺、肺、甲状腺肿瘤的诊断;Ki-67 可判断肿瘤细胞增殖程度,提示患者预后情况。甲状腺滤泡癌应与甲状腺乳头状癌滤泡亚型、甲状腺滤泡癌样肾细胞癌、腺泡细胞癌滤泡亚型相鉴别。综合考虑送检组织病理为:甲状腺滤泡癌骨转移。病理角度看,乳头状癌预后好,滤泡癌次之。甲状腺滤泡癌占甲状腺恶性肿瘤的10%~15%,发病年龄在50 岁左右。碘缺乏和放射线接触为可疑致病原因。可以发生在原位甲状腺和异位甲状腺组织中。出现远隔部位的转移,常累及肺和骨。分子病理检查有助于进一步明确病变性质。
普通外科顾军主任医师:甲状腺癌患者的预后和年龄有重要相关性,45 岁是一个重要的年龄节点。是否有远处转移是与患者预后密切相关的另一个重要因素,出现远处转移特别是骨转移,预后较差。针对转移性甲状腺癌,原发病灶的完整切除是影响预后的关键因素。完整切除原发病灶不仅可以帮助准确判断分期以评估预后,同时也是制定术后治疗方案和术后随访的必要前提。甲状腺全切除或近全切除手术去除尽可能多的甲状腺组织,才有可能在术后利用血液甲状腺球蛋白和全身I131显像准确地进行复发转移的随访观察。为尽可能地减少复发转移风险,充分的手术治疗是分化性甲状腺癌治疗最为关键的部分,在此基础上还可联合放射性碘治疗,TSH 抑制治疗以及外放射治疗等辅助治疗措施。与其他肿瘤不同的是,远处转移不是甲状腺癌手术治疗的禁忌症,去除包括原发病灶在内的全部甲状腺,仍然是转移性甲状腺癌初始治疗的重要环节。单发甲状腺癌骨转移患者行甲状腺切除联合转移病灶切除预后明显优于保守治疗。在影响转移性甲状腺癌预后的相关因素中,高龄患者预后差于低龄;转移部位与患者预后有明显相关性,骨转移并发内脏转移预后最差。本例患者治疗建议:①行甲状腺全切除/近全切除。②术后行I131全身显像进行评估和随访。③转移病灶的处理根据有无症状及摄碘情况综合考虑。
肿瘤内科管晓翔主任医师:肿瘤学临床实践指南(NCCN)中指出仅有占2%的未分化甲状腺癌可考虑行肿瘤化疗,且不是必须。内科治疗中主要以分子靶向药物治疗为主。针对本例患者治疗建议分类治疗原则:①局部无症状:内分泌治疗,左旋甲状腺素片抑制,TSH+双磷酸盐治疗。②局部有症状:行放疗、射波刀、姑息性手术治疗。
核医学科朱虹主任:放射性核素治疗的特点是:①靶向性;②持续性低剂量率照射;③高吸收剂量;④正常和邻近组织损伤小。I131治疗分化性甲状腺癌包括:①清甲治疗:采用I131清除术后残留的甲状腺组织。②清灶治疗:采用I131清除手术不能切除的转移灶。针对本例患者的治疗建议:①目前暂不建议应用I131治疗;②建议外科评估,尽可能切除转移灶和甲状腺组织;③纳入随访体系,TG、I131全身扫描监测疾病进展。
放疗科朱锡旭主任:结合患者的病理诊断、临床检查,该患者诊断明确,肿瘤恶性程度不高,患者临床症状和体征不明显。单发甲状腺癌骨转移可行手术+ I131或外照射放射治疗;多发甲状腺癌骨转移可行I131、89Sr 或153Sm-EDTMPD,必要时行手术或外照射放射治疗。但是放射治疗的不足包括:①效果慢:放射治疗对疼痛缓解率虽可达75%以上,但一般在1 ~2 周后才能显示效果。②稳定性:无法解决因肿瘤破坏而造成的脊柱不稳定,有增加椎体塌陷、压迫神经的危险。对于本例患者的治疗建议:外科手术切除首选,如手术完全切除可随访观察;如手术未完全切除,辅以放射性同位素治疗;上述治疗仍不能有效控制肿瘤,可采用放射治疗,剂量30Gy/10 次;如果患者拒绝手术或者有手术禁忌症,可以考虑采用射波刀治疗。
神经外科成惠林主任医师:本病例的特点是偶然发现的、无症状的胸椎旁转移性甲状腺滤泡癌,常规治疗方法可以是直接切除胸椎病灶、术后病理明确再切除甲状腺、和/或核素治疗。但是,对于一种预后良好的占位性病变,发挥多学科诊疗团队的优势,制定适应具体病情的个体化的治疗方案,也不失为一种合理的选择。
神经外科杭春华主任医师:在本例患者的实际治疗中进行了多学科病例讨论。考虑到患者无症状,偶然体检发现病变,病理明确为甲状腺滤泡癌,生长缓慢,20 年来一直是带瘤生存。如果手术切除病灶加甲状腺切除,对患者干扰一定是明显的。经权衡利弊并征求家属的同意,先行甲状腺素片、双磷酸盐等保守治疗,门诊随访,如内科保守治疗效果不佳,则考虑行I131放疗。必要时手术切除胸椎病灶,和/或加甲状腺切除术。
3 专家点评
病理科周晓军主任:甲状腺癌是一个古老的疾病,可能是人类最惰性的一个癌症类型,此患者正好体现了这个特性。我们不知道此患者的椎旁甲状腺癌是转移性,还是原发性。患者20 年前曾在当地行甲状腺结节手术,由于当时病历资料未保存,故无法判断为甲状腺癌。一般肿瘤评价生存率是3 年、5年,而甲状腺癌则需要更长时间,即使20 年后发生转移也为常见。我们至今无法当时就明确滤泡状癌是否有转移倾向,唯一辨别方法是看其是否突破包膜。目前,我国的甲状腺癌发病率升高,一个主要原因是检查手段很敏感,很小的肿瘤就能被诊断出来。对于<1 cm 的病灶,国际上循证医学证明,手术与不手术,患者5 年的生存率无显著差别,但这类患者是否过度治疗不得而知。该患者也许因为20 年前病理科没有诊断为甲状腺癌,才度过了20 年的美好时光。如果当时按甲状腺癌处理,患者过去20 年的生活质量将会是极低的。
呼吸与危重症医学科施毅主任:此病例的治疗方案是不确定的,有讨论的价值。总结几点:①本病例从一开始就考虑肿瘤了,其实思路还应放宽点,还要包括脓肿等非肿瘤性疾病。②活检穿刺的方法是多种多样的,可以超声引导穿刺,也可以CT 引导下穿刺。③对有人提出的穿刺针道播散转移,有这种现象,但比例很少,好处还是更多,不必因为个别转移的风险而失去早期诊断的机会。④赞同对患者做出的治疗决定。现在对肿瘤的治疗,我们不担心治疗不够,而是担心治疗过度。我们接受当代最新技术,放疗、化疗增加了患者身体上和经济上的负担,而仅仅延长了患者1 ~2 个月的生存期。所以,我们需要认真思考,什么才是最适合患者的治疗。
4 结 语
面对一个占位性病变,是以切除病变为目的,还是以患者生活质量为标准,本病例给我们提供了一种临床思维的方式。任何治疗方法都是有利有弊的,密切观察治疗效果、加强随访、根据病情变化适时调整治疗方案是非常重要的。

