应用微型营养评估简表对老年科住院患者进行营养评估及预后调查
陈 伟,杨炯贤,胡 景,张 玲,王秋梅,康维明
应用微型营养评估简表对老年科住院患者进行营养评估及预后调查
陈 伟1*,杨炯贤1,胡 景2,张 玲2,王秋梅3,康维明4
(中国医学科学院北京协和医院:1肠外肠内营养科,3老年医学科,4基本外科,北京 100730;2首都医科大学附属复兴医院营养科,北京 100073)
探讨老年科住院患者营养状态与临床结局的关系。入选98例2011年11月至2012年3月在中国医学科学院北京协和医院老年科住院的≥60岁的患者进行前瞻性调查。入院72h内完成实验室指标、微型营养评估简表(MNA-SF)、膳食回顾、人体测量和体成分分析等营养评定,观察临床结局(死亡、并发症及总住院时间等)。98例患者均全部完成了整个调查,年龄(74.06±7.90)岁。MNA-SF结果正常营养状态者40例(40.82%),营养不良危险37例(37.76%),营养不良21例(21.43%)。营养不良者年龄(79.1±9.3)岁,明显高于其余两组(均<0.05)。营养不良者前白蛋白[(114.7±62.5)mg/L,=19]水平明显低于营养正常组[(204.0±65.2)mg/L,=37,<0.05]和营养不良危险组[(175.1±58.3)mg/L,=34,<0.05]。营养不良组感染并发症(28.6%)明显高于营养正常组(12.5%)和营养不良危险组(5.4%)。营养不良组的平均住院时间[(21.9±8.9)d]均高于营养正常组[(14.9±5.9)d]和营养不良危险组[(15.9±7.5)d,均<0.05)]。所有患者死亡2例,均发生在营养不良组。住院老年患者,营养不良及营养不良危险的发生率较高。营养不良延长住院老年患者的住院时间,增加感染并发症,甚至可能增加死亡风险。
住院老年患者;营养不良;微型营养评估简表;预后
随着社会和经济的发展,人们生活水平不断提高,人类平均寿命普遍延长,人口老龄化日益明显,已成为当今世界众所瞩目的问题。我国已进入老龄化社会。老年人由于特殊代谢特点和疾病的作用容易罹患营养不良,而住院老年人营养不良现象更加普遍,发生率高达30%~50%[1,2]。微型营养评估简表(Mini Nutritional Assessment Short-Form,MNA-SF)是Guigoz等[3]提出的一种专门评价老年人营养状况的方法。MNA-SF操作简单、无创伤、耗时较短,能较早发现存在营养不良危险的人群,具有良好的敏感性、特异性及预测值[4,5]。
本研究应用MNA-SF对中国医学科学院北京协和医院老年病房住院患者进行营养筛查,通过问卷调查了解可能导致营养不良的因素,应用生物电阻抗技术对所有入组受试者进行人体成分分析,分析营养不良老年人体成分的变化,以及对临床预后的影响。
1 对象与方法
1.1 对象
选取2011年11月至2012年3月北京协和医院老年示范病房因内科疾病入院的老年患者。
入组标准:(1)住院时间≥72h,年龄≥60岁;(2)患者本人或看护人员能够明确回答调查者的问题;(3)自愿参与评估与调查;(4)签署知情同意书。
排除标准:(1)住院时间<72h;(2)患者本人或看护人员不能明确的回答调查人员问题;(3)不自愿参与本调查者。
1.2 方法
1.2.1 营养风险评估 由经过培训的专业营养师统一采用MNA-SF对入组住院老年人进行营养评估,评价其营养状态,营养正常组12~14分,营养不良危险组8~11分,营养不良组0~7分。所有筛查在此次入院后1周内完成。
1.2.2 实验室检查 清晨空腹抽取静脉血采用自动生化分析仪检测血清白蛋白、前白蛋白、高敏C反应蛋白(high sensitivity C-reactive protein,hs-CRP)、血常规。
1.2.3 人体指标 身高(精确0.1cm),体质量(精确0.5kg),体质量指数(body mass index,BMI),上臂围(精确0.1cm, 左臂自然下垂, 测上臂中点的周长(middle arm circulation,MAC),握力(精确0.1kg使用握力计连续测量两次,取最大值)。为确保调查资料的准确性, 包括营养评估表的填写和人体测量均由专业人员进行询问、测量和填写。
1.2.4 生物电阻抗仪 由同一名专业人员应用生物电阻抗仪(Biospace in-body 720)对所有受试者进行测量,受试者着统一病号服,用75%乙醇擦拭电极片和与电极接触的皮肤。受试患者应除去身体上所有的金属物品,若已安装了起搏器或不能下床活动者,不再进行这项测试。受试者根据要求摆放手脚位置,手和脚尽量充分与电极片进行接触,测试期间,受试者应平稳站立在仪器上面,不得摇晃。检测得到人体各成分及相关参数。
1.2.5 临床结局 受试者的临床结局调查通过病例进行相关信息收集。包括住院时间(住院时间>30d时,均按照30d进行计算),感染并发症种类和数目,非感染性并发症种类和数目,新发疾病的名称及数目,是否死亡。
1.3 统计学处理
应用SPSS18.0对数据进行统计分析,计量资料应用均数±标准差来表示,计数资料应用非参数检验。以<0.05为差异有统计学意义。
2 结 果
入组住院老年患者98例,年龄(74.06±7.90)岁,其中男性38例,年龄(76.21±7.98)岁,女性60例,年龄(72.70±7.59)岁。
2.1 营养状态筛查结果
应用MNA-SF进行营养评价,根据评估得分情况将入组的98例患者分为营养正常组、营养不良危险组和营养不良组。其中营养正常组40例,占40.82%;营养不良危险组37例,占37.76%;营养不良组21例,占21.43%。按照营养评分的结果,比较各组间的年龄、≥80岁的人数及男性在其中所占的比例,并进行卡方检验,结果发现营养不良组的年龄较其他两组高,差异具有统计学意义(<0.05;表1)。

表1 营养状态分组与年龄的相关性
MNA-N: Normalized by Mini Nutritional Assessment Short-Form; MNA-MR: Malnutrition Risk by Mini Nutritional Assessment Short-Form; MNA-M: Malnutrition by Mini Nutritional Assessment Short-Form. Compared with MNA-M group,*<0.05; compared with MNA-MR group,#<0.05
2.2 入组患者饮食摄入能量和实验室检查结果
营养正常组和营养不良危险组患者饮食摄入能量显著高于营养不良组(<0.05),3组患者总蛋白水平差异均无统计学意义(>0.05),营养正常组和营养不良危险组患者白蛋白和前白蛋白水平均显著高于营养不良组患者(<0.05)。营养正常组和营养不良危险组患者hs-CRP水平显著低于营养不良组(<0.05;表2)。
2.3 可能导致患者营养不良的因素
营养正常组和营养不良危险组在膳食摄入类型,进食量的变化,口服多重药物情况方面显著优于营养不良组(<0.05),营养不良组接受非固体类食物比例更高,进食量下降更多。3组间咀嚼能力差异均无统计学意义(>0.05;表3)。
2.4 生物电阻抗测定结果
应用生物电阻抗技术对能够接受体成分测定的患者进行人体成分测定,结果发现营养正常组和营养不良危险组的BMI和肱二头肌围度均低于营养不良组,差异具有统计学意义(<0.05;表4)。
2.5 营养不良的并发症情况及住院时间
营养不良组感染并发症与非感染并发症累加数占所在组别的百分比均高于营养正常组和营养不良危险组,但差异没有统计学意义(>0.05)。营养不良组的住院时间均显著高于营养正常组和营养不良危险组(<0.05)。入组患者中死亡2例,均发生在营养不良组(表5)。
3 讨 论
随着医疗水平的提高,人类寿命不断延长,老年人罹患各种躯体疾病的比例也随之增多。其中老年住院患者死亡率与住院期间营养不良有密切关系[6−8]。所谓营养不良主要与蛋白质缺乏、能量不足有关,以机体消耗、生长发育停滞、免疫功能低下和器官萎缩为特征。营养不良是一个复杂的临床综合征,临床诊断依赖于临床表现、进食状况和各种测定指标:包括体质量、身高、肌肉消耗及白蛋白等。发生营养不良的危险因素非常多,与患者的躯体状况、各种感染性疾病、免疫力下降、进食状况及住院时间密切相关[9]。本研究中,老年住院患者营养不良发生率为21.43%,营养不良危险达到37.76%,营养正常者仅占住院患者的40.82%。这与Guigoz等[10]研究报道的住院老年患者营养不良发生率为30%~60%基本一致。多项临床研究证明老年住院患者发生营养不良或存在营养不良危险的比例极高。
此外,本研究显示营养不良老年住院患者的平均摄入量更低,更多地接受非固体类营养膳食(流食或营养支持等),同时反映机体快速相内脏蛋白的指标血清前白蛋白也显著低于营养正常者(<0.05)。这反映出老年患者住院期间蛋白质能量营养不良与慢性能量缺乏、摄入不足以及摄入能力下降等相关。前白蛋白是肝脏合成的一种糖蛋白,通常状况下半衰期只有1.9d,已经成为目前临床工作中对于近期营养变化的判定标准之一,也可以用来反映营养支持的效果。
在老年且营养不良的人群,体质量下降会显著增加发病率和死亡率,需要定期监测体质量,以更好地了解疾病转归[11]。这不仅适用于住院患者,同样适用于门诊患者和社区老年人群。BMI是临床工作中最常用判定营养状态的指标之一,但在本研究中显示,营养不良组的BMI略高于其余两组,主要基于两方面原因,一方面单独BMI受身高、水肿的影响不能作为老年人营养状态判定的标准指标,另一方面一些重度营养不良的老年患者,往往处于卧床状态而无法接受人体成分的监测,也可能影响统计结果的判断。说明各种营养评估手段均有一定的局限性,需要多种评价进行综合判断[11−13]。

表2 各组能量摄入和实验室检查结果
MNA-N: Normalized by Mini Nutritional Assessment Short-Form; MNA-MR: Malnutrition Risk by Mini Nutritional Assessment Short-Form; MNA-M: Malnutrition by Mini Nutritional Assessment Short-Form; TP: total protein; Alb: albumin; PAB: prealbumin; hs-CRP: high sensitivity C-reactive protein. Compared with MNA-M group,*<0.05
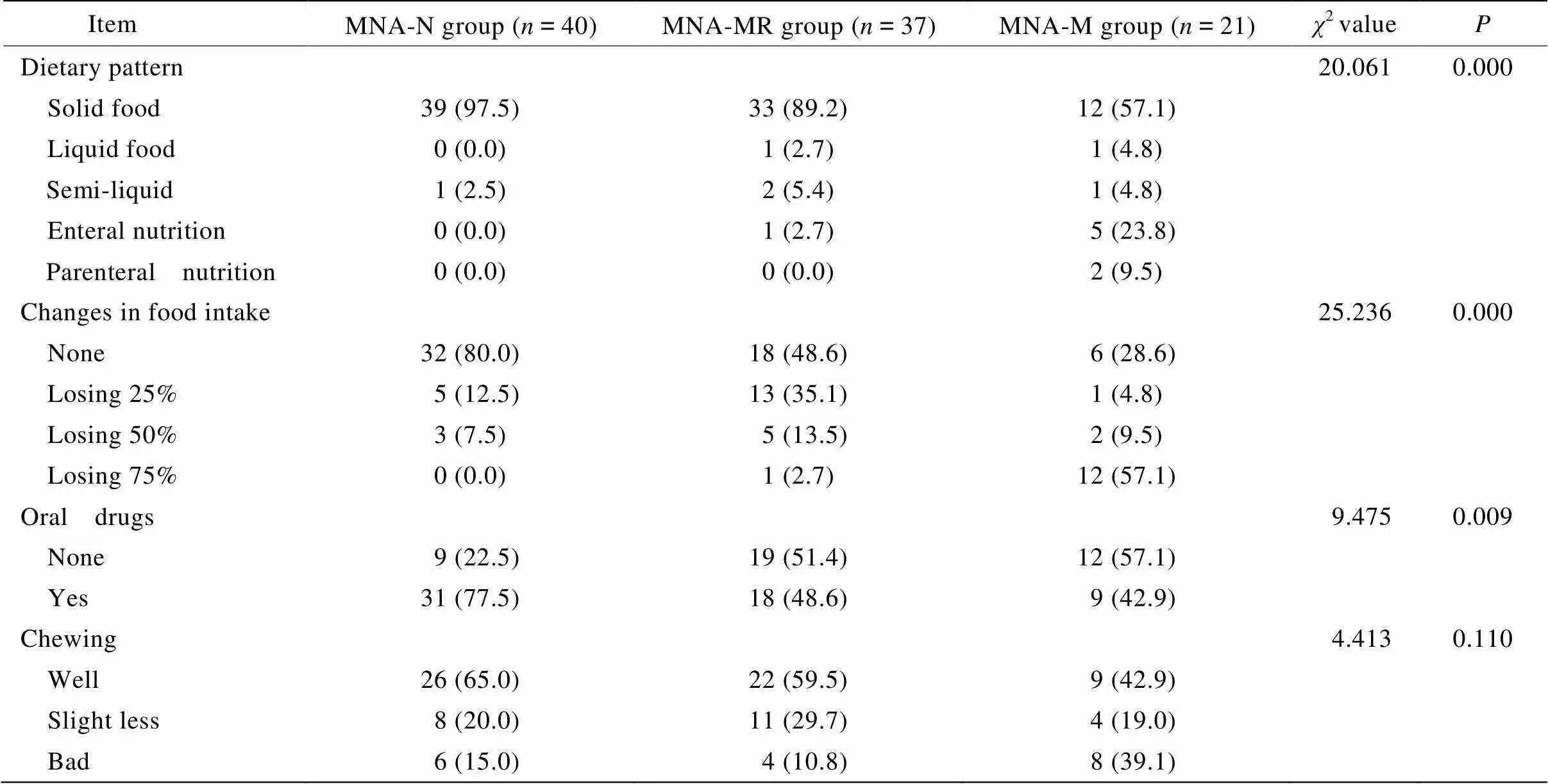
表3 营养不良相关因素
MNA-N: Normalized by Mini Nutritional Assessment Short-Form; MNA-MR: Malnutrition Risk by Mini Nutritional Assessment Short-Form; MNA-M: Malnutrition by Mini Nutritional Assessment Short-Form

表4 各组营养相关参数
MNA-N: Normalized by Mini Nutritional Assessment Short-Form; MNA-MR: Malnutrition Risk by Mini Nutritional Assessment Short-Form; MNA-M: Malnutrition by Mini Nutritional Assessment Short-Form; BMI: body mass index; LST: lean soft tissue; SM: skeletal muscle. Compared with MNA-M group,*<0.05
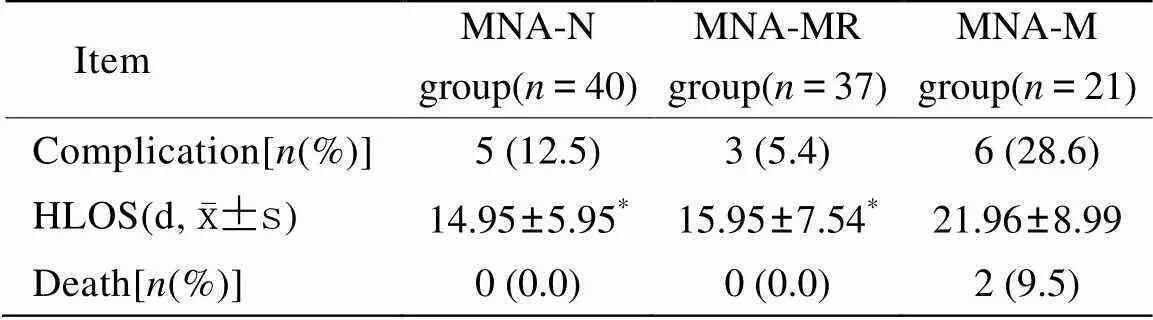
表5 感染并发症和住院时间
/p>MNA-N: Normalized by Mini Nutritional Assessment Short-Form; MNA-MR: Malnutrition Risk by Mini Nutritional Assessment Short-Form; MNA-M: Malnutrition by Mini Nutritional Assessment Short-Form, HLOS: length of hospital stay. Compared with MNA-M group,*<0.05
本次调查研究还发现,营养不良组的住院时间明显较营养正常组和营养不良危险组延长,各项营养指标,如前白蛋白也有明显下降,与赵兆兰等[14]报道相似。可能由于我院收治的老年患者大多为内科慢性疾病,以心血管疾病、呼吸系统疾病、糖尿病、老年性痴呆及脑血管疾病为主,营养不良组的摄入情况较其余两组明显减少,并且咀嚼能力,进食量情况均较差。反映营养不良组营养储备的指标(肌肉量和握力等)亦低于营养正常组和营养不良危险组。本研究中患者在观察期间死亡2例,也均发生在营养不良组,说明营养不良将会给住院老年患者带来更差的临床结局。
4 结 论
老年住院患者营养不良发生率高,应在处理疾病与躯体合并症的基础上,对于营养不良患者尽早进行营养支持治疗,增加患者能量及蛋白质摄入,配合早期体力锻炼,心理辅导,综合药物治疗等可促进患者早日康复。
[1] Oliveira MR, Fogaça KC, Leandro-Merhi VA. Nutritional status and functional capacity of hospitalized elderly[J]. Nutr J, 2009, 8: 54.
[2] Rao ZY, Hu W, Yuan H,. Evaluation of nutritional status of old people with chronic non-infectious diseases in hospitals by using Mini Nutritional Assessment[J]. Mod Prev Med, 2008, 35(4): 673−675. [饶志勇, 胡 雯, 袁 红, 等. 微型营养评价法评价慢病住院老人的营养状况[J]. 现代预防医学, 2008, 35(4): 673−675.]
[3] Guigoz Y, Lauque S, Vellas BJ. Identifying the elderly at risk for malnutrition. The Mini Nutritional Assessment[J]. Clin Geriatr Med, 2002, 18(4): 737−757.
[4] Wang QM, Chen W, Song CC,. Comparison of malnutrition risk screening methods MNA and NRS 2002 in geriatric inpatients[J]. Chin J Mult Organ Dis Elderly, 2014, 13(7): 528−531. [王秋梅, 陈 伟, 宋长城, 等. MNA和NRS2002对老年住院患者营养评估的比较[J]. 中华老年多器官疾病杂志, 2014, 13 (7): 528−531.]
[5] Vellas B, Guigoz Y, Garry PJ,. The Mini Nutritional Assessment (MNA) and its use in grading the nutritional state of elderly patients[J]. Nutrition, 1999, 15(2): 116−122.
[6] Norman K, Pichard C, Lochs H,. Prognostic impact of disease-related[J]. Clin Nutr, 2008, 27(1): 5−15.
[7] Sullivan DH, Patch GA, Walls RC,. Impact of nutrition status on morbidity and mortality in a select population of geriatric rehabilitation[J]. Am J Clin Nutr, 1990, 51(5): 749−758.
[8] Russell CA, Elia M. Malnutrition in the UK: where does it begin[J]? Proc Nutr Soc, 2010, 69(4): 465−469.
[9] Li XY, Hou YT, Guo ZQ,. Prognostic analysis of enteral nutrition treatment in the elderly with multiple organ dysfunction syndrome[J]. Pract Geriatr, 2008, 22(2): 98−100.[李晓英, 侯允天, 郭志琴, 等. 老年多器官功能不全患者肠内营养治疗与预后相关性分析[J].实用老年医学, 2008, 22(2): 98−100.]
[10] Guigoz Y. The Mini Nutritional Assessment (MNA) review of the literature—what does it tell us[J]? J Nutr Health Aging, 2006, 10(6): 466−485.
[11] Weiss A, Beloosesky Y, Boaz M,. Body mass index is inversely related to mortality in elderly subjects[J]. J Gen Intern Med, 2007, 23(1): 19−24.
[12] Kaiser R, Winning K, Uter W,. Functionality and mortality in obese nursing home residents: an example of ‘risk factor paradox’[J]? J Am Med Dir Assoc, 2010, 11(6): 428−435.
[13] Slee A, Birch D, Stokoe D. A comparison of the malnutrition screening tools, MUST, MNA and bioelectrical impedance assessment in frail older hospital patients[J]. Clin Nutr, 2014, pii: S0261-5614(14)00121-6. [Epub ahead of print]
[14] Zhao ZL, Zhuang ZQ, Chen XH,. Investigation on nutritional status of elderly patients[J]. Pract Geriatr, 2010, 24(6): 505−507. [赵兆兰, 庄志清, 陈小华, 等. 老年住院患者营养状况调查分析[J]. 实用老年医学, 2010, 24(6): 505−507.]
(编辑: 李菁竹)
Malnutrition screening by Mini Nutritional Assessment Short-Form and clinical outcomes evaluation for geriatric inpatients: report of 98 cases
CHEN Wei1*, YANG Jiong-Xian1, HU Jing2, ZHANG Ling2, WANG Qiu-Mei3, KANG Wei-Ming4
(1Department of Parenteral & Enteral Nutrition,3Department of Geriatrics,4Department of General Surgery, Peking Union Medical College Hospital, Chinese Academy of Medical Sciences, Beijing 100730, China;2Department of Nutrition, Fuxing Hospital, Capital Medical University, Beijing 100073, China)
To investigate the relationship between nutrition status in the elderly inpatients admitted in Geriatric Department and their clinical outcomes.A total of 98 inpatients aged over 60 years from the Geriatric Department of Peking Union Medical College Hospital from November 2011 to March 2012 were enrolled in this study. All the patients were assessed with the Mini Nutritional Assessment Short-Form (MNA-SF) within 72h after admission. At the same period, their anthropometric indices, dietary recall, laboratory indices, and human body composition were also obtained. Clinical outcomes including death, complications, and length of stay (LOS) were observed.All enrolled participants completed the entire study. They were at an age of (74.06±7.90) years. MNA-SF indicated that 40 cases (40.82%) were rated as Normalized (MNA-N), 37 cases (37.76%) at Malnutrition Risk (MNA-MR), and 21 cases (21.43%) Malnutrition (MNA-M). The patients in MNA-M [(79.1±9.3) years] were significantly elder than those in MNA-N (both<0.05). Serum content of pre-albumin was significantly lower in MNA-M patients [(114.7±62.5)mg/L,=19] than MNA-N [(204.0±65.2)mg/L,=37] and MNA-MR patients [(175.1±58.3)mg/L,=34, both<0.05]. The incidences of infectious complications were obviously higher in MNA-M patients (28.6%) than MNA-N (12.5%) and MNA-MR patients (5.4%). Moreover, LOS in MNA-M patients [(21.9±8.9)d] was much longer than that in MNA-N [(14.9±5.9)d] and MNA-MR [(15.9±7.5)d, both<0.05)]. There were 2 patients died, both in MNA-M.The Elderly inpatients from Geriatric Department are more common in malnutrition or at risk of malnutrition. Malnutrition will obviously prolong their LOS, and increase the incidences of infectious complications, and even mortality risk.
elderly inpatients; malnutrition; Mini Nutritional Assessment Short-Form; prognosis
R592; R591
A
10.11915/j.issn.1671-5403.2015.02.023
(2014-3-4014).
2014−12−31;
2015−01−23
首都卫生发展科研专项基金(2014-3-4014)
陈 伟, E-mail: txchenwei@sina.com

