腹腔镜阑尾切除术与开腹手术治疗老年阑尾炎疗效观察
张 飞,李成华,王 矛,卞 栋,庄 严
急性阑尾炎是会诱发急性腹痛且需要外科治疗的常见疾病之一,其在老年人中的发病率会随着老年人口的增加而增加[1]。超过60 岁的老年阑尾炎患者大约占总的阑尾炎患者的10%。老年人阑尾炎常常会出现穿孔,这是由于老年人腹膜及脂肪组织减弱导致抗感染能力降低,以致于炎症的迅速播散,而且穿孔并发症及死亡率都较高。虽然对于急性阑尾炎基本的外科技术是开放手术,但腹腔镜阑尾切除术自从Semm 在1983年引入就被应用于儿童和成人,并且腔镜手术用于其它腹腔内疾病也在增加,所以腹腔镜阑尾切除术在所有年龄组已取代了开放阑尾切除术。由于腹腔镜阑尾切除术在老年人阑尾炎中的应用相应增加,本文对老年人阑尾炎进行腹腔镜阑尾切除术与开放阑尾切除术在适应性及安全性方面进行了比较,现将结果报告如下。
1 资料与方法
1.1 资料 为2010年7月-2012年12月被诊断为急性阑尾炎之后行阑尾切除术的321 名患者,其中超过60岁的患者有57 名(17.7%),术后都有病理证实为急性阑尾炎。将这57 名患者分为2 组:开腹(OA)组37 例,男22 例,女15 例,平均年龄为(69.0 ±1.2)岁。腔镜(LA)组20 例,男13 例,女7例,平均年龄为(67.4 ±1.3)岁。ASA 评分:开腹组和腔镜组分别为1.7 ±0.7 分和1.6 ±0.6 分。2 组的阑尾穿孔发生率分别为47%和43%。2 组患者基础疾病分别有高血压、糖尿病、脑梗塞、动脉瘤、肺癌及慢性肝炎等。2 组资料均无统计差异(P>0.05),具有可比性。
1.2 方法 所有患者在术前均作腹腔B 超或CT,穿孔定义为组织学上坏死、穿孔改变或阑尾周围形成脓肿。在向患者或其监护人解释两种手术方式后(包括腔镜手术可能中转开腹手术),由其选择一种手术方式。57 例中有54 例(94%)在入院24 h 以内获得手术治疗,手术分别由3年以上住院医师或更高级别医师完成。OA 组以麦氏切口或旁正中切口入腹进行传统阑尾切除手术。LA 组使用3 孔法,5mm Trocar 分别在耻骨联合上及左下腹,脐下为12 mm Trocar。腹压维持在12 mmHg 以下,阑尾系膜以超声刀止血处理,必要时使用hem- o- lok结扎夹。阑尾根部以4#丝线结扎2 次。腹腔内炎性渗出物吸尽、蘸干,切下来的阑尾放入标本袋中取出腹腔,视腹腔污染情况放置引流管,所有穿孔病例均放置引流管。在诊断为急性阑尾炎时使用二代头孢菌素,对穿孔性阑尾炎增加使用甲硝唑。抗生素使用直到白细胞正常及无发热为止,如果白细胞计数或体温持续增加,需做腹腔B 超查看是否有脓肿形成。如果有脓肿形成则经皮放置引流管引流。
1.3 观察项目 ASA 评分、手术时间、基础疾病种类、术后住院时间、排气时间、进流食时间、使用镇痛药频率、并发症及住院费用等。
2 结果
2 组的手术平均用时分别为(65.3 ±26.3)min(OA 组)和(63.3 ±30.6)min(LA 组),无明显性差异,术后平均住院时间LA 组要比OA 组短,分别为(7.4 ±3.1)d 和(9.0 ±5.8)d,但无统计学差异。病理分型:LA 组急性单纯性阑尾炎12 例,急性化脓性阑尾炎6 例,急性坏疽性阑尾炎2 例;OA 组急性单纯性阑尾炎21 例,急性化脓性阑尾炎12 例,急性坏疽性阑尾炎4 例,2 组差异无显著性。术后2 d 内排气OA 组有21 例(57%),LA 组有16 例(80%),2 组比较有统计学差异(P<0.05)。术后进食流质的时间OA 组为(3.5 ±1.1)d,LA 组为(3.2 ±0.9)d,2 组比较,差异无显著性。术后使用镇痛药的频率OA 组(0.8 ±1.1)次,LA 组(1.2 ±1.4)次,2 组比较无统计学差异。术后并发症(OA 组12 例(32%),LA 组2 例(10%),有统计学差异(P =0.009)。切口感染OA 组7 例(19%),LA 组1 例(5%),2 组比较有统计学差异。术后肺不张、肺炎、肠梗阻及腹腔脓肿,2 组比较未见明显统计学差异。术后腹腔脓肿发生1 例,来自OA 组,予以行经皮穿刺引流处理,痊愈出院。2 组患者无1 例术后死亡。OA 组2 例患者因轻微肠梗阻出院后再次入院,经对症处理后康复出院。有2例行腹腔镜阑尾切除术的患者中转开腹,1 例是因为阑尾穿孔粘连严重分离导致严重出血中转开腹,1 例是因为阑尾周围脓肿粘连严重无法分离而中转开腹。见表1。
表1 2 组治疗结果比较(±s)
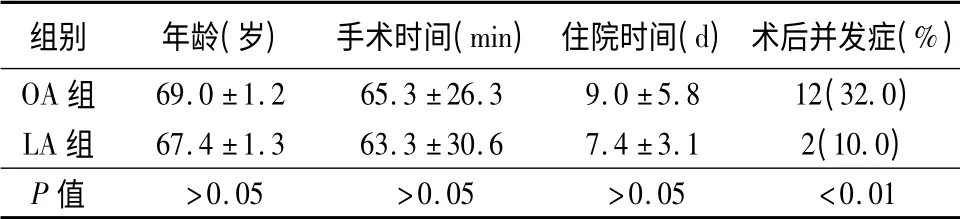
表1 2 组治疗结果比较(±s)
组别年龄(岁)手术时间(min)住院时间(d)术后并发症(%)OA 组69.0±1.265.3±26.39.0±5.812(32.0)LA 组67.4±1.363.3±30.67.4±3.12(10.0)P 值>0.05>0.05>0.05<0.01
3 讨论
急性阑尾炎是需要急诊手术的常见的外科疾病,在我国,老年人急性阑尾炎发病率为2%-4%[2]。老年人口增加被认为与老年急性阑尾炎发病率增加有关。
在解剖学上,老年人的阑尾萎缩,淋巴组织减少及阑尾腔狭窄,而且由于动脉硬化,抗感染能力下降,更易于导致阑尾缺血致早期穿孔。下降的免疫力导致轻度发热及白细胞升计数增高。腹肌萎缩导致反跳痛不明显,随年龄增加神经系统反应下降,导致疼痛阈值增加,所以老年人急性阑尾炎症状不典型[3]。腹腔镜阑尾切除术和开腹阑尾切除术相比优点有:手术疤痕小,术后疼痛轻,术后肠蠕动恢复早,切口感染发生率低[4];对于诊断不明确的患者,腹腔镜手术的视野开阔,对其他疾病诊断也有帮助[5]。本文资料中,手术时间从切皮肤算起到缝合皮肤结束,并不像以前的研究中认为腹腔镜阑尾切除术要比开腹阑尾切除术时间更长,本文资料中2 组手术时间相比并无显著性差异,原因可能是现在使用超声刀减少了处理阑尾系膜的时间,而且腹腔镜装置可以更快的移除阑尾周围渗出或脓肿。2 组患者术后2 d 内排气率相比较,LA组明显要高(P<0.05),这是因为LA 组的患者因为疼痛较轻可以更早的活动。而且,LA 组术后镇痛药的使用率也较低,但住院时间较长。
术后并发症方面,有人报道腔镜阑尾切除术后腹腔内脓肿发生率要比开腹阑尾切除术高,但也有人[6]报道在有并发症的阑尾炎中,脓肿形成和轻微肠梗阻在腔镜组和开腹组并无明显差异。研究发现LA 组并发症的总体发生率要低于OA 组(P<0.01),在其他报道中腔镜组术后切口感染的发生率要低于开腹组(P<0.05),分别为1 例(5%)和7 例(19%)。这是因为腔镜组切口小而开腹组切口较大且腹腔镜组阑尾取出时使用标本袋避免与切口直接接触。本文资料中发现OA 组无1 例腹腔内脓肿发生,原因可能是术中吸除渗液彻底。
随着老年人口的增加,老年人阑尾炎的发病也越来越多,而随着患者对腹腔镜的认识、倾向于小切口、外科医生技术提高及腔镜设备的发展,腹腔镜阑尾切除术可被优先考虑,因为其手术疤痕小、术后疼痛轻、术后肠道运动恢复快、术后活动早及切口感染少,而且,如果诊断不清或合并其他疾病,因腔镜手术视野开阔可以做出相应的诊断和治疗。腹腔镜阑尾切除术并不会导致基础疾病加重、更多的并发症及老年患者死亡。在老年患者中,腹腔镜阑尾切除术与开腹阑尾切除术相比,即便是手术时间、住院时间及住院费用相当,腹腔镜阑尾切除术仍然显示了并发症少和恢复快的优点。
[1]孙兰峰.72 例老年阑尾炎临床治疗分析[J].医学理论与实践,2013,26(9):1170-1171.
[2]毛晓俊.腹腔镜治疗老年人急性阑尾炎的临床疗效分析[J].中外健康文摘,2013,9(39):142.
[3]吴 东,吴陈滘,余 锶.老年急性阑尾炎腹腔镜与开腹手术疗效的比较研究[J].临床合理用药,2013,6(8c):9-10.
[4]刘曦宇,裴长艳,王银萍.老年腹腔镜阑尾切除术80 例分析[J].中国老年学杂志,2011,31(4):707-708.
[5]王 宇,吕 谦,赵 英.腹腔镜与开腹手术治疗老年急性阑尾炎的临床分析[J].中国医学创新,2013,10(6):31-32.
[6]Markides G,Subar D,Riyad K.Laparoscopic versus open appendectomy in adults with complicated appendicitis:systematic review and meta-analysis[J].World J Surg,2010,31(4):2026-2040.

