14v组淋巴结转移与进展期胃癌患者临床病理特征的关系
张明星,刘凯,王福刚,温晓文,宋希林(1济南大学山东省医学科学院医学与生命科学学院,济南500;山东省肿瘤医院)
14v组淋巴结转移与进展期胃癌患者临床病理特征的关系
张明星1,2,刘凯2,王福刚1,2,温晓文2,宋希林2(1济南大学山东省医学科学院医学与生命科学学院,济南250022;2山东省肿瘤医院)
摘要:目的探讨14v组淋巴结转移与进展期胃癌患者临床病理特征的关系及D2根治术中清扫14v组淋巴结的价值。方法回顾性分析2012年10月~2014年9月采用D2根治术+14v组淋巴结清扫治疗的258例进展期胃癌患者的临床资料,分析14v组淋巴结转移情况及与胃癌患者临床病理特征的关系。结果 258例进展期胃癌患者中出现14v组淋巴结转移39例,阳性率15.12%。14v组淋巴结转移与胃癌患者肿瘤位置、肿瘤直径、Borrmann分型、浸润深度及分化程度均密切相关(P均<0.05)。第6组淋巴结转移阳性的患者14v转移阳性率高于第6组阴性患者(P<0.05)。结论 对于胃窦部癌、肿瘤长径>3 cm、组织学分型为浸润型、分化程度低或侵犯至浆膜层的胃癌,D2根治术中行14v组淋巴结清扫是必要的;术中行第6组淋巴结活检可以作为14v组淋巴结是否需要清扫的判断指标。
关键词:胃癌;14v组淋巴结;D2根治术;淋巴结切除术
胃癌早期症状隐匿,确诊时多已至进展期。D2根治术是目前治疗胃癌的标准术式。 14v组淋巴结即肠系膜上旁周围淋巴结,解剖上因为胃结肠静脉干的存在,14v淋巴结直接接收幽门下淋巴结(6组)的淋巴结回流,14v与6组淋巴结之间缺少第2站淋巴结,故14v淋巴结在进展期胃癌中有一定的转移率[1]。2012年10月~2014年9月,我们对258例进展期胃癌患者于D2根治术中清扫14v组淋巴结,现分析14v组淋巴结转移与患者临床病理特征的关系,探讨术中清扫14v组淋巴结在D2根治术中的价值。
1资料与方法
1.1临床资料同期收治的我院胃肠肿瘤外科收住的进展期胃癌患者258例,其中男164例、女94例,年龄35~83(63.2±10.3)岁。均经行胃镜病理检查确诊,血常规、肝肾功能、心电图及胸片检查无明显异常,全腹部强化CT明确肿瘤部位、淋巴结状况及与周围脏器的关系,明确手术治疗指征。手术均由同一名胃肠肿瘤外科主任医师完成。
1.2手术方法所有患者均行D2+14v组淋巴结清扫根治术。术中剥离大网膜及横结肠系膜前叶至胰腺下缘,向上牵拉胰腺下缘,暴露肠系膜上静脉根部,常规清扫14v组淋巴结,清扫范围:上至胰腺下缘,下至结肠中静脉,左至肠系膜下静脉左缘,右至肠系膜下静脉与胰十二指肠下前静脉汇合部。其余组淋巴结按照D2根治术要求清扫。术中每例均清扫淋巴结>15枚。所有胃癌标本及清扫淋巴结均行常规病理检查。
1.314v组淋巴结转移与胃癌患者临床病理特征的关系258例患者中出现14v组淋巴结转移者39例,阳性率15.12%;胃窦部癌转移阳性率高于胃底及胃体部癌,肿瘤长径>3 cm者高于<3 cm者,浸润型胃癌者高于局限型者,浆膜受侵(T4)者高于侵及肌层组及浆膜下癌者,低分化腺癌者高于中高分化腺癌者(经chi-square检验,P均<0.05)。见表1。
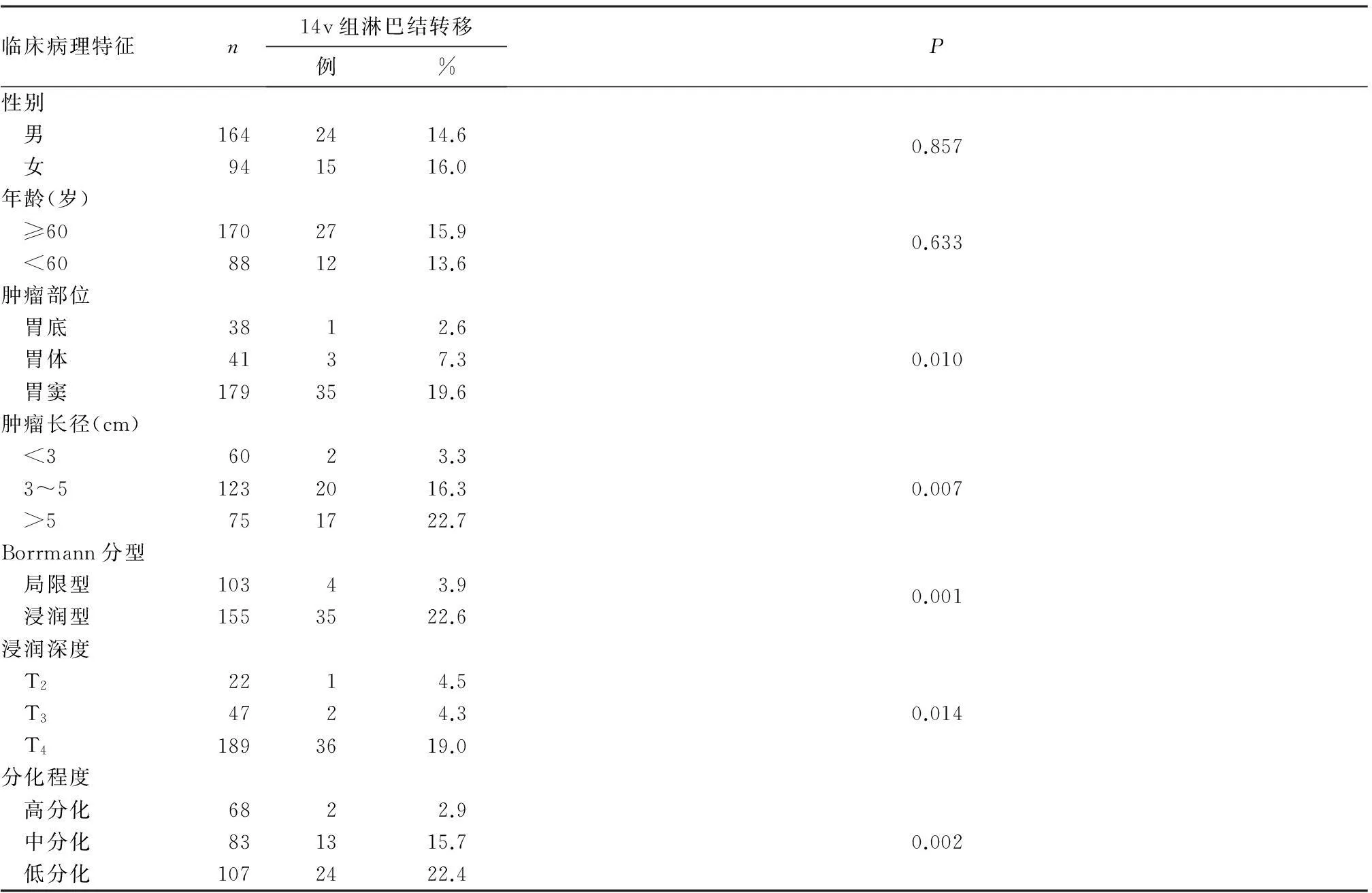
表1 14v组淋巴结转移与胃癌患者临床病理特征的关系
1.414v组淋巴结转移与其他组淋巴结转移的关系第6组淋巴结转移阳性者14v组淋巴结转移阳性率高于第6组阴性者(经chi-square检验,P<0.05)。第2、5组淋巴结转移与14v组淋巴结转移无明显关系。见表2。

表2 14v组淋巴结转移与其他组淋巴结转移的关系(例)
2讨论
大多数胃癌复发或转移均由区域淋巴结的转移引起,因此术中对淋巴结清扫是否彻底直接影响患者的预后。D2根治术是目前治疗进展期胃癌的标准术式,其通过标准的淋巴结清扫及恰当的吻合方式,可以有效提高进展期胃癌的切除率,降低手术并发症的发生,提高患者术后生存期[2]。近些年随着医疗技术的发展,D2根治术已经由传统开腹手术延伸至腹腔镜手术甚至达芬奇机器人手术[3],引领了胃癌微创外科治疗的新趋势[4]。然而目前D2根治术中对各组淋巴结的清扫范围尚存有一定争议[5]。
多数胃癌确诊时已出现浆膜层受侵并伴有多组淋巴结转移。而胃周围的淋巴结引流具有其规律性,14v组淋巴结直接接收来自6组淋巴结的回流,而后者位于胃幽门下方。一旦6组淋巴结受侵,14v淋巴结很有可能也为阳性。本组258例胃癌患者14v组淋巴结转移率为15.12%,与既往研究报道结果相似[6]。如果受侵的14v组淋巴结未作清扫,必然影响患者的预后。本研究发现,14v组淋巴结转移与肿瘤位置、肿瘤直径、Borrmann分型、浸润深度及分化程度均密切相关:①肿瘤位置:对于胃底、胃体部肿瘤,14v组淋巴结均归为第三站,不在D2根治术清扫范围内;而对于胃窦部肿瘤,13版以前、13版以及14版日本胃癌处理规约在是否将14v组淋巴结纳入区域淋巴结及D2根治术清扫范围这一问题上反复变化,存在争议[7~9]。本研究发现,胃窦部癌的14v组淋巴结转移阳性率显著高于其他肿瘤部位,说明胃窦部肿瘤中14v组淋巴结有潜在的清扫价值,而这种价值在胃底、胃体部肿瘤中相对较低。②肿瘤直径:胃癌常沿胃壁由内向外侵袭生长,肿瘤的直径越大,侵犯胃周围淋巴管的可能性越大,淋巴结发生转移的风险也相应提高。Xu等[10]研究发现,肿瘤直径>3 cm时淋巴结转移率显著升高。本研究发现,肿瘤长径>3 cm时14v组淋巴结转移率明显提高,提示肿瘤直径可能是影响其转移的因素。③Borrmann分型:本研究发现,侵犯至浆膜层的肿瘤14v组淋巴结转移率高于侵犯至肌层和黏膜下层的肿瘤,考虑与淋巴管在胃壁内的分布有关,大的淋巴管位于浆膜下,浆膜内各层的毛细淋巴管最终汇聚于浆膜下的大淋巴管道[11],因此侵犯至浆膜层的癌细胞有更多的机会直接侵犯大的淋巴管,导致更高的淋巴结转移风险。④浸润深度:本研究发现,组织学分型中浸润型胃癌14v组淋巴结转移阳性率高于局限型胃癌,考虑可能与胃癌的组织分化有关,局限型胃癌多呈团块型生长,分化程度往往较高,而浸润型胃癌多为很多小的癌巢弥散性生长,侵犯淋巴管的可能性较高[12]。⑤分化程度:本研究发现,低分化腺癌的14v组淋巴结转移阳性率高于高中分化腺癌,与胃癌的组织学分型研究结果相吻合。
胃窦部的淋巴回流主要有3条途径,分别是胃小弯侧(3组)至肝总动脉旁(8组),幽门下组(6组)至肝总动脉旁(8组)及幽门下组(6组)至肠系膜上静脉旁(14v组)。前两条引流途径在D2根治术中均可以获得完全清扫,而胃网膜右静脉在解剖上并未与同名动脉伴行,而是在胰头前方向下斜行与结肠中静脉汇合形成胃结肠静脉干。这种特殊的解剖关系导致14v组淋巴结直接接收来自6组的淋巴回流。因此14v组的淋巴结清扫在胃窦部癌中至关重要。然而在实际手术过程中,胃结肠静脉干和结肠中静脉壁薄弱,在14v组淋巴结的清扫过程中很容易损伤血管造成大出血,病期较晚、年龄偏大者会增加相关手术并发症[6]。因此对于14v组清扫与否的判断至关重要。研究发现在6组淋巴结阴性的情况下也可能发生14v组淋巴结转移,可能与淋巴结跳跃性转移有关[13, 14]。本研究发现,所有14v组淋巴结阳性的病例中,6组淋巴结均显示阳性,且14v组淋巴结转移多发生在胃窦部肿瘤,提示14v组淋巴结的转移与6组淋巴结转移情况密切相关,其14v组淋巴结的转移可能与胃下部的淋巴回流有关。这与之前的研究结果相吻合[15],提示6组的淋巴结转移情况可作为是否行14v组淋巴结清扫的判断指标。
综上所述,对于胃窦部癌、肿瘤长径>3 cm、组织学分型为浸润型、分化程度低或侵犯至浆膜层的胃癌,D2根治术中行14v组淋巴结清扫是必要的,术中行第6组淋巴结活检可以作为14v组淋巴结是否需要清扫的判断指标。
参考文献:
[1] 张伟国,安伟德,陈更,等.胃癌14v组淋巴结转移的影响因素及其对预后的影响[J].广东医学,2013,34(10):1567-1570.
[2] 院存珍,樊晨.胃癌外科的综合治疗研究进展[J].中华临床医师杂志(电子版),2015,9(1):111-116.
[3] 余佩武,郝迎学.达芬奇机器人胃癌根治术淋巴结清扫的策略与效果 [J].中华腔镜外科杂志(电子版),2012,5(4):278-280.
[4] 王玉彬.腹腔镜D2根治术治疗进展期胃癌41例效果观察[J].山东医药,2011,51(7):89-90.
[5] 倪中凯,朱家胜.进展期胃癌D2根治术的研究进展[J].中国普通外科杂志,2013,18(10):1329-1333.
[6] Masuda TA, Sakaguchi Y, Toh Y, et al. Clinical characteristics of gastric cancer with metastasis to the lymph node along the superior mesenteric vein (14v) [J]. Digestive surgery, 2008,25(5):351-358.
[7] 陈峻青.日本胃癌处理规约第十三版重要修改内容简介 [J].中国胃肠外科杂志,1999, 2(3):193-196.
[8] 日本胃癌学会. 胃癌取扱い規約[M].14版.东京: 金源出版株式会社,2010:22.
[9] 陈峻青.深刻理解新版日本胃癌“处理规约”和“治疗指南”提高我国胃癌治疗水平 [J].中国实用外科杂志,2010,30(8):621-624.
[10] Xu YY, Huang BJ, Sun Z, et al. Risk factors for lymph node metastasis and evaluation of reasonable surgery for early gastric cancer [J]. World journal of gastroenterology: WJG, 2007,13(38):5133-5138.
[11] Shimada S, Yagi Y, Honmyo U, et al. Involvement of three or more lymph nodes predicts poor prognosis in submucosal gastric carcinoma [J]. Gastric cancer, 2001,4(2):54-59.
[12] 苗智峰,林垚,李晓瑛,等.局限型与浸润型胃癌临床病理特点及预后对比分析 [J].中国肿瘤临床,2010,37(11):643-646.
[13] 杨佳华,陈磊,董平,等.清扫No.14v淋巴结对进展期胃下部癌临床意义研究 [J].中国实用外科杂志,2013,14(10):874-877.
[14] Moenig SP, Luebke T, Baldus SE, et al. Feasibility of sentinel node concept in gastric carcinoma: clinicopathological analysis of gastric cancer with solitary lymph node metastases [J]. Anticancer research, 2005,25(2B):1349-1352.
[15] Tokunaga M, Ohyama S, Hiki N, et al. Can superextended lymph node dissection be justified for gastric cancer with pathologically positive para-aortic lymph nodes [J]. Annals of surgical oncology, 2010,17(8):2031-2036.
(收稿日期:2014-09-02)
中图分类号:R735.2
文献标志码:B
文章编号:1002-266X(2015)10-0061-03
doi:10.3969/j.issn.1002-266X.2015.10.022

