125 I粒子植入治疗宫颈癌放化疗后照射野内复发患者的临床疗效
郑 丹, 袁志平, 林 川, 李晓明, 王立帅, 王 秋
(1. 泸州医学院附属医院, 四川 泸州, 646000; 2. 宜宾市第二人民医院, 四川 宜宾, 644000)
125I粒子植入治疗宫颈癌放化疗后照射野内复发患者的临床疗效
郑丹1,2, 袁志平2, 林川2, 李晓明1, 王立帅2, 王秋2
(1. 泸州医学院附属医院, 四川 泸州, 646000; 2. 宜宾市第二人民医院, 四川 宜宾, 644000)
摘要:目的探讨125I粒子植入技术治疗宫颈癌放化疗后照射野内或照射野边缘复发患者的疗效。方法回顾性分析在本院或外院经病理学或细胞学检查证实为宫颈癌患者。所有患者进行粒子植入术+顺铂+紫杉醇(TP)治疗(粒子植入组)或仅行顺铂+紫杉醇,即TP方案化疗(非粒子植入组)。记录2组患者治疗前及治疗后2个月疼痛改善程度、影像学上盆腔肿瘤体积变化、治疗期间及随访期并发症发生情况、复发区域局部控制率及患者总生存期(OS),分析2组患者死亡原因。结果中位随访11个月。治疗2个月后粒子植入组患者疼痛程度较治疗前明显减轻(P<0.01),盆腔肿块明显缩小(P<0.01)。治疗2个月后2组有效率(CR+PR)分别为85.0%, 17.2%(P<0.01)。本研究中粒子植入组无1例发生肠道或泌尿系统穿孔,无1例发生肠瘘、输尿管瘘或膀胱瘘。2组中位存活时间分别为19个月,10个月(P<0.01)。粒子植入组3例(27.2%)死于肿块局部进展,8例(72.8%)死于远处转移;非粒子植入组13例(56.5%)死于肿块局部复发或进展,10例(43.5%)死于远处转移。结论盆腔种植放射性125I粒子放疗提高了在宫颈癌放化疗后照射野内及边缘复发、不宜再次放疗或手术患者的生活质量,减轻疼痛,延长患者生存,提高了局部控制率。
关键词:125I放射性粒子; 复发宫颈癌; 同步放化疗后; 疼痛
早期(Ⅰ~ⅡA期)宫颈癌患者预后良好,5年生存率在80%~90%, 但即使行根治性切除术仍有10%~18%的患者出现复发[1-3]。局部进展期患者,尤其是大肿块患者(肿块直径>4 cm)预后差,即使给予积极放化疗,虽然局部控制率、患者生存率有所提高,但仍有约50%的患者在首次治疗后2年内出现区域复发、远处转移[2,4], 复发后患者5年生存率低于10%[3]。对于原发肿瘤已接受同步发化疗±手术治疗或手术后+放化疗后出现照射野内及边缘复发的患者,再次手术困难且并发症多。由于受组织剂量限制再次放疗难以获得较好疗效,且不良反应重[5]。对于这类患者,化疗是一种有效措施,可延长患者总生存期3~5个月,但有效率仅20%~50%[5]。对于照射野内或照射野边缘复发的患者,放射性粒子植入是一种较好的治疗方法,如复发直肠癌已获得较好疗效[6-7]。作者对宫颈癌根治性治疗后照射野内及边缘复发的患者采用放射性粒子植入治疗,观察其疗效,现报告如下。
1资料与方法
1.1 一般资料
2008年1月—2013年在本院或外院经细胞学或病理学活检确诊为宫颈癌,发生照射野内及边缘复发、具有较完整随访资料的49例患者进入本回顾性研究,进行125I粒子植入治疗+TP方案化疗或单独TP方案化疗。治疗前及治疗后随访期所有患者接受常规体格检查、常规实验室检查、鳞癌相关抗原(SCC)及C反应蛋白(CRP)定量检测、妇科检查、胸片、全腹及盆腔增强CT或MRI。治疗结束后前2年每3个月随访,3~5年每半年随访,5年后每年随访。见表1。
1.2 器材
使用德国西门子生产的单螺旋CT机,北京天航科霖科技发展有限公司生产的放射性粒子治疗计划系统。粒子植入器械采用日本产18 G×200 mm DrJ穿刺针。放射性粒子由原子高科股份有限公司生产,由圆柱体钛合金封装,外壁钛壳厚0.05 mm,长4.5 mm, 直径0.8 mm, 内部中心有大小为3.0 mm×0.5 mm吸附125I的银柱。125I粒子射线能量约35.5 KeV,平均能量27~35 KeV, 粒子辐射半径约1.7 cm, 半衰期59.4 d, 单个125I粒子的放射性活度29.6 MBq。
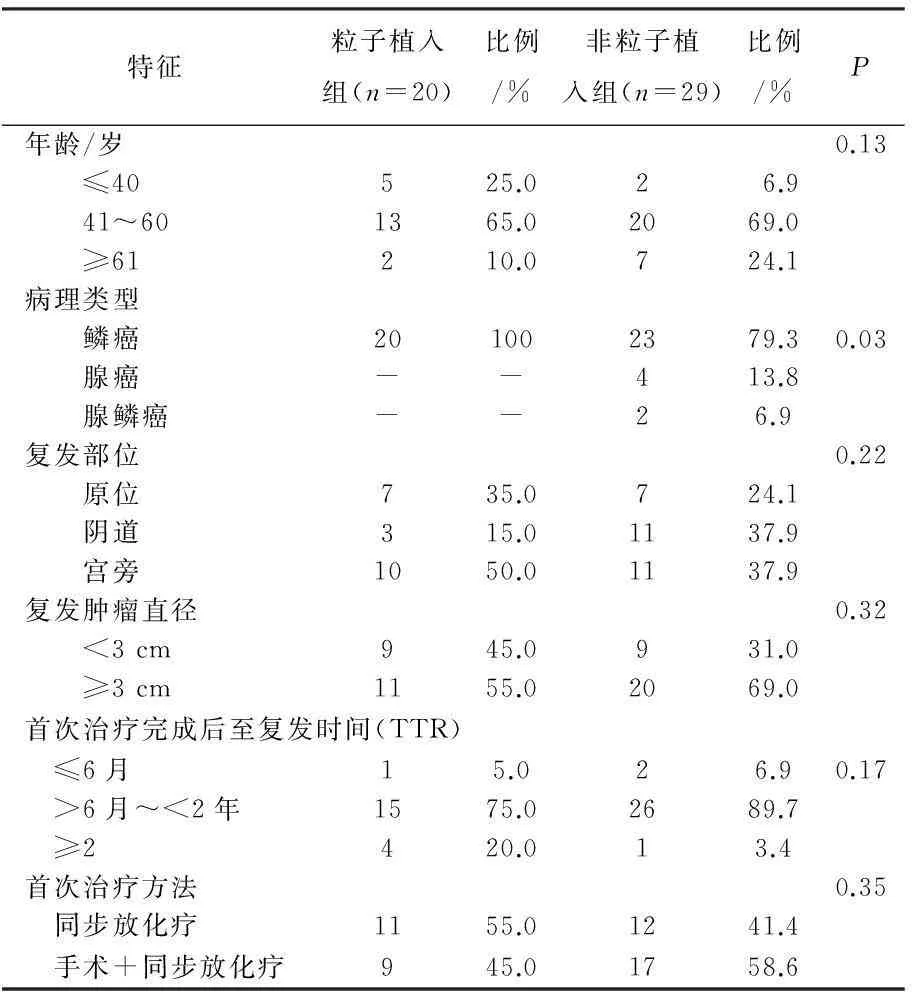
表1 49例复发转移宫颈癌患者临床特征
1.3 方法
粒子植入组术前行CT扫描确定肿瘤位置、大小等情况,勾画肿瘤轮廓,并将相关数据输入计算机应用治疗计划系统(TPS)计算实体肿瘤近似剂量分布,确定植入125I粒子数量及植入部位。术前口服少量对比剂(76%泛影葡胺)行肠道显影避免术中肠道误穿。术中先行CT扫描,患者取俯卧位,在监视器上测量进针角度及深度,局麻下用穿刺针多点经皮由骶尾骨单侧或双侧后入路间距1 cm插植粒子针。待所有穿刺针到位后, CT扫描确定粒子针位合适后再逐个释放将粒子植入。粒子间间距约0.5 cm, 可根据粒子活度大小、肿瘤内部结构、肿瘤组织学类型等情况适当调整粒子间距。术后常规应用止血、防感染等治疗[7-8]。
1.4 粒子植入组术中及术后质量验证
粒子植入完成后,再次对肿瘤部位行CT扫描,层厚与术前一致,在患者手术耐受能力以及经济条件允许情况下及时对粒子稀疏区进行补种。粒子植入组与非粒子植入组所有病例首次术后1个月复查CT,并将图像再次传送到TPS进行术后质量验证。若出现冷区,则再次进行粒子补充植入。
1.5 化疗
由于放疗使骨盆、部分腰椎及双侧股骨头、股骨颈等造血器官受到一定剂量照射,以及既往接受化疗,大部分患者骨髓造血功能受到一定程度抑制,考虑患者对化疗药物耐受性减低,故本研究降低化疗药物剂量,予以TP方案(顺铂50 mg/m2+紫杉醇135 mg/m2), 3~6周期化疗。
1.6 疗效、并发症观察及评价
治疗前及治疗2个月后行CT/MRI/PET检查,分别记录粒子植入组和非粒子植入组治疗前和治疗后2个月患者疼痛程度变化、影像学盆腔肿瘤大小变化,以及整个随访期间并发症发生情况,统计两组局部控制率和随访期内总生存率。疼痛评价按WHO 0~10数字疼痛强度分级法分为5级:0级为无痛,4级(10分)为剧烈疼痛,1级(1~3分)为轻度疼痛,2级(4~6分)为重度疼痛,3级(7~9分)为重度疼痛。术后疼痛级别下降定义为减轻,级别上升为加重,疼痛降为无痛则为消失,疼痛级别无变化则为不变。盆腔肿瘤影像学评价参考WHO实体肿瘤疗效评价标准进行,完全缓解(CR): 肿瘤完全消失,影像学检查不能显示肿瘤或仅残留粒子影像;部分缓解(PR): 肿瘤最大径比治疗前减少≥50%; 无变化(NC): 肿瘤最大径比治疗前减少<50%或增大<25%; 进展(PD): 肿瘤最大径比治疗前增大≥25%或粒子照射范围内出现新病灶。定义CR及PR为有效,从而计算有效率(CR+PR)。
1.7 统计学方法
采用SPSS软件 17.0进行统计学分析,采用Wilcoxon检验比较两组患者治疗前及治疗后2个月疼痛程度缓解情况;测量两组患者治疗前及治疗后2个月影像学肿瘤最大直径,计算治疗前后两组患者肿瘤平均直径,采用T检验比较两组肿瘤消退情况;按WHO实体肿瘤疗效评价标准分别对两组患者治疗后2个月肿瘤缓解程度进行评价,计算CR、PR、NC及PD百分率,并采用Wilcoxon检验比较两组治疗2个月后肿瘤缓解情况;采用Kaplan-Meier法比较粒子植入组患者和非粒子植入组患者随访期内的总体生存率,并绘制生存曲线。
2结果
共纳入2008年1月—2013年本院收治的ⅠA1~ⅢB2期宫颈癌同步放化疗±手术治疗后或手术后行放化疗后发生照射野内或照射野边缘复发病例49例,其中20例患者接受盆腔125I粒子植入治疗,另外29名患者未行粒子植入治疗。粒子植入组21例全部为鳞癌,非粒子植入组23例为鳞癌,4例腺癌,2例腺鳞癌(P=0.03)。粒子植入组与非粒子植入组患者平均年龄分别为49.7岁、54.3岁(P=0.74)。2组患者中位首次治疗后复发时间(TTR)分别为25个月、23个月(P=0.17)。20例患者手术平均每例植入125I粒子数21.2颗,中位数24颗。每个粒子活度0.6~0.8 mCi, 总活度4~24 mCi。均在术后即经模拟定位机验证粒子种植情况,并于术后1月定位复查粒子情况,未发现粒子脱落及移位。治疗前2组患者疼痛程度无显著差异(P=0.87); 治疗后2个月粒子植入组疼痛较治疗前明显缓解(P<0.01); 治疗2个月后粒子植入组疼痛程度较非粒子植入组低(P<0.01); 而非粒子植入组治疗前后无显著差异(P=0.83)。见表2。

表2 复发患者治疗前及治疗后2个月疼痛分级[n(%)]
治疗前2组患者肿块平均直径分别为3.5 cm, 4.4 cm(P=0.05); 治疗后2个月粒子植入组10例患者肿块<1 cm, 非粒子植入组3例肿块<1 cm, 影像学检查未显示,在影像学可测肿块直径的患者中,2组患者肿块直径分别为2.4 cm, 4.8 cm(P=0.51)。粒子植入组治疗后2个月肿块直径较前明显缩小(P<0.01), 有效率(CR+PR)85.0%; 非粒子植入组肿块直径缩小不明显(P=0.49), 有效率17.2%(P<0.01)。见表3。

表3 近期疗效评价[n(%)]
复发肿块直径<3 cm病例中,粒子植入组和非粒子植入组中位生存期分别为24个月、11个月,平均总生存期分别为28.0个月、11.4个月(P<0.01); 肿块≥3 cm病例中位生存期分别为18个月、9个月,平均总生存期分别为16.7个月、8.7个月(P<0.01)。单因素和多因素分析中,肿块大小和病理类型与总生存相关,相对危险度(RR)分别为2.20(P=0.048); 2.98(P=0.009)。
125I粒子植入组患者中,3例发生Ⅱ度放射性直肠炎,无1例发生肠道或泌尿系统穿孔,无1例发生肠瘘、输尿管瘘和膀胱瘘。粒子植入治疗组共11例(55.0%)随访期内死亡, 3例(27.2%)死于肿块局部复发或进展,8例(72.8%)死于远处转移: 1例单纯肺转移,1例锁骨上淋巴结转移,2例骨转移伴锁骨上,1例肝转移;非粒子植入治疗组共23例(79.3%)随访期内死亡,其中13例(56.5%)死于肿块局部复发或进展,10例(43.5%)死于远处转移: 1例肺伴脑转移,3例肝转移,4例多发骨转移,2例锁骨上淋巴结转移。
3讨论
本研究中首次诊断复发及后续随访实验室检查内容均包括SCC和CRP。在Hoogendam JP等[8]对宫颈癌复发血清学标志物的Meta分析中显示,9种常用的宫颈癌检测血清学标志物中仅SCC-Ag和CRP在宫颈癌复发后出现显著升高,对预测宫颈癌复发准确性较高,二者在复发患者中升高均有统计学意义。Domenica L等对以铂类为主的化疗治疗复发性宫颈癌疗效的文献进行综述,使用顺铂患者中位PFS 6.9个月,中位OS 12.87个月。主要毒性反应包括贫血(39.5%), 中性粒细胞减少(51.1%), 血小板减少(21.6%), 中性粒细胞减少性发热(7.6%),疲劳(7%), 呕吐(2.8%), 神经毒性(3.3%), 腹泻(1.5%)。影响复发宫颈癌患者预后的因素包括复发部位(放射野外复发优于野内复发)、首次治疗方法(单纯手术者优于手术联合同步放化疗者),PS评分,复发肿块大小等。化疗患者预后因素中,复发部位和化疗药物是独立预测因素[9]。Toshiharu K等对复发宫颈癌的化疗进行了文献综述,顺铂为宫颈癌化疗方案的基础,标准的顺铂单药化疗方案为50 mg/m2, 每21 d一次,反应率(RR) 20.7%, CR 10.0%。增加剂量或联合异环磷酰胺、博莱霉素RR、PFS明显提高,但OS无明显改变,且毒性反应明显加重。而顺铂联合紫杉醇RR达46%, PFS、OS均较单用顺铂更佳,毒性反应轻微增加[10]。本研究采用顺铂50 mg/m2, 根据患者情况予以3~6周期化疗,由于病例数较少,作者未对复发部位、首次治疗方案、化疗方案及周期、患者年龄等因素进行分层分析。考虑到本研究中非粒子植入组患者由于既往放疗使骨盆、部分腰椎及双侧股骨头、股骨颈等造血器官受到一定剂量照射,以及既往接受化疗,患者骨髓造血功能受到一定程度抑制,作者降低了化疗药物剂量,可能为本研究非粒子植入组毒性反应、化疗后有效率等结果低于文献报道的原因。
125I放射性粒子可在B超或CT辅助或直视下植入肿瘤体内,可近距离接触肿瘤,相对于外照射的优势在于:其穿透力较弱,对周围正常组织的损伤随射线的陡然衰减而降低,可充分提高靶区局部剂量,降低周围正常组织剂量;射线的持续缓慢照射使肿瘤的再增殖减少,生物效应剂量高,定位准确、适形性好,靶区不随照射器官的移动而变化;疗效明确、手术痛苦小、有效减少放射并发症;对患者和医护人员损伤小[11]。本研究显示,125I粒子植入手术可明显提高局部控制率,降低肠、泌尿系统梗阻发生率,减轻疼痛,术后2月患者疼痛程度明显降低,盆腔肿块显著缩小,死亡病例中局部复发或进展仅占27.2%,而未行125I粒子植入的患者56.5%死于局部进展。术后患者的生存质量明显改善,生存时间延长。另外,以铂类为主的全身化疗毒副反应较明显,本研究29例化疗患者中,8例发生Ⅰ度骨髓抑制,3例发生Ⅱ度骨髓抑制,2例Ⅳ度骨髓抑制,发生Ⅳ度骨髓抑制的其中1名患者出现粒细胞减少性发热;7例患者化疗期间出现轻微恶性、呕吐,2组患者余未见明显治疗副反应,上述化疗副反应经对症支持治疗后均缓解。
参考文献
[1]Pectasides D, Kamposioras K, Papaxoinis G, et al. Chemotherapy for recurrent cervical cancer[J]. Cancer Treat Rev, 2008, 34(7): 603.
[2]Mountzios G, Soultati A, Pectasides D, et al. Developments in the systemic treatment of metastatic cervical cancer[J]. Cancer Treat Rev, 2013, 39(5): 430.
[3]Qiu J T, Abdullah N A, Chou H H, et al. Outcomes and prognosis of patients with recurrent cervical cancer after radical hysterectomy[J]. Gynecol Oncol, 2012, 127(3): 472.
[4]Lee W M, Park S I, Kim B J, et al. Clinicopathologic factors for central recurrence in patients with locally advanced bulky cervical cancer[J]. Eur J Obstet Gynecol Reprod Biol, 2012, 161(2): 219.
[5]吴小华, 黄啸, 林原, 宫颈癌, 见: 汤钊猷主编. 现代肿瘤学[B]. 复旦大学出版社, 2011: 1123.
[6]林振文, 初虹, 孔健, 等. CT引导下125I粒子组织间植入治疗难治性直肠癌盆腔复发[J]. 介入放射学杂志, 2011, 20(9): 709.
[7]葛永斌, 范卫君, 张亮, 等. CT导向下125I粒子植入治疗肾上腺恶性肿瘤[J]. 介入放射学杂志, 2011, 4(20): 307.
[8]Hoogendam J P, Zaal A, Rutten E G, et al. Detection of cervical cancer recurrence during follow-up: A multivariable comparison of 9 frequently investigated serum biomarkers[J]. Gynecol Oncol, 2013, 131(3): 655.
[9]Lorusso D, Petrelli F, Coinu A, et al. A systematic review comparing cisplatin and carboplatin plus paclitaxel-based chemotherapy for recurrent or metastatic cervical cancer[J]. Gynecol Oncol, 2014, 133(1): 117.
[10]Kamura T, Ushijima K. Chemotherapy for advanced or recurrent cervical cancer[J]. Taiwan J Obstet Gynecol, 2013, 52(2): 161.
[11]任利彬, 周正. 125碘粒子组织内放疗在直肠癌综合治疗中的应用[J]. 中日友好医学院学报, 2010, 4(24): 242.

Clinical efficacy of iodine-125 implantation in treatment of recurrent cervical carcinomas in radiation field after radiotherapy and chemotherapy
ZHENG Dan1,2, YUAN Zhiping2, LIN Chuan2,
LI Xiaoming1, WANG Lishuai2, WANG Qiu2
(1.AffiliatedHospitalofLuzhouMedicalCollege,Luzhou,Sichuan, 646000;
2.YibinSecondPeople′sHospital,Yibin,Sichuan, 644000)
ABSTRACT:ObjectiveTo explore the effect of iodine-125 implantation on treatment of recurrent cervical carcinoma in radiation field or edge after radiotherapy and chemotherapy. MethodsPatients diagnosed as cervical neoplasm by pathology or histology were retrospectively analyzed. All patients were received iodine-125 implantation combined with cisplatin+paclitaxel (i.e.TP) chemotherapy (iodine-125 implantation group) or TP chemotherapy alone (non-iodine-125 implantation group).The pain grade and the pelvic tumor size in image were recorded before and 2 months after treatment. The complications, local-regional control ratio and patients' overall survival rate were recorded from the treatment started to the end of follow-up. Reasons for death were explored. ResultsThe median follow-up period was 11 months. Compared with the non-iodine-125 implantation group, the pain grade of the iodine-125 implantation group declined significantly(P<0.01), and the tumor in pelvic shrinked significantly (P<0.01)2 months after treatment. The effective rate(CR+PR)of the iodine-125 implantation group and the 2 month after therapy were 85.0%, 17.2%, respectively(P<0.01). No intestinal or urinary perforation or fistula occurred in the iodine-125 implantation group. Median overall survival times were 19 months, 11 months, respectively (P<0.01). Patients died of local progression were 3 (27.2%) and 13(56.5%), respectively. Patients died of distant transfer were 8(72.8%) and 10(43.5%), respectively. ConclusionFor patients who had cervical carcinoma relapse in-field and edge after radiotherapy and chemotherapy, irradiation or surgery can′t be administered again. Iodine-125 implantation can improve local-regional control rate and quality of life, relieve the pain and boost the overall survival.
KEYWORDS:iodine-125 particle; recurrent cervical carcinoma; chemoradiation therapy; pain
通信作者:袁志平
收稿日期:2015-05-13
中图分类号:R 737.33
文献标志码:A
文章编号:1672-2353(2015)21-077-05DOI: 10.7619/jcmp.201521021

