腹腔镜与传统开腹子宫肌瘤剔除术治疗子宫肌瘤的疗效比较
张静霞
(石家庄长城中西医结合医院,河北 石家庄 050035)
腹腔镜与传统开腹子宫肌瘤剔除术治疗子宫肌瘤的疗效比较
张静霞
(石家庄长城中西医结合医院,河北 石家庄 050035)
目的 比较腹腔镜与传统开腹子宫肌瘤剔除术治疗子宫肌瘤的临床效果。方法 将子宫肌瘤患者50例随机分为2组,对照组20例采取传统开腹子宫肌瘤剔除术治疗,观察组30例采取腹腔镜下子宫肌瘤剔除术治疗。观察比较2组手术时间、术中出血量、术后疼痛情况、胃肠功能恢复时间、术后下床活动时间、术后住院时间及术后切口感染率、瘢痕发生率。结果 观察组手术时间长于对照组(P<0.05),术中出血量少于对照组(P<0.05),术后下床活动时间、排气时间以及术后住院时间均明显短于对照组(P均<0.05),术后切口感染率、术后瘢痕发生率、术后疼痛镇痛泵使用率均明显低于对照组(P<0.05或P<0.01)。结论 腹腔镜下行子宫肌瘤剔除术与传统开腹子宫肌瘤剔除术相比手术时间稍长,但术中出血量少,术后康复快,并发症少,住院时间短,值得推广应用。
子宫肌瘤;腹腔镜;传统开腹手术;子宫肌瘤剔除术
子宫肌瘤是女性生殖器官最常见的良性肿瘤,其由平滑肌及结缔组织组成,多见于30~50岁女性[1]。大多数患者因其未产生明显的临床症状而不易被发现,有些患者可出现月经量增多、经期延长、腹痛、腹部包块、贫血等症状,甚至少数发生恶变,可在一定程度上影响患者的生活质量、生殖健康甚至有生命危险[2]。手术是其重要的治疗手段,其中子宫肌瘤剔除术不仅可保留患者的生育能力, 而且保证了生殖器官的完整性,可维持子宫的许多生理功能[3]。临床中对于单发子宫肌瘤、子宫肌瘤个数≤4个、浆膜下子宫肌瘤、年轻希望保留生育功能患者,大多采用子宫肌瘤剔除术治疗。传统开腹子宫肌瘤剔除术有对患者损伤较大、术中出血较多、术后切口容易感染的缺点。随着腹腔镜技术的日渐普及,腹腔镜手术以其损伤小、恢复快、术中出血少等优点被临床医师及广大患者广泛采用。笔者比较了腹腔镜下子宫肌瘤剔除术与传统开腹子宫肌瘤剔除术治疗子宫肌瘤患者的疗效,现报道如下。
1 临床资料
1.1一般资料 选取2012年6月—2014年1月我院收治的子宫肌瘤患者50例,均有不同程度月经改变,经量增多、经期延长,白带增多,下腹坠痛,腹部触及包块,下腹部各种压迫症状等,均符合《妇产科学》[2]中子宫肌瘤诊断,并经妇科检查及B超检查确诊。均需手术治疗,有腹腔镜手术适应证[4]:单发子宫肌瘤大小在2~8cm;多发子宫肌瘤肌瘤个数≤4个,肌瘤位置在子宫表面或者肌壁间,无黏膜下肌瘤及肌壁间肌瘤突向宫腔。排除严重心肺功能不全者,肿瘤过大者,凝血系统功能障碍者,膈疝者,腹腔内广泛粘连者,弥漫性腹膜炎或腹腔内大出血者,宫颈恶性病变及子宫内膜癌病变者。术前向患者交代病情,让患者充分了解病情及手术适应证后,按患者意愿将患者分为2组:对照组20例,年龄35~45岁,平均41岁;肌壁间肌瘤15例,浆膜下肌瘤4例,阔韧带肌瘤1例。观察组30例,年龄25~47岁,平均42岁;肌壁间肌瘤24例,浆膜下肌瘤6例。2组年龄、肌瘤部位、病情比较差异无统计学意义(P均>0.05),具有可比性。
1.2 手术方法 手术一般选择在月经干净后卵泡期,以减少术中出血。术前均行血、尿、便常规检查,阴道分泌物分析及生化全项检查,行子宫双附件腔内超声检查,掌握患者肌瘤的位置、大小、数量。术中剥除肌瘤前均使用6IU垂体后叶素+10mL 0.9%氯化钠溶液注射入子宫肌层,术后均静点20IU缩宫素3d促进子宫收缩,预防术后出血。
1.2.1 对照组 行传统开腹子宫肌瘤剔除术治疗。采取连续硬膜外麻醉或腰硬联合麻醉,做下腹部常规纵切口,术中根据肿瘤所在子宫体的位置、肌瘤的大小以及数量确定在子宫肌壁上切口的大小、走向,一般切口走向沿肌瘤的长轴方向,长度为肌瘤长径的2/3,完整剥除肌瘤后,1/0可吸收线不穿透宫腔逐层缝合子宫肌层,闭合瘤腔,甲硝唑盐水冲洗盆腔,查无出血后,进行关腹处理。
1.2.2 观察组 行腹腔镜下子宫肌瘤剔除术治疗。采取全身麻醉,取头低臀高位并倾斜15°~25°,于脐部穿刺建立气腹,使其压力维持在10~13mmHg(1mmHg=0.133kPa),分别于左右麦氏点各做10mm、5mm切口,置入trocar,对盆腔脏器、子宫肌瘤等进行探查,明确病变部位。单级电钩切开子宫浆膜层、肌层至肌瘤表面,长度略小于肌瘤的直径,用齿抓钳夹持瘤核向外牵拉和旋转,形成张力,单极电钩沿瘤体假包膜向下分离至肌瘤基底部,双极电凝离断,创面双极电凝止血。小肌瘤从左下腹切口取出,较大肌瘤用取瘤器粉碎后取出,生理盐水冲洗残腔,2/0可吸收线连续缝合切口,闭合瘤腔。如果瘤腔较深,需要进行分层缝合。
1.3 观察指标 观察2组手术及恢复情况,包括手术时间、术中出血量、术后疼痛情况、排气时间、术后下床活动时间、住院时间及术后切口感染、瘢痕发生情况。
1.4 术后疼痛程度评价标准 采用Prince-Henry评分法[5],0分:咳嗽时无任何疼痛;1分:咳嗽时有疼痛发生;2分:安静时无疼痛,但深呼吸时出现疼痛;3分:静息时出现轻微性疼痛,但是可忍受;4分:静息时出现剧烈疼痛,难以忍受。

2 结 果
2.12组手术及恢复情况比较 2组手术均成功,其中观察组无一例中转开腹。观察组手术时间长于对照组(P<0.01),术中出血量少于对照组(P<0.01),术后下床活动时间、排气时间及术后住院时间均明显短于对照组(P均<0.01)。见表1。
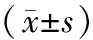
表1 2组手术及恢复情况比较
2.2 2组术后疼痛情况比较 观察组患者疼痛轻,使用镇痛泵率明显低于对照组(P<0.05)。见表2。
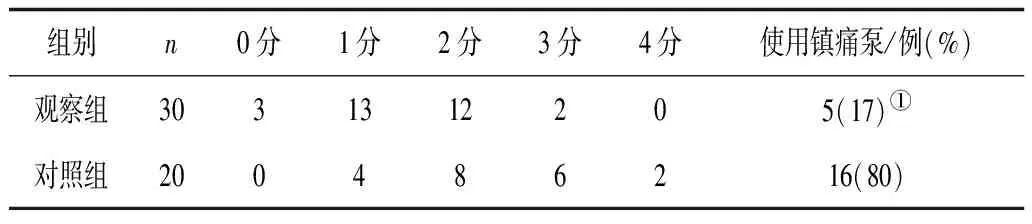
表2 2组术后疼痛情况比较 例
注:①与对照组比较,P<0.01。
2.3 2组术后切口感染、瘢痕发生情况比较 观察组术后未发生切口感染,发生术后切口瘢痕2例(7%);对照组1例(5%)出现腹部手术切口感染,经过多次清创换药后愈合,发生术后切口瘢痕6例(30%)。2组术后切口感染、瘢痕发生率比较差异均有统计学意义(P均<0.01)。
3 讨 论
子宫肌瘤是一种常见病,目前,临床认为子宫肌瘤的发生与女性体内雌激素分泌增多存在一定的关系,但其具体发病机制尚不十分明确。患者可表现出不同程度的子宫内膜增生,尤其在妊娠的过程中,因体内雌激素水平升高,会加速肌瘤的增长,而绝经后由于患者体内雌激素水平下降,子宫肌瘤的生长会停止,但其并不会发生萎缩。子宫肌瘤可引起月经过多继发贫血,压迫直肠、膀胱引起相关症状,生育期可引起不孕或反复流产,极少数发生恶变。虽然目前治疗方法多种多样,包括药物、子宫动脉栓塞、肌瘤剥除及子宫全切等,但现今手术治疗仍处于十分重要的地位。随着社会的发展,人们生活质量的提高,越来越多的女性要求保留子宫的完整性,故子宫肌瘤剔除术应用较多。
传统的开腹子宫肌瘤剔除术操作方便,技术难度较低,是腹腔镜手术的基础[6],其优点是能够发现处于深部、体积较小的肌瘤(此肌瘤在术前超声检查中不易发现),而且术后也可以在直视下较为彻底地缝合关闭瘤腔。但相对于腹腔镜下子宫肌瘤剔除术,开腹手术具有创伤大、术中出血量多、对盆腔内环境干扰大、感染率高、胃肠道功能恢复较慢、住院时间较长等缺点。随着腹腔镜技术的发展,腹腔镜下子宫肌瘤剔除术逐渐普及,该术式取代传统的开腹手术治疗肌壁间子宫肌瘤和浆膜下子宫肌瘤效果满意[7],具有创伤小、恢复快、对腹腔脏器造成的干扰较小等优点,术后组织粘连的发生率低,粘连的程度轻。有研究报道,腹腔镜下子宫肌瘤剔除术术后附件粘连于子宫肌瘤切除瘢痕处的发生率为24.4%~30.5%,而传统开腹子宫肌瘤剔除术为58.4%~79.5%[8]。但是腹腔镜手术中,术者双手不能触摸子宫体,不能发现体积较小的子宫肌瘤,故容易遗漏体积较小的肌瘤,数年后易复发;且肌瘤剥除后需要在腹腔镜下缝合和创面止血,对术者缝合和结扎技术要求高,增加了手术和麻醉时间,增加了手术风险和麻醉风险,且反复电凝止血可造成局部组织坏死。另外腹腔镜手术有损伤周围脏器、术中止血困难的缺点,遇盆腔粘连严重者有术中中转开腹的可能。吴丽芳等[9]报道特殊部位的子宫肌瘤、盆腔粘连是妇科腹腔镜手术中转开腹的最常见原因。故对于肌瘤体积过大、盆腔粘连较为严重的患者,建议选择开腹手术。本研究结果显示,观察组无一例中转开腹,患者术中出血少,尤其是凸向子宫表面的肌瘤,术中出血很少;术后患者疼痛程度较轻,镇痛泵使用率低,且术后患者下床活动时间、排气时间及住院时间短,切口感染率、瘢痕发生率低。提示腹腔镜下子宫肌瘤剔除术治疗子宫肌瘤效果满意,但在术前一定要行B超检查,确定肿瘤的数量、位置以及大小,严格掌握手术适应证,向患者详细交代病情,术者要熟练掌握缝合技术,术中小心操作,避免对周围脏器的损伤,仔细止血,预防术后粘连,才能达到理想的手术效果。
[1] 谢幸,苟文丽.妇产科学[M].8版,北京:人民卫生出版社,2013:310
[2] 乐杰.妇产科学[M].6版.北京:人民卫生出版社,2004:296;445
[3] Prapas Y,Kalogiannidis I,Prapas N.Laparoscopy vs.laparoscopically assisted myomectomy in the management of uterine myomas: a prospective study[J].Am J Obstet Gynecol, 2009,200(2):141-144
[4] 黄建昭.临床妇科腹腔镜诊疗学[M].广州:广东科技出版社,2001:137
[5] 庄心良,曾因明,程伯銮.现代麻醉学[M].3版.北京:人民卫生出版社,2006:2551
[6] 李龙,王月玲.腹腔镜下子宫肌瘤剔除术与开腹手术的临床对比[J].中国肿瘤临床与康复,2012,19(4):363-364
[7] 潘小燕.腹腔镜下子宫肌瘤剔除术与传统开腹手术的比较[J].现代诊断与治疗,2012,23(3):175
[8] Andrea Tinelli,Brad S,Hurst,Gernot Hudelist,et al.Laparo scopic myomectomy focusing on the myoma pseudocapsule: technical and outcome reports[J].Human Reproduction,2012,27(2):427-435
[9] 吴丽芳,万择秋,孟迪云,等.腹腔镜子宫肌瘤剔除术中转开腹的有关因素分析[J].中国微创外科杂志,2012,12(4):319-321
10.3969/j.issn.1008-8849.2015.17.024
R737.33
B
1008-8849(2015)17-1889-03
2015-01-10

