分析宫颈癌患者临床病理因素与盆腔淋巴结转移的关系
赵小娅 谢月英 周旭丽
宫颈癌是妇女群体中最常见的恶性肿瘤之一,发病率位居第二,仅次于乳腺癌。而宫颈癌早期即可发生淋巴转移,且其主要场所为盆腔淋巴结,淋巴转移发生是否不仅是患者预后的重要因素之一,且对治疗方案的选择也具有决定性影响[1]。广泛性子宫切除术联合盆腔淋巴结清除术的提出,奠定了宫颈癌根治术的基础,成为宫颈癌手术治疗的经典术式。但近年来关于清扫淋巴结的范围及治疗意义,国内外争议较多,因此治疗前准确判断淋巴结转移,对避免不必要的淋巴结清除术具有至关重要的作用[2]。
1 资料与方法
1.1 一般资料 选取2012年1月~2014年1月期间湘潭市妇幼保健院收治的156例宫颈癌患者为研究对象,年龄22~63 岁,平均年龄(38.0±3.2)岁。
入组标准:经活检或手术病理确诊为宫颈癌。收集患者年龄、肿瘤直径、浸润深度、组织类型、病理分级及临床分期等资料。
1.2 方法 回顾性分析患者资料,记录患者年龄、肿瘤直径、浸润深度、组织类型、病理分级、临床分期,根据临床相关因素收集结果,分析各临床及病理因素与盆腔淋巴结转移的关系。
1.3 统计学方法 采用统计学软件Epi Info 5.0进行统计学分析,记数资料采用χ2检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 宫颈癌患者盆腔淋巴转移部位分布情况 156例患者中有54例发生盆腔淋巴结转移,占34.6%。其中40例仅单组淋巴转移,其余14例为同时有2组淋巴转移。最常见的转移部位为闭孔区,髂内、髂外、髂总及腹股沟依次次之。见表1。

表1 宫颈癌患者盆腔淋巴转移部位分布情况[n(%)]
2.2 相关临床因素对宫颈癌患者盆腔淋巴转移的影响 本院收治156例宫颈癌患者,其中共有138例为单组肿瘤,18例为2组肿瘤,共有174组肿瘤。本研究考察并记录了发生盆腔淋巴转移患者的相关临床因素年龄、肿瘤直径、浸润深度、组织类型、病理分级及临床分期等资料内容,并对其与盆腔淋巴结转移的关系作出统计学分析。年龄>35岁的宫颈癌盆腔淋巴结转移率高于年龄小于35岁的患者,2组差异不具有统计学意义;肿瘤直径大于4 cm的宫颈癌患者的盆腔淋巴结转移率明显高于肿瘤直径≤4 cm的患者,2组之间差异具有统计学意义(P<0.05);浸润深度>1/2的宫颈癌患者的盆腔淋巴转移率明显高于浸润深度小于等于1/2的宫颈癌患者,2组之间差异具有统计学意义(P<0.05);病理分级为Ⅲ级的宫颈癌患者盆腔淋巴结转移率明显高于Ⅰ级患者,2组之间差异具有统计学意义(P<0.05);临床分期为Ⅱ期的宫颈癌患者的盆腔淋巴转移率明显高于Ⅰ期的患者,2组之间差异具有统计学意义(P<0.05);肿瘤组织类型为腺癌的宫颈癌患者的盆腔淋巴结转移率明显高于鳞癌的患者,2组差异不具有统计学意义。见表2。
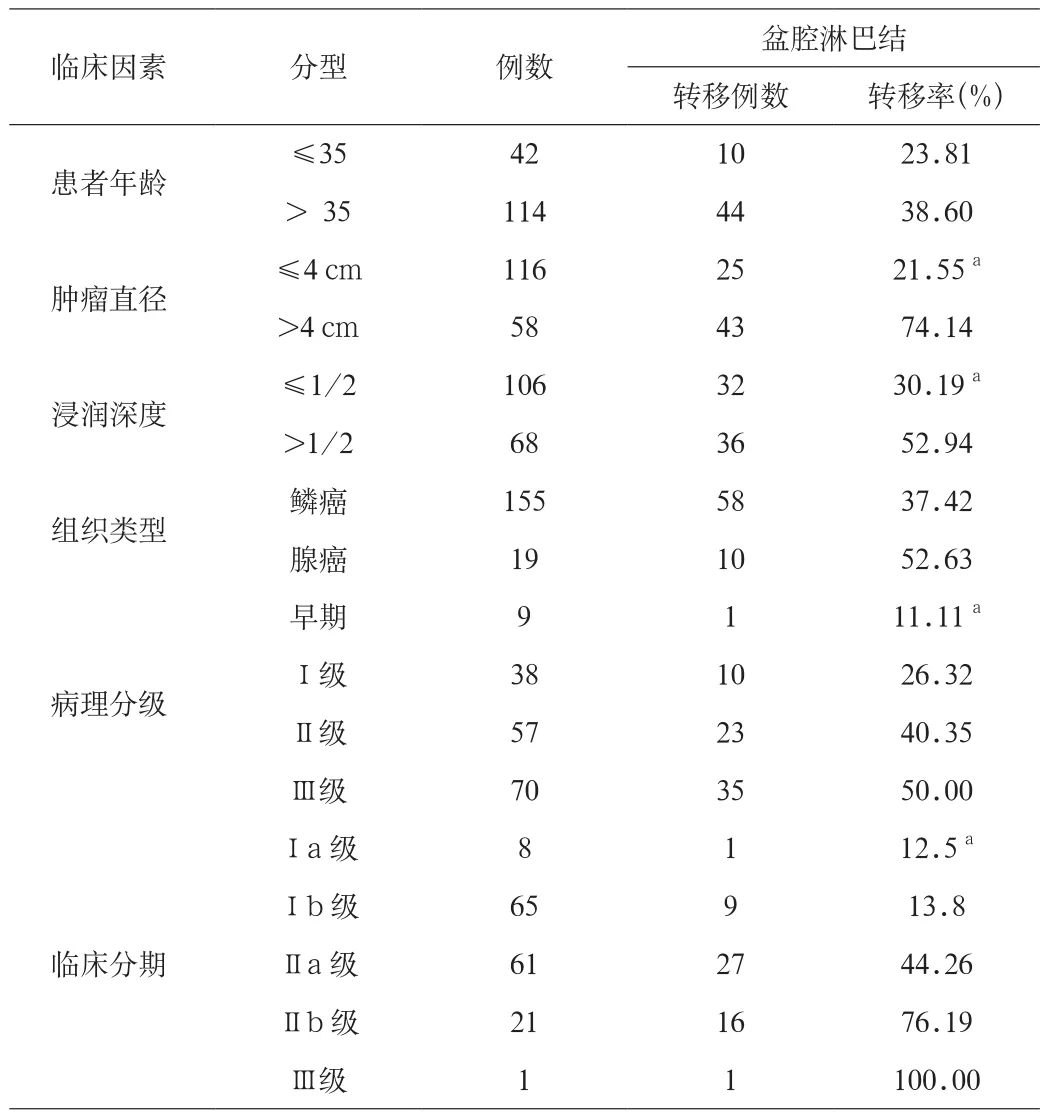
表2 相关临床因素对宫颈癌患者盆腔淋巴转移的影响
3 讨论
我国宫颈癌的发生率居高不下,很大程度上是由于对宫颈癌前病变的早期诊断和治疗不足,宫颈癌普查工作不完善和女性对宫颈疾病的忽视造成的。近年来,由于宫颈癌的发病年龄多趋于年轻化,保留生育功能的根治性宫颈切除术成为了早期年轻患者首选的治疗方法,也取得较好的疗效,但仍有约20%的患者术后出现复发或转移。目前仍未有明确的影响宫颈癌盆腔淋巴转移的因素,且对于宫颈癌淋巴结切除术尚无明确的要求,切除数目的多少对预后是否影响都存在争论,但可以确定的是宫颈癌治疗的失败与患者的身体状况与临床病理因素息息相关[3-5]。
本研究结果可知,宫颈癌患者最常见的淋巴结转移部位为闭孔区,髂内、髂外、髂总及腹股沟依次次之。且宫颈癌患者额的转移率与肿瘤直径、浸润深度、病理分级及肿瘤组织类型有密切的关系,即肿瘤直径>4 cm,浸润深度>1/2,病理分级为Ⅲ级和临床分期为Ⅱ期的宫颈癌患者的盆腔淋巴结转移率较高。而患者年龄和组织类型与盆腔淋巴转移率并无明显的相关性,其与以往报道相近[6-8]。
综上所述,淋巴结转移是宫颈癌治疗预后指标及术后给予辅助治疗的金标准,大多数可进行手术的宫颈癌患者的术后的转移率仍处在较高水平。为了提高宫颈癌手术治疗效果,同时避免患者做不必要的淋巴结清扫,医治在术前应对患者的影响术后疗效的相关临床因素做出充分的考虑与评估,最终为患者制定最佳的治疗方案。
[1] 田铁娟.阴道镜在宫颈癌筛查中的应用评估[J].当代医学,2012,18(14):111.
[2] 杨波,刘健,李胜泽.Ⅰ、Ⅱ期宫颈癌盆腔淋巴结转移的相关因素研究[J].中华全科医学,2012,10(7):1028-1030.
[3] 卢淮武,林仲秋.宫颈癌淋巴结切除的相关问题[J].中国妇产科临床杂志,2014,15(1):3-5.
[4] 李洋.ⅠA~ⅡB期宫颈癌盆腔淋巴结转移高危因素的临床分析[J].中国妇幼保健,2013,28(2):3584-3586.
[5] 智艳芳,李肖甫,李雁青,等.HPV DNA检测诊断宫颈癌前病变的意义[J].当代医学,2012,18(26):13-15.
[6] 曾威,徐文生,徐红,等.宫颈癌根治术中加行腹主动脉旁淋巴结切除在ⅠB 2及ⅡA 2期宫颈癌治疗中的临床价值[J].实用妇产科杂志,2013,29(3):206-210.
[7] 范艳艳,付艳,贾赞慧,等.子宫内膜癌与宫颈癌淋巴结转移分布的比较[J].中国肿瘤临床,2009,36(21):1216-1218,1224.
[8] 吉宏,李莲英,郭强,等.MMP-2及CK 19在早期宫颈癌淋巴结微转移中的表达及其意义[J].中国肿瘤临床,2011,38(14):843-847.

