电针联合经鼻持续性气道正压通气(nCPAP)治疗阻塞性睡眠呼吸暂停低通气综合征临床观察*
宋嫣瑾 俞万钧 徐 涛 顾 霄
(浙江省鄞州人民医院,浙江 宁波 315040)
·研究报告·
电针联合经鼻持续性气道正压通气(nCPAP)治疗阻塞性睡眠呼吸暂停低通气综合征临床观察*
宋嫣瑾 俞万钧 徐 涛 顾 霄
(浙江省鄞州人民医院,浙江 宁波 315040)
目的观察电针联合经鼻持续性气道正压通气(nCPAP)治疗阻塞性睡眠呼吸暂停低通气综合征(OSAHS)的临床疗效。方法将经多导睡眠图(PSG)诊断为OSAHS中重度患者按随机数字表法分为电针+nCPAP组和nCPAP组。并于治疗前及治疗6周后进行PSG指标、嗜睡程度、认知功能、心理状况等评估。结果两组治疗后,AHI指数、最长呼吸暂停时间、PP和夜间最低血氧浓饱和度 (SaO2)与治疗前比较均改善 (均P<0.05),且治疗后电针+nCPAP组改善优于nCPAP组(均P<0.05)。两组治疗后,SAS、ESS、SDS评分、蒙特利尔量表评分与治疗前比较均改善(均P<0.05);治疗后电针+nCPAP组的SAS、ESS、SDS评分均优于nCPAP组(均P<0.05),但两组蒙特利尔量表评分差别不大(P>0.05)。两组治疗期间均未发现明显不良反应。结论电针+nCPAP对患者的睡眠呼吸障碍、心理状况及临床症状等有更好的疗效。
阻塞性睡眠呼吸暂停低通气综合征 电针 nCPAP 疗效
睡眠呼吸暂停低通气综合征是一种曾经被忽视的与睡眠相关的严重呼吸障碍,其又以阻塞性睡眠呼吸暂停低通气综合征(OSAHS)这一分类最为常见[1]。由于OSAHS患者睡眠时出现反复呼吸暂停、低氧血症,从而氧化应激反应增强,导致局部或全身炎症反应[2],进而引发机体发生一系列病理生理改变。随着病程的延长可致多脏器功能损害,目前该病中、重度患者治疗多用经鼻持续性气道正压通气(nCPAP)保持上气道扩张。但OSAHS病因复杂,其发生与上气道解剖学狭窄直接相关,亦与呼吸中枢反应性降低及与神经、体液、内分泌等因素有关[3]。因此单一治疗方式有其局限性,寻求更加有效的OSAHS的综合疗法是学者们研究的重点。本研究采用电针联合nCPAP治疗OSAHS患者,取得了良好的疗效。现报告如下。
1 资料与方法
1.1 病例选择 所有患者均符合OSAHS的诊断标准和病情分度标准[4]。除外慢性阻塞性肺疾病、支气管哮喘、冠状动脉粥样硬化性心脏病、高血压等慢性重要脏器疾病者。均经本院医学伦理委员会批准,签署相关知情同意书。
1.2 临床资料 选取2013年12月至2014年12月笔者所在医院门诊及住院部就诊的经多导睡眠图(PSG)监测,诊断为OSAHS的中、重度患者70例,随机数字法分为电针+nCPAP组36例和nCPAP组34例。电针+nCPAP组男性24例,女性12例;平均年龄(53.17±10.20)岁;平均病程(6.16±3.23)年;平均BMI(29.05±4.03)(kg/m2)。nCPAP组男性23例,女性11例;平均年龄(52.71±11.26)岁;平均病程(5.87±3.11)年;平均BMI(29.13±3.94)(kg/m2)。两组平均年龄、性别、病程、BMI指数比较差异无统计学意义(P>0.05)。
1.3 治疗方法 两组在研究期间均实施传统的健康教育与注意事项告知,如戒烟限酒、减肥、侧位睡眠、抬高床头、慎用镇静促眠药物等。两组均在研究开始前,睡眠诊疗病房多导睡眠监测仪监测下使用美国伟康公司Solo Plus nCPAP呼吸机进行压力滴定,以使鼾声消失;血氧饱和度维持在90%以上;并且患者能耐受压力为合适压力。1)nCPAP组患者每晚在家自行使用美国伟康公司Solo Plus nCPAP呼吸机进行nCPAP治疗。以滴定的合适压力为治疗压力。睡时进行,每次持续6 h以上,每周治疗3次,共治疗6周。2)电针+nCPAP组同nCPAP组相同处理条件下,另取安眠、四神聪、神门、足三里、三阴交、照海为主穴位,穴针柄接长城牌KWD-808脉冲电疗仪,选连续波型,频率2 Hz,电流强度以患者耐受为度,留针30 min。每周治疗3次,共治疗6周。
1.4 观察和评估指标 1)PSG记录。应用美国凯迪泰公司产的SW-SM2000CB多导睡眠分析诊断系统 (便携型)的标准多导睡眠记录技术对两组患者治疗前及治疗6周后的睡眠监测。仪器自动记录口鼻气流、血氧饱和度、胸腹运动等信息,由计算机进行处理,人工分析得出结论,将所得的睡眠呼吸暂停低通气指数(AHI)、夜间最低血氧浓饱和度(SaO2)、PP(脉压)、最长呼吸暂停时间作为疗效评价指标。2)嗜睡程度评估。采用Epworth嗜睡量表(ESS)来评定患者白天过度嗜睡状态。两组共评估2次,分别在治疗开始前和治疗6周后进行。3)认知功能评估。应用中文版MoCA(蒙特利尔认知评估量表)进行测试。内容包括:视空间执行功能(5分);命名(3分);记忆(5分);注意(6分);语言(3分);抽象(2分);定向(6分),共计30分。每项回答正确得1分。≥26分为认知正常[5]。两组分别于治疗前及治疗6周后各测试1次。4)心理状况评估:应用William W-K Zung编制的SAS焦虑自评量表,共20个题目,得出粗分再乘以1.25后取整数为标准总分。>50分为存在焦虑状态。应用William W-K Zung编制的SDS抑郁自评量表,共20个题目,得出粗分再乘以1.25后取整数部分为标准总分。≥53分为抑郁状态。两组分别于治疗前及治疗6周后各评估一次焦虑和抑郁量表。
1.5 统计学处理 采用SPSS10.0统计学软件。计量资料以(±s)表示,采用t检验。计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组治疗前后PSG监测指标比较 见表1。两组治疗后,AHI指数、最长呼吸暂停时间、PP和夜间最低血氧浓饱和度 (SaO2)与治疗前比较均改善 (均P<0.05),且治疗后电针+nCPAP组改善优于nCPAP组(均P<0.05)。
表1 两组治疗前后PSG监测指标比较(±s)
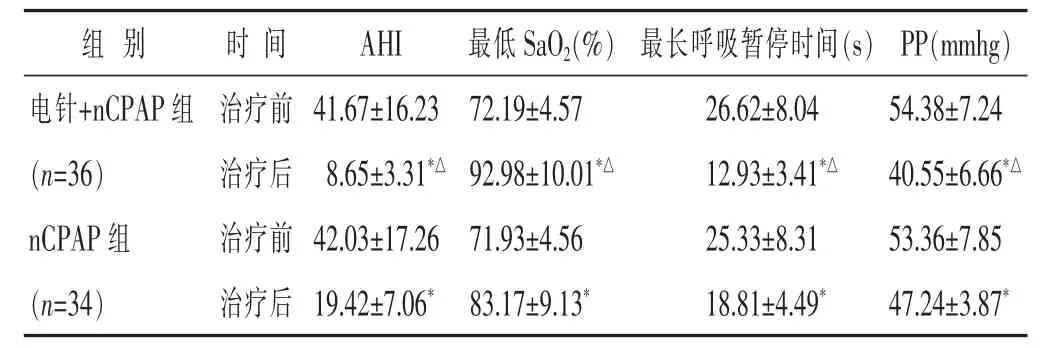
表1 两组治疗前后PSG监测指标比较(±s)
与本组治疗前比较,*P<0.05;与nCPAP组比较,△P<0.05。下同。
组别 时间A H I 最低S a O2(%)最长呼吸暂停时间(s)P P(m m h g)电针+ n C P A P组 治疗前(n = 3 6) 治疗后n C P A P组 治疗前4 1 . 6 7 ± 1 6 . 2 3 7 2 . 1 9 ± 4 . 5 7 2 6 . 6 2 ± 8 . 0 4 5 4 . 3 8 ± 7 . 2 4 8 . 6 5 ± 3 . 3 1*△9 2 . 9 8 ± 1 0 . 0 1*△1 2 . 9 3 ± 3 . 4 1*△4 0 . 5 5 ± 6 . 6 6*△4 2 . 0 3 ± 1 7 . 2 6 7 1 . 9 3 ± 4 . 5 6 2 5 . 3 3 ± 8 . 3 1 5 3 . 3 6 ± 7 . 8 5(n = 3 4) 治疗后1 9 . 4 2 ± 7 . 0 6*8 3 . 1 7 ± 9 . 1 3*1 8 . 8 1 ± 4 . 4 9*4 7 . 2 4 ± 3 . 8 7*
2.2 两组治疗前后两组间SAS、SDS、ESS、蒙特利尔量表评分比较 见表2。两组治疗后SAS、ESS、SDS评分、蒙特利尔量表评分与治疗前比较均改善 (均P<0.05);治疗后电针+nCPAP组的SAS、ESS、SDS评分均优于nCPAP组(均P<0.05),但两组蒙特利尔量表评分差别不大(P>0.05)。
表2 两组治疗前后SAS、SDS、ESS、蒙特利尔量表评分比较(分,±s)
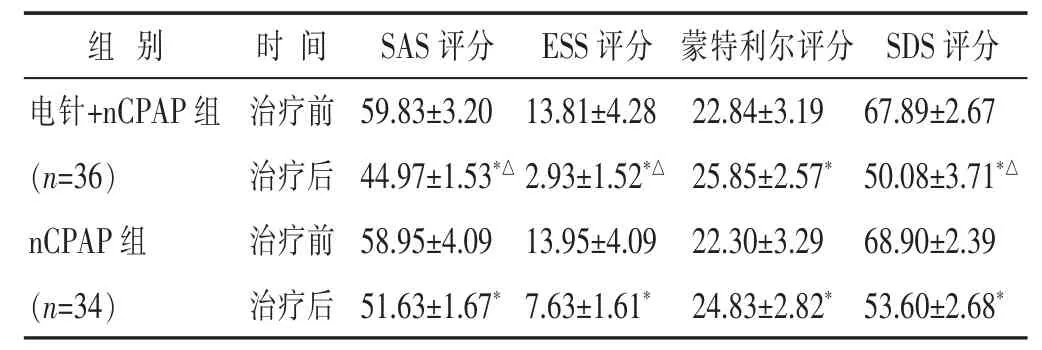
表2 两组治疗前后SAS、SDS、ESS、蒙特利尔量表评分比较(分,±s)
组别 时间S A S评分 E S S评分 蒙特利尔评分 S D S评分电针+ n C P A P组 治疗前(n = 3 6) 治疗后n C P A P组 治疗前5 9 . 8 3 ± 3 . 2 0 1 3 . 8 1 ± 4 . 2 8 2 2 . 8 4 ± 3 . 1 9 6 7 . 8 9 ± 2 . 6 7 4 4 . 9 7 ± 1 . 5 3*△2 . 9 3 ± 1 . 5 2*△2 5 . 8 5 ± 2 . 5 7*5 0 . 0 8 ± 3 . 7 1*△5 8 . 9 5 ± 4 . 0 9 1 3 . 9 5 ± 4 . 0 9 2 2 . 3 0 ± 3 . 2 9 6 8 . 9 0 ± 2 . 3 9(n = 3 4) 治疗后5 1 . 6 3 ± 1 . 6 7*7 . 6 3 ± 1 . 6 1*2 4 . 8 3 ± 2 . 8 2*5 3 . 6 0 ± 2 . 6 8*
2.3 不良反应 两组治疗后均未发现明显不良反应。
3 讨 论
OSAHS是最常见睡眠呼吸疾病之一。患者在睡眠中出现反复呼吸中断和(或)低通气,从而导致夜间出现打鼾、呼吸暂停、憋醒、多动不安、夜尿增多、睡眠行为异常等表现;白天则出现嗜睡、疲倦乏力、认知行为功能障碍、头痛头晕、焦虑、抑郁等心理行为退变的临床症状。随着病情演变,可致高血压、冠状动脉粥样硬化性心脏病、心律失常、脑卒中等[6-7],严重危害身心健康。OSAHS可归属于中医学中的“嗜卧”范畴,其病机为肺、脾、肾功能失调,因痰湿内生、气机不畅而壅滞咽喉。本病系本虚标实、虚实夹杂,针灸对机体有双向良性调节作用[8],可辨证施治、调和阴阳、补虚泻实、利舌本、畅气机。
本研究结果示,电针+nCPAP组,AHI、最低SaO2、最长呼吸暂停时间、PP改善情况优于对照组,提示电针+nCPAP治疗可较有效地改善OSAHS患者夜间缺氧情况。同时,电针+nCPAP组治疗后PP下降优于对照组,而PP是心血管致险事件的重要预测指标[9]。因此,电针+nCPAP治疗可能对降低OSAHS患者心血管意外风险有重要意义。
另外,经过6周治疗电针+nCPAP组的治疗后SAS与SDS评分优于nCPAP组。这反映电针+nCPAP组患者的焦虑和抑郁程度有明显改善。同时电针+nCPAP组的治疗后嗜睡程度评分亦优于nCPAP组,笔者推断电针+nCPAP治疗能更加有效减少睡眠呼吸障碍、减轻嗜睡等相关症状,从而使患者心理状况改善。但反映患者认知功能的蒙特利尔认知评分两组差别不大。OSAHS对认知的损害主要表现在警觉性、运动协调、执行能力等方面[10],由于认知功能改善需更长时间,因此,电针+nCPAP对OSAHS患者认知功能的作用有待进一步研究。
总之,电针+nCPAP较之单纯的nCPAP治疗OSAHS,具有改善患者的睡眠呼吸障碍、心理状况及临床症状的作用,疗效显著,且廉价易得。
[1] 陈灏珠,林果为.实用内科学[M].13版.北京:人民卫生出版社,2009:1900.
[2] Ryan S,McNicholas WT.Intermittent hypoxia and activation of inflammatory molecular pathways in OSAS[J].Arch physiol Biochem,2008,114(4):261-266.
[3] 葛均波,徐永健.内科学[M].8版.北京:人民卫生出版社,2013:129.
[4] 阻塞性睡眠呼吸暂停低通气综合征诊治指南 (2011年修订版)[J].中华结核和呼吸杂志,2008,31(3):9-185.
[5] 王盼,张熙,周波,等.蒙特利尔认知评价量表(中文版)在轻度认知损害诊断及进展过程中的作用[J].中国现代神经疾病杂志,2012,12(2):193-197.
[6] Somers VK,White DP,Amin R,et al.Sleep apnea and cardiovascular disease:an American Heart Association/American College of Cardiology Foundation Scientific Statement from the American Heart Association Council for High Blood Pressure Research Professional Education Committee,Council on Clinical Cardiology,Stroke Council,and Council on Cardiovascular Nursing[J].J Am coll Cardiol,2008,52(8):686-717.
[7] He QY,Chen BY,Zhang XL,et al.Relationship of daytime blood pressure and severity of obstructive sleep apnea among Chinese:a multi-center investigation in China[J].Chin Med J,2010,123(3):18-22.
[8] 陈少宗.针灸双向良性调节作用规律的三种形式[J].针灸临床杂志,2010,26(12):62.
[9] 吴清.脉压对高血压病心血管事件预测的临床价值[J].中外医学研究,2012,12(21):98-100.
[10]林驰,王寅.电针治疗阻塞性睡眠呼吸暂停低通气综合征的P300临床研究[J].环球中医药,2012,5(2):108-111.
Curative Observation of the Electro-acupuncture and Nasal Continuous Positive Airway Pressure on Pa-tients with Obstructive Sleep Apnea Hypoventilation Syndrome
SONG YanJin,YU WanJun,XU Tao,et al. Yinzhou People′s Hospital,Zhejiang,Ningbo 315040,China
Objective:To evaluate the curative effect of the electro-acupuncture and nasal continuous positive airway pressure(nCPAP)in patients with obstructive sleep apnea hypoventilation syndrome(OSAHS).Methods:Patients with OSAHS diagnosed middle and serious by polysomnography(PSG)were divided into the electroacupuncture and nCPAP group.The changes of both groups were evaluated by the PSG index,sleepiness,cognitive function,mental status before treatment and 6 weeks after treatment.Results:After 6 weeks′treatment of electroacupuncture and nasal continuous positive airway pressure,the AHI,the lowest SaO2,the longest apnea time,the PP,SAS score,ESS score and SDS score were improved.The difference with the treatment by nasal continuous positive airway pressure was significant(P<0.05).Conclusion:The electro-acupuncture and nasal continuous positive airway pressure therapy may evidently improve the sleep apnea,psychological status,clinical symptoms.The methods have practical value,worthy of recommendation.
Obstructive sleep apnea hypoventilation syndrome;Electro-acupuncture;Nasal continuous positive airway pressure;Curative effect
R245.9+7
B
1004-745X(2015)08-1352-03
10.3969/j.issn.1004-745X.2015.08.014
2015-03-20)
浙江省中医药科学研究基金计划(2013ZB119)

