老年急性脑梗塞进展性发展的危险因素研究
赵良梅,周长文,周 霞,左尧金,王思念
(重庆市北部新区第一人民医院,重庆 401120)
进展性脑梗塞是指发生在起病6 h 后,因脑缺血的进展或组织坏死加重而出现神经功能恶化的一类脑梗死[1]。它是一种常见的复杂难治性脑血管疾病,占急性脑梗塞发病率的30%左右,其致死率和致残率均高于非进展性脑梗塞,且预后较差,严重威胁着老年人的健康。目前,对该病尚缺乏有效的预测手段和治疗方法,因此,探讨其影响因素,进而采取针对性的预防和控制,就愈加重要。本文主要对本院近4年来收治的60 岁以上(含60 岁)老年进展性脑梗塞病例进行研究,并与同期收治的老年非进展性脑梗塞病例进行对比。
1 资料与方法
1.1 纳入和排除标准
(1)发病24h 内入院;(2)年龄≥60 岁;(3)首次发生脑血管病;(4)诊断符合中华医学会第四次全国脑血管病学术会议修订的脑梗塞诊断标准[2],并经头部CT 或MRI 检查证实;(5)入院时未昏迷,且瘫痪不完全;(6)剔除腔隙性梗塞和出血性梗塞;(7)排除血液系统疾病患者,或近期做过大手术的患者。
1.2 受试对象的选择与分组
选择我院2008年1月~2011年12月神经内科收治的60 岁以上老年急性脑梗塞住院患者,共252例,均符合上述纳入标准。其中,男性153 例,女性99 例,年龄60 ~92 岁。患者分别于入院时和发病第7 天进行美国国立卫生研究院卒中量表(NIHSS)评分,NIHSS 增加3 分或以上诊断为进展性脑梗塞,纳入进展组,其他病人纳入非进展组[3]。
1.3 观察指标
患者人院时,登记人口学资料,并详细询问高血压、高脂血症、糖尿病、冠心病等病史,治疗前测量收缩压、舒张压,抽取静脉血检测空腹血糖、总胆固醇、甘油三酯、低密度脂蛋白、高密度脂蛋白和纤维蛋白原等指标,入院3d 内完成TCD 和颈部彩色多普勒超声检查。
1.4 统计学方法
所有数据均采用SAS 9 软件进行统计分析,定量资料以mean ±SD 的形式表示。两组间比较,定量资料采用成组设计t 检验或秩和检验,定性资料采用χ2检验或Fisher 精确检验,P <0.05 时认为差异有统计学意义。
2 结果
2.1 两组患者基本情况比较
进展组87 例患者,其中男性56 例,女性31 例;非进展组有165 例患者,男性97 例,女性68 例。两组间平均年龄、平均BMI、性别构成、冠心病病史发生率等无统计学差异(P >0.05),进展组患者在高血压、高脂血症和糖尿病等既往史方面的发生率高于非进展组(P <0.05),见表1。
2.2 两组患者一般检测结果比较
两组患者在舒张压、LDL 等指标上无统计学差异(P >0.05),在收缩压、FPG、TC、TG、HDL 和FIB等指标上存在差异(P <0.01),见表2。进展组患者的收缩压低于非进展组,而FPG、FIB 等则高于非进展组。
2.3 两组患者超声检测结果比较
两组患者颈内动脉和大脑动脉狭窄情况比较见表3。进展组在颈内动脉和大脑中动脉处狭窄的发生率高于非进展组(P <0.05),进展组颈内动脉斑块的发生率也高于非进展组(P <0.05)。
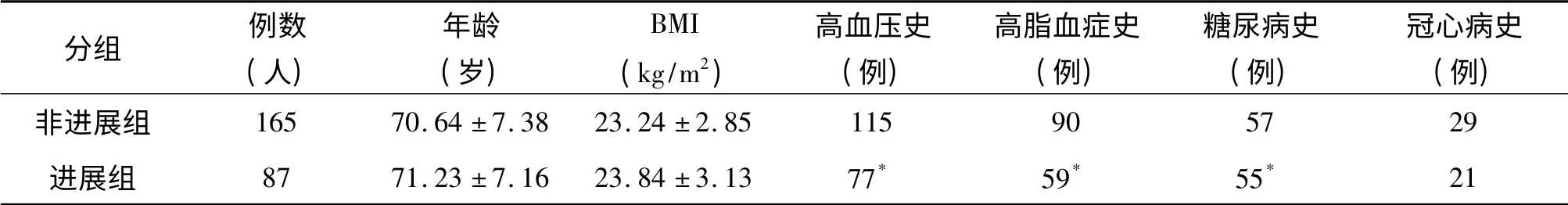
表1 两组患者基本情况比较
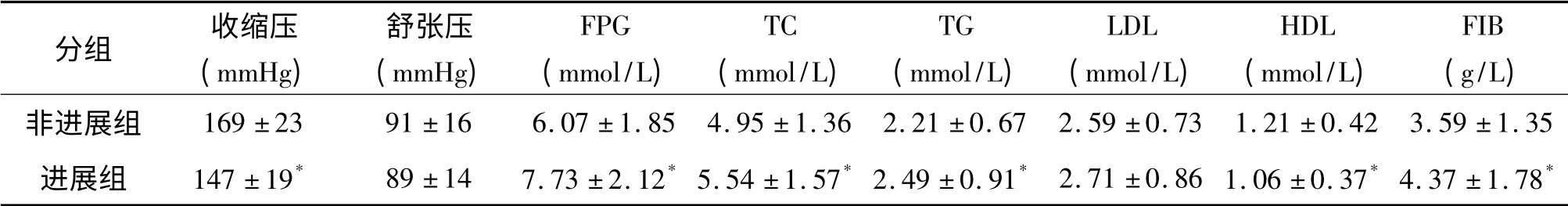
表2 两组患者一般检测结果比较

表3 两组患者超声检测结果比较
3 讨论
进展性脑梗塞是急性脑梗塞(死)的一个临床过程,其特点是急性脑梗塞发病后6 h 至一周内,虽经常规医疗,但神经功能缺失症状仍不断进展,直至出现较严重的神经功能缺损[4]。PCI 在急性脑梗塞的病人中约占20% ~40%[5],本研究显示老年急性脑梗塞中,有34.52%的患者发生进展性脑梗塞,与文献报道一致。
PCI 发病机制复杂,主要有血栓的扩展或再形成,缺血区灌注下降,侧支循环差,兴奋性氨基酸毒性和氧自由基导致神经元损害[6]。PCI 发病因素也很多,本研究表明,高血压、糖尿病、高脂血症、高纤维蛋白原血症及动脉狭窄等,都与急性脑梗塞的进展性发展有着密切的关系。
本资料中,进展组患者大都有高血压病史,这是因为长期的高血压可引起大、小血管的重构,甚至会导致严重的脑动脉硬化,继而导致脑动脉管腔狭窄及脑血管阻力增高,使脑血流速度减慢,血液黏滞性增高,从而使梗死动脉的血栓更易向近心端发展,造成更多血管分支阻塞,使梗死范围加大,卒中加重[7]。另外,本研究也表明,进展组患者在脑梗塞发作初期的收缩压低于非进展组,而两组间的舒张压无明显区别。由于在急性脑梗塞发作时,缺血的脑组织完全或部分地丧失了血流的自主调节功能,血压的轻度变化即可影响缺血半暗带的血液灌注,早期血压升高是维持缺血半暗带血流的一种代偿反应[8]。有资料报道,急性脑梗塞发病初期,收缩压每增加20mmHg,其转化为进展性脑梗塞的风险将降为此前的0.66 倍[9]。所以,在急性脑梗塞发病初期,采用降压或扩张血管治疗时应非常慎重。若血压并非很高,则不进行降压治疗,以保证充足的侧支循环血量。
本资料中,进展组患者糖尿病史的发生率高于非进展组,且急性脑梗塞发病初期,其血糖均值也明显高于非进展组,说明高血糖是PCI 发生的重要危险因素。有研究表明,糖尿病可使急性脑梗塞发生进展性变化的危险性增加1.9 倍[10]。高血糖可增高血液黏度、渗透压和代谢水平,影响动脉再灌注,加重脑损害,促进脑梗塞病灶扩大及病情进展;也可增加无氧糖酵解的活跃度,造成乳酸堆积,从而导致乳酸中毒,引发PCI。
本资料显示,进展组患者高脂血症史的发生率及TC、TG、FIB 等指标的均值均高于非进展组。由于高脂血症和纤维蛋白原增高可增加血液黏度,减弱白细胞的变形能力,增加血小板的聚集程度,从而引起血液循环阻力增大,血流速度降低,并促进血栓的形成和扩展。
本研究TCD 和颈部超声检查显示,进展组在颈动脉和大脑中动脉处狭窄的发生率高于非进展组,说明大动脉狭窄也是PCI 发生的危险因素之一,其机制可能是在侧支循环不良或无侧枝循环建立的情况下,血管狭窄将造成血流灌注降低,从而导致急性脑梗塞发展为PCI。
综上,是多种危险因素、多种病理机制的共同作用导致了进展性脑梗塞的发生,因此其预防和治疗也是一个综合性的过程。临床上,要依据病人病情特点,综合采取溶栓、抗凝、降纤、增加脑血流量、保护神经细胞等措施,积极纠正患者自身的危险因素,并避免如盲目降压等可能会造成病情进展的医源性因素,从而降低老年人急性脑梗塞患者发生进展性变化的风险。
[1]谢荣堂,赵明明,赵玉芳.进展性脑梗死相关因素临床分析[J].中国实用医药,2012,7(7):6-7.
[2]中华神经科学会,中华神经外科学会.各类脑血管疾病诊断要点[J].中华神经科杂志,1996,29(6):379-380.
[3]冯远,郑自龙. 进展性脑梗死的病因、危险因素及临床特点分析[J]. 中国实用神经疾病杂志,2009,12(4):39-40.
[4]刘庆新,孙葳,黄一宁. 进展性卒中相关危险因素的预测价值[J]. 国际脑血管病杂志,2009,17(10):765-767.
[5]Thanvi B,Treadwell S,Robinson T. Early neurological deterioration in acute ischaemic stroke:predictors,mechanisms and management[J]. Postgrad Med J,2008,84(994):412-417.
[6]朱红伟,赵丹,孙利宁. 进展性脑梗死的危险因素分析[J].中国医学创新,2012,9(13):114-115.
[7]栗保平. 进展性脑梗死危险因素分析. 山西职工医学院学报,2011,21(4):24-26.
[8]汪飞,倪初源. 进展性脑梗死与稳定性脑梗死危险因素的对比分析. 脑与神经疾病杂志,2012,20(3):181-184.
[9]Garde E,Lassen NA. Apoplexy with rapidly deteriorating symptoms—“stroke in progression”. Hemodynamic and clinical aspects[J]. Ugeskr Laeger,1995,157(30):4234-4239.
[10]Jørgensen HS,Nakayama H,Raaschou HO,et al. Effect of blood pressure and diabetes on stroke in progress. Lancet,1994,344(8916):156-159.

