自发性硬膜外出血患者神经功能预后的影响因素及干预对策
陈 艳 王俊华
山东莱芜市人民医院干部保健科 莱芜 271100
自发性硬脊膜外出血(spontaneous spinal epidural hematoma,SSEH)是一种非医源性或外伤性所导致的硬膜外血液聚集,它是一种较为罕见但致残率极高的急症[1]。由于该病较为罕见,且早期无特异性症状,因此,此病的及时诊断非常困难,常造成治疗的延误,从而导致患者出现永久性的脊髓神经功能障碍,甚至丧失,对患者的生活质量造成严重的影响[2]。本研究探讨SSEH对患者神经功能预后的影响,并提出相应的干预对策,为SSEH的早期防治工作提供可靠的理论依据,现报告如下。
1 资料与方法
1.1 一般资料 选择2005-01—2013-05我院收治的接受手术治疗的SSEH患者29例,男17例,女12例,年龄24~71岁,平均38.29岁。其中3例患者患有高血压史,6例有用力病史,包括舞蹈、弯腰以及抬重物等。22例患者首发症状为颈部以及背部的疼痛,疼痛沿着神经根放射,疼痛的原因不明,患者在数小时或数天后出现运动或感觉障碍,其中10例患者出现大、小便功能障碍;5例为颈背部的反复疼痛;2例为截瘫症状。
本组患者均行MRI检查,29例患者中25例血肿范围在2个椎体水平以上,其余4例在1个椎体水平内;胸段血肿患者13例,颈段血肿患者8例,腰段血肿患者5例,胸腰段血肿患者3例。用血肿的最大直径以及椎管直径之间的关系对脊髓的受压情况进行评估,本组患者脊髓压迫的程度在25.8%~83.2%,平均压迫程度为(53.5±13.6)%。
1.2 手术方法 患者取仰卧位,手术采用后正中入路。根据患者MRI检查结果确定血肿的位置,并定位相应的椎体阶段,充分暴露血肿,打开硬膜,将硬膜下的血肿消除,以对脊髓进行充分减压。术后患者均未发生死亡。
1.3 研究方法 对本组患者的临床资料进行回顾性分析,主要分析患者的一般资料(包括性别、年龄、手术前后的神经功能状况、血肿的位置、脊髓受压程度以及手术间隔)、临床症状、影像学检查资料以及手术方法。
1.4 神经功能恢复率 对患者神经功能状况的评价采用日本骨科科学协会(JOA)[3]的脊髓功能评分。恢复率=(术后评分-术前评分)/(总分-术前评分)×100%。
1.5 分组情况 术前按照JOA评分,将JOA评分=0分的患者划分为神经功能完全丧失组,其余划分为神经功能未完全丧失组,术后按照恢复率计算公式计算患者神经功能的恢复率。按照不同手术间隔将患者分为3组:间隔时间<12h为A组,间隔时间12~24h为B组,间隔时间>24h为C组,比较3组患者神经功能的恢复率。
1.6 统计学分析 采用统计学软件SPSS 19.0对数据进行分析处理,计量资料采用(±s)表示,组内比较采用配对t检验,P<0.05为差异有统计学意义。
2 结果
2.1 不同神经功能状况患者比较 按照分组标准,神经功能完全丧失组患者11例,神经功能未完全丧失组患者18例。2组患者神经功能及恢复率比较见表1,神经功能未完全丧失组术前、术后JOA评分均显著高于神经功能完全丧失组(P<0.05),且神经功能未完全丧失组平均恢复率显著高于神经功能完全丧失组(P<0.05);同组内比较,2组患者术后JOA评分均显著高于术前JOA评分(P<0.05)。
表1 不同神经功能状况患者恢复率比较 (±s)

表1 不同神经功能状况患者恢复率比较 (±s)
注:与完全丧失组比较,*P<0.05;与同组术前评分比较,#P<0.05
组别 n 术前评分(分)术后评分(分)平均恢复率/%完全丧失组 11 0 6.5±1.2#31.6 ±12.9未完全丧失组18 7.4±0.8* 14.9±2.4*#74.8 ±21.5*
2.2 不同手术间隔患者神经功能恢复率比较 按照不同手术间隔进行分组,A组11例,神经功能恢复率(84.8±20.3)%;B组6例,神经功能恢复率(89.7±25.4)%;C组12例,神经功能恢复率(26.2±10.8)%。3组比较,F=19.284,P=0.000<0.01。A组与B组比较,差异无统计学意义(t=0.281,P=0.853>0.05);A组与C组比较,差异有统计学意义(t=107.372,P=0.000<0.01);B组与C组间行t检验,差异有统计学意义(t=120.491,P=0.000<0.01)。见表2。
表2 不同手术间隔患者经功能恢复率比较 (±s)
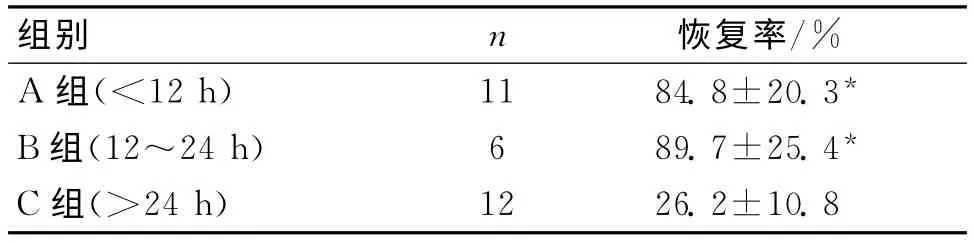
表2 不同手术间隔患者经功能恢复率比较 (±s)
注:与C组比较,*P<0.05
组别 n 恢复率/%A组(<12h) 11 84.8±20.3*B组(12~24h) 6 89.7±25.4*C组(>24h)12 26.2±10.8
3 讨论
SSEH是神经科一种较为罕见的急症,我院8年间收治SSEH患者29例,且文献对其报道也较少。SSEH可继发于高血压、硬膜外血管的畸形、妊高症、抗凝药物的使用以及血液性疾病等,但大部分病例仍无法找出明显的诱因。一般认为老年人的发病原因主要与高血压、动脉硬化有关,而发生在青少年则可能与硬脊膜外隐匿性的血管畸形有关。特别是当腹内的压力升高时,可能使得异常血管内的血流量增加,使压力升高,从而造成血管破裂出血[4]。但由于隐匿性的血管畸形非常微小,中难以辨认,常与凝血块一同被手术吸除[5]。SSEH初期临床表现通常为急性局部剧烈疼痛并伴神经根性的感觉异常。患者可在数分钟或数小时内出现脊髓受压的症状,出现深浅感染丧失、进行性肢体瘫痪以及大小便功能障碍[6]。突发性颈背部疼痛以及随之出现的神经功能障碍是该病的一个特点,但对SSEH及时正确的诊断仍然具有一定的困难。通过MRI能够及时对该病进行诊断,有着必不可少的作用,通过MRI能够非常清晰地观察患者血肿的位置以及范围,并对脊髓受压的程度进行评估,这对于手术确定非常有帮助[7-8]。虽然SSEH在术前能够有较为充分的认识和判断,但SSEH患者术后神经功能的预后却仍不容乐观,因此了解影响患者神经功能预后的因素非常重要。
本研究结果显示,术前神经功能完全丧失患者术后神经功能的恢复率显著低于术前神经功能未完全丧失患者(P<0.05)。表明术前神经功能的损伤程度与神经功能的预后有密切关系,这与文献报道相似。国外学者Lo等[9]研究报道表明,术前神经功能是影响SSEH患者神经功能预后的一个重要因素。本研究对不同手术时间比较,24h内患者术后神经功能的恢复率显著高于>24h的患者(P<0.05)。提示手术时间对患者神经功能预后也有重要的影响,若想取得良好预后,则需在24h内手术,特别对于神经功能未完全丧失的患者,及早手术能够有助于术后神经功能完全恢复。
本研究表明,术前神经功能严重程度以及手术时间影响术后神经功能的预后。这可能是因脊髓受压导致出血,受压的时间越长则造成的损伤范围则越大,发生继发性损伤[10],可能在脊髓受压的前12h内,及早脊髓减压可降低脊髓缺血的发生,因此有利于神经功能的恢复,但持续受压超过24 h,受压的范围不断增大,发生继发性损伤,从而使神经功能难以恢复到正常水平。
针对以上2个影响神经功能预后的重要因素,提出以下干预对策:首先通过MRI对患者进行诊断及评估,一旦确定手术治疗,应对患者及早手术,在24h内进行,特别对于术前神经功能完全丧失的患者,尽早手术治疗同时配合后期护理对其神经功能的恢复有重要作用。
[1]罗丹,李芳芳,王啸,等.自发性脑出血患者并发症的相关危险因素分析[J].第三军医大学学报,2012,34(14):1 438-1 441.
[2]Roth C,Kästner S,Salehi M,et al.Comparison of spontaneous intracerebral hemorrhage treatment in germany between 1999and 2009results of a survey[J].Stroke,2012,43(12):3 212-3 217.
[3]陈兰兰,万琪,陈蓓蕾,等.青年自发性脑出血预后的相关因素分析[J].中华急诊医学杂志,2013,22(9):1 016-1 020.
[4]吴悦欣,周成业,王小同.甘露醇疗程对自发性脑出血患者血肿周围水肿程度的影响[J].温州医学院学报,2012,42(2):140-142.
[5]赖智勇,李光勤,付敏,等.微创穿刺术治疗大量脑出血的临床效果研究[J].中国全科医学,2012,15(3):996.
[6]Gregson BA,Broderick JP,Auer LM,et al.Individual patient data subgroup meta-analysis of surgery for spontaneous supratentorial intracerebral hemorrhage[J].Stroke,2012,43(6):1 496-1 504.
[7]Romero JM,Heit JJ,Almandoz JED,et al.Spot sign score predicts rapid bleeding in spontaneous intracerebral hemorrhage[J].Emergency Radiology,2012,19(3):195-202.
[8]许化致,曹国全,王美豪,等.CT灌注成像在急性自发性高血压性脑出血中的应用[J].医学影像学杂志,2012,22(12):1 978-1 981.
[9]Lo MD.Spinal cord injury from spontaneous epidural hematoma:report of 2cases[J].Pediatr Emerg Care,2010,26(6):445-447.
[10]Chiu CC,Li YN,Lin LJ,et al.Serum D-dimer as a predictor of mortality in patients with acute spontaneous intracerebral hemorrhage[J].Journal of Clinical Neuroscience,2012,19(6):810-813.

