腹腔镜辅助下的盆底重建术与传统阴式手术治疗盆底器官脱垂的临床分析
焦 顺 李 晖
华中科技大学附属荆州市中心医院妇科,湖北荆州 434020
盆底器官脱垂是各种原因引起的盆底支持组织薄弱导致的盆腔脏器移位进而引起盆腔功能的异常。国内外流行病学研究表明50~79 岁年龄段妇女中,约40% 有不同程度的脱垂症状[1]。手术方式有数百种。传统阴式手术治疗复发率高、出血多、损伤大需要进一步改进[2]。如何寻找简单,有效,应用原有支持结构组织修复重建盆底,又无需特殊器械及任何替代材料,不增加手术风险的手术方式,是我们临床凾待解决的问题。该研究选取2010年3月—2012年5月间该院收治的患者65 例为研究对象,通过评价腹腔镜辅助下盆底重建术与传统阴式手术治疗盆底器官脱垂的临床疗效,为腹腔镜辅助下盆底重建术应用提供临床依据。现报道如下。
1 资料与方法
1.1 一般资料
选择在荆州市中心医院因不同程度子宫脱垂Ⅱ期及以上或合并阴道脱垂患者共65 例,随机分为两组。研究组:腹腔镜辅助下盆底重建组33 例行腹腔镜辅助下阴式全宫切除术+阴道前后壁修补术+双侧骶韧带阴道固定术+双侧圆韧带缩短固定术,对照组:传统阴式手术组32 例行阴式子宫切除及阴道前后壁修补术,研究组年龄(67.63±7.65)岁、体重指数(25.69±1.46)、绝经年龄(17.33±7.06)、产次(4.48±1.41)和病程差异(6.30±4.19);对照组年龄(64.93±6.49)岁、体重指数(25.65±1.47)、绝经年龄(14.93±6.06)、产次(4.12±1.49)和病程差异(5.78±4.38),差异无统计学意义(P>0.05),提示二者一般情况对比差异无统计学意义。
研究组与对照组各评估指示点比较,见表1。
表1 术前研究组与对照组术前POP 一Q 指示点比较(±s)
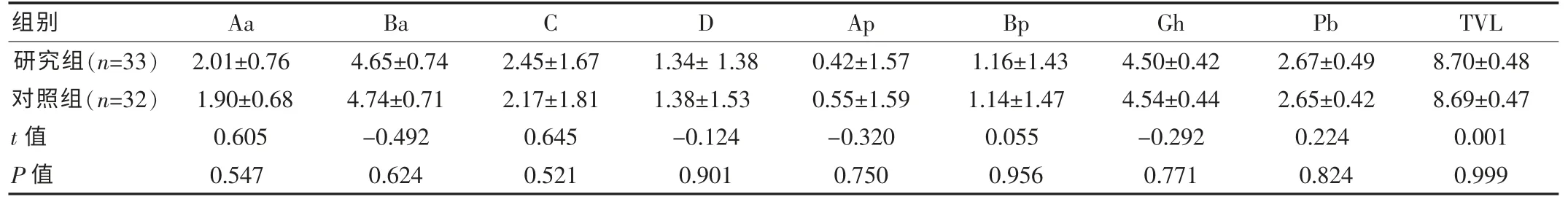
表1 术前研究组与对照组术前POP 一Q 指示点比较(±s)
组别AaBaCDApBpGhPbTVL研究组(n=33)对照组(n=32)t 值P 值2.01±0.76 1.90±0.68 0.605 0.547 4.65±0.74 4.74±0.71-0.492 0.624 2.45±1.67 2.17±1.81 0.645 0.521 1.34± 1.38 1.38±1.53-0.124 0.901 0.42±1.57 0.55±1.59-0.320 0.750 1.16±1.43 1.14±1.47 0.055 0.956 4.50±0.42 4.54±0.44-0.292 0.771 2.67±0.49 2.65±0.42 0.224 0.824 8.70±0.48 8.69±0.47 0.001 0.999
术前盆底功能障碍问卷应用PFDI-20 短表和PISQ-12 性生活量表比较,见表2。

表2 术前研究组与对照组PFDI-20 及PISQ-12 比较
1.2 手术方法
腹腔镜辅助下盆底重建术:(1)①离断圆韧带:双极电刀距子宫角部约2 cm 处电凝、切断圆韧带,并游离圆韧带断端约1.5 cm 长。使圆韧带在切除后便于与阴道顶端、骶、主韧带缝合一起。②切除子宫时尽可能保留主韧带宫骶韧带复合体,贴近宫颈凝切骶、主韧带即可。③腹腔镜下双侧骶韧带固定及双侧圆韧带缩短固定:“00”” 号薇乔连续缝合阴道及阴道穹窿周围结缔组织、拉拢修复双侧主骶韧带复合体,将阴道残端纵型缝合悬吊于重建的主骶韧带复合体之上,然后分别与双侧骶韧带断端中内1/3 交界处、骶韧带1/2、及外1/3 处3 层缝合双侧骶韧带,将双侧圆韧带缝合在中线部位并与阴道穹窿顶端固定在一起,并电凝双侧圆韧带使其缩短,完成阴道顶端悬吊、盆底重建。(2)阴式手术部分操作转行阴道前后壁修补术(同传统阴式手术)。
传统阴式手术方法:①打开膀胱反折腹膜及子宫直肠反折腹膜。②钳切两侧的主韧带及骶韧带,子宫动静脉,输卵管峡部及卵巢固有韧带,离断子宫体,缝扎个残端。“00”微荞线连续缝合盆腔前、后腹膜,关闭盆腔。对将两侧残端标志线对应结扎,加强盆底。以上两种术式均行会阴修补术。加强第三水平的恢复和支持功能。
表3 研究组与对照组围手术期情况比较(±s)

表3 研究组与对照组围手术期情况比较(±s)
注:研究组与对照组比较,在肛门排气比较,差异无统计学意义(P>0.05),其余均,差异有统计学意义(P<0.05)。
组别手术时间(min)术中出血量(mL)肛门排气时间(h)留置尿管(d)术后住院时间(d)研究组(n=33)对照组(n=32)t 值P 值(123.66±9.75)▼63.93±10.04 24.32 0.000(56.00±7.71)▼107.37±19.97-13.75 0.000 18.84±4.41 18.34±4.81 0.441 0.661(3.00±0.00)▼4.87±0.33-31.56 0.000(4.45±0.50)▼6.46±0.507-16.03 0.000
表4 研究组与对照组在术前及术后2年内的POP-Q 各指示点的位置的比较(±s)

表4 研究组与对照组在术前及术后2年内的POP-Q 各指示点的位置的比较(±s)
注:研究组与对照组在术前、术后2年内的POP-Q 各指示点的位置比较,(▼P<0.05)差异有统计学意义。
各指示点研究组例数对照组例数数研究组Aa对照组Aa研究组Ba对照组Ba研究组C对照组C研究组D对照组D研究组Ap对照组Ap研究组Bp对照组Bp研究组TVL对照组TVL术前术后1 个月术后6 个月术后12 个月术后2年33 32 2.01±0.77 1.90±0.68 4.65±0.75 4.74±0.71 2.42±1.69 2.17±1.81 1.37±1.53 1.43±1.28 0.55±1.59 0.55±1.59 1.14±1.45 1.14±1.47 8.70±0.48 8.69±0.47 33 32-2.92±0.77-2.90±0.94-2.89±0.10-2.88±0.12(-10.00±0.67)▼-7.21±0.44 32 32-2.90±0.94-2.86±0.17-2.88±1.17-2.80±0.20(-9.99±0.65)▼-7.13±0.58 32 32-2.86±0.12-2.79±0.18-2.82±0.20-2.64±0.31(-9.91±0.65)▼-6.87±0.52 32 32-2.72±0.16-2.68±0.20(-2.73±0.43)▼-2.32±0.52(-9.82±0.65)▼-6.42±1.10-2.85±0.10-2.88±0.10-2.75±0.51-2.85±0.10(11.50±0.37)▼7.21±0.44-2.82±0.10-2.79±0.15-2.73±0.51-2.77±0.16(11.10±0.74)▼7.16±0.43-2.80±0.10-2.76±0.19-2.71±0.50-2.59±0.17(11.08±0.74)▼7.12±0.42-2.73±0.42-2.62±0.19-2.69±0.50-2.33±0.51(11.07±0.72)▼7.11±0.43
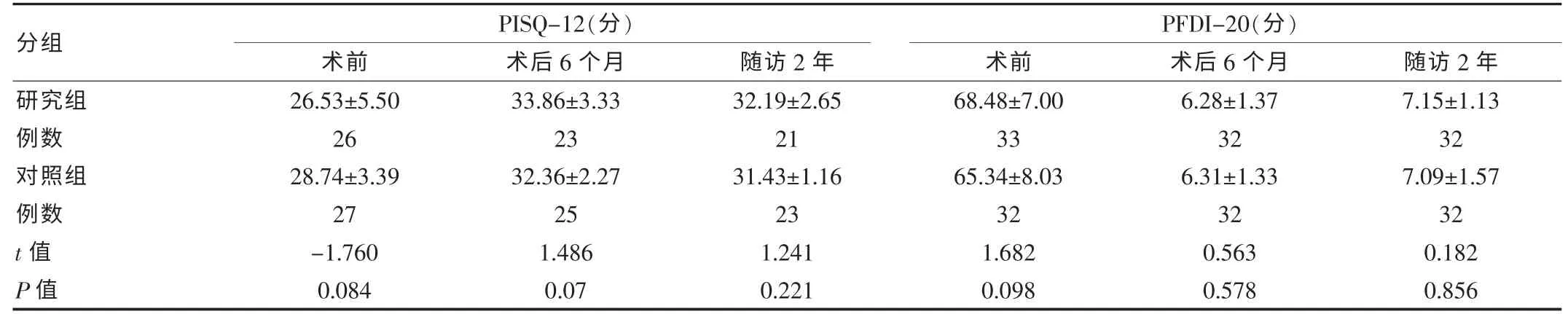
表5 研究组与对照组在不同时间点PISQ-12 及PFDI-20 比较
1.3 统计方法
所有数据均采用SPSS19.0 软件进行统计学处理,计量资料以配对资料的t 检验;计数资料采用χ2检验。
1.4 随访
中位随访时间23.8 个月,随访率:研究组随访率96.9%(32/33),常规组随访率100%(32/32)。随访内容①自觉症状;②妇科检查:标准按照POP-Q<Ⅱ度为客观治愈,Ⅱ度及Ⅱ度以上判定为复发[3-4]。记录术前、术后1 个月、6 个月、12 个月、24 个月的POP-Q 评分情况。③记录术后6 个月及术后24 个月记录生活质量评分。
2 结果
2.1 围手术期观察
研究组和对照组共72 例手术患者均完成顺利;见表3。
2.2 研究组与对照组术后解剖学恢复比较
研究组与对照组分别在POP-Q 中指示点比较。见表4。
2.3 术后两组PISQ-12 及PFDI-20 的比较
研究组、对照组PISQ-12 及PFDI-20 在术后2年内不同时间段的比较,见表5。
3 讨论
该研究研究组和对照组共65 例手术均无并发症发生。两组术前POP-Q 指示点及生活质量评分比较差异无统计学意义。围手术期比较研究组较对照组出血少,术后住院时间短,留置尿管时间短,住院恢复快,更微创,但是手术时间大于对照组(P<0.05),分析原因为腹腔镜下盆底重建术对于腹腔镜下缝合的技术要求高,故相比阴式手术延长了手术时间。对于初学者来说需要一定的时间来掌握。术后Bp 点比较研究组与对照组在均有下降趋势,可能在远期效果随访中出现统计学差异。见表5。该课题主要是依据阴道三维空间结构及盆底重建理论[5-6],利用自身组织进行修复重建,将两侧骶主韧带、圆韧带以及阴道顶端周围长的结缔组织将阴道顶端悬吊起来,重建盆底第一水平的支撑结缔组织结构上,保证盆底主要支撑力量,同时将骶韧带与圆韧带短缩造成后移的阴道轴向向前向上提拉。此术式方法简单,有效,应用原有支持结构组织修复重建盆底,无需特殊器械及任何替代材料,不增加手术风险,患者耐受性好,近期效果稳定。其次,PISQ-12 和PFDI-20 可以作为对术前术后治疗效果管理和疾病对影响性功能的准确性把握的依据[7-8]。虽然该研究组与对照组年龄段集中在围绝经期及绝经后阶段,但是排除高龄、丧偶、自愿放弃性生活,后仍能部分患者能完成性生活调查问卷。研究组与研究组在术后2年内比较,提示研究组与对照组术后对生活质量的主观满意率一致提高。
4 结语
腹腔镜辅助下的盆底重建术比传统阴式手术疗效比较,前者能更好恢。POP-Q 指示点中C 点位置、Ba 点位置和术后阴道长度。两组手术均能提高患者术后生活质量。
[1]Maher C,Feiner B,Baessler K,et al.Surgical management of pelvic organ prolapse in women[J].Cochrane Database Syst Rev,2010(4):40-41.
[2]Huang WC,Su TH,Lin TY,et al.Functional and anatomic assessments for transobturator vaginal tape insideout opration for urodynamic stress incontinence[J].Obstet Gynaecol Res,2009,35(5):946-952.
[3]Letouzey V,Deffieux X.Trans-vaginal cystocele repair using atensionfree polypropylene mesh:more than 5 years of follow-up[J].European Journal of Obstetrics &Gynecology and Reproductive Biology,2010,151:101-105.
[4]杨欣,王建六,苗亚莉,等.北京大学女性压力性尿失禁诊疗指南[J].中国妇产临床杂志,2012,13(2):158.
[5]王巍,朗景和,朱兰.女性盆底功能障碍性疾病及微创重建手术的临床解剖学研究[D].北京:中国协和医科大学,2006:55-57.
[6]张庆霞,郎景和,朱兰,等.女性骨盆骶前区血管和神经的应用解剖[J].中国实用妇科与产科杂志,2011,27(1):31-34.
[7]Sanjoy Roy,MS,Anita Mohandas,MPH,et al.Assessment of the Psychometric Properties of the Short-Form Prolapse/Urinary Incontinence Sexual Questionnaire(PISQ -12)following Surgical Placement of Prolift +M:A Transvaginal Partially Absorbable Mesh System for theTreatment of Pelvic Organ Prolapse.International Society for Sexual Medicine[J].J Sex Med,2012(9):1190-1199.
[8]Caruso S,Bandiera S,Cavallaro A,et al.Quality of life and sexual changes after double transobturator tension-free approach to treat severe cystocele.Eur J Obstet Gynecol Reprod Biol,2010(151):106-109.

