桂林市6 660名体检人群非酒精性脂肪肝与代谢综合征的相关性分析
叶 瑶,于 健*,汪琳姣,陆桂荣,江仁美,欧阳清
(桂林医学院 附属医院 1.内分泌科; 2.检验科, 广西壮族自治区 桂林 541001)
桂林市6 660名体检人群非酒精性脂肪肝与代谢综合征的相关性分析
叶 瑶1,于 健1*,汪琳姣1,陆桂荣1,江仁美1,欧阳清2
(桂林医学院 附属医院 1.内分泌科; 2.检验科, 广西壮族自治区 桂林 541001)
目的探讨桂林市体检人群非酒精性脂肪肝(NAFLD)与代谢综合征(MS)的相关性。方法采用整群抽样方法,对6 660名体检者进行问卷调查,体格检查,并生化指标检测及肝脏超声检查,计算体质量指数(BMI)。结果1)6 660例体检人群中,共检出NAFLD 1 273例,患病率为19.1%;共检出MS 757例,患病率为11.4%;共检出同时患(NAFLD+MS)414例,患病率为6.2%。年龄、性别分层后,NAFLD、MS及(NAFLD+MS)的患病率均随年龄增加而增加,不同年龄段、性别各患病率间差异显著(Plt;0.01)。2)NAFLD组的MS、超重和(或)肥胖、高血糖、血脂紊乱、高血压患病率均显著高于对照组(Plt;0.01)。3)NAFLD组BMI、收缩压(SBP)、舒张压(DBP)、空腹血糖(FPG)、三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)和尿酸(UA)水平均高于对照组(Plt;0.01),高密度脂蛋白胆固醇(HDL-C)低于对照组(Plt;0.01)。4)Logistic回归分析显示:性别(男)、BMI、高血压、FPG、TG、LDL-C、ALT、UA均为NAFLD危险因素,HDL-C为NAFLD保护因素。结论NAFLD与MS密切相关,NAFLD人群具有MS各组分聚集的特征。
非酒精性脂肪肝;代谢综合征;相关性
随着人们生活水平的提高,代谢性疾病对人类危害性日益加大。非酒精性脂肪性肝病(nonalcoholic fatty liver disease, NAFLD)是一种与高胰岛素血症、2 型糖尿病(type 2 diabetes mellitus, T2DM)、肥胖密切相关的临床病理综合征[1],是代谢综合征(metabolic syndrome, MS)累及肝脏的表现。与美国、西欧、日本等发达国家一样,NAFLD已成为我国第一大慢性肝病[2]。NAFLD与心脑血管疾病的发生和发展机制密切相关,并伴有高比例的心血管疾病危险因素[3-4]。MS是以胰岛素抵抗(insulin resistance, IR)为中心环节的一组代谢紊乱疾病,包括肥胖、糖调节受损或T2DM、血脂紊乱及高血压等的病理状态,且聚集了一系列心脑血管危险因素[5]。流行病学及临床研究表明[6], MS各组分都是心血管病变的危险因素;同时合并多种代谢紊乱时,心血管疾病发生的危险性更大。NAFLD与MS均为导致动脉粥样硬化、糖尿病及心脑血管事件发生的重要因素。因此,本研究通过调查分析桂林市体检人群NAFLD的患病现况及危险因素,探讨NAFLD与MS及其各组分的相关性。
1 材料与方法
1.1 研究对象
采用整群抽样方法,6 660名体检者均来自2012年7月至2012年11月桂林医学院附属医院体检中心,其中,男性3 480例,年龄(48.4±13.5)岁,女性3 180例,年龄(47.7±13.4)岁;平均(48.1±13.4)岁(20~89岁),排除严重心、脑血管疾病及肝、肾功能不全者。所有研究对象均来自桂林市秀峰区、叠彩区、七星区、象山区及雁山区汉族人群,并签署知情同意书。
1.2 方法
1.2.1 问卷调查:采用统一的流行病学调查表,调查内容包括:研究对象的基本情况、疾病史(包括高血压、高血脂、脂肪肝、糖尿病等)、家族史、饮食结构、吸烟与饮酒史、体力活动等。
1.2.2 体格检查:测量身高、体质量和血压,并计算体质量指数:体质量指数(BMI)=体质量(kg)/身高(m)2。受检者测量前至少30 min内避免饮酒、吸烟、运动及含咖啡因的饮料。
1.2.3 实验室检查:嘱受检者过夜禁食10 h,于次日晨起空腹抽取肘静脉血,静置30 min,统一测空腹血糖(FPG)、三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)和尿酸(UA)。上述生化指标均采用罗氏公司试剂与罗氏Cobas C501全自动生化分析仪配套检测:葡萄糖氧化酶法检测FPG,甘油磷酸氧化酶(GPO-POD)法检测TG,胆固醇氧化酶法检测TC,磷钨酸-镁法检测HDL-C,表面活性剂清除(SUR)法检测LDL-C,速率法检测ALT、AST,尿酸酶法检测UA。
1.2.4 超声检查:采用迈瑞DC-6 Expert Ⅱ型彩色多普勒超声检查仪行肝脏超声检查,探头频率3.5 MHz,出具统一的诊断报告。
1.2.5 诊断标准:NAFLD的诊断标准参照中华医学会肝病分会脂肪肝及酒精性肝病学会组制定的非酒精性脂肪肝诊疗指南(2006)[7]。MS诊断按照中华医学会糖尿病分会(CDS2004)建议的诊断标准[8]。
1.2.6 质量控制:调查员均为统一培训合格的医学专业人员;采用Epidata3.0.2软件建立数据库,进行二遍数据录入、逻辑效验。实验室检查均由桂林医学院附属医院实验中心负责检测质控。
1.3 统计学分析
2 结果
2.1 不同性别、年龄NAFLD与MS相关患病情况
本研究共检出NAFLD 1 273例,患病率为19.1%;检出MS 757例,患病率为11.4%;检出同时患(NAFLD+MS)414例,患病率为6.2%。年龄、性别分层后,NAFLD、MS及(NAFLD+MS)患病率均随年龄增加而增加,不同年龄段、性别各患病率间有差异(Plt;0.01)(表1)。
2.2NAFLD组与对照组合并MS及各组分的患病率比较
NAFLD组的MS、超重和(或)肥胖、高血糖、血脂紊乱、高血压患病率均显著高于对照组(Plt;0.01)(表2)。
2.3 NAFLD组与对照组相关临床指标比较
1 273例NAFLD患者(男性862例,女性411例)作为研究对象(NAFLD组)和健康体检者1 273例(男性862例,女性411例)为对照组,NAFLD组BMI、SBP、DBP、FPG、TG、TC、LDL-C、ALT、AST和UA水平均显著高于对照组(Plt;0.01),HDL-C低于对照组(Plt;0.01)(表3)。
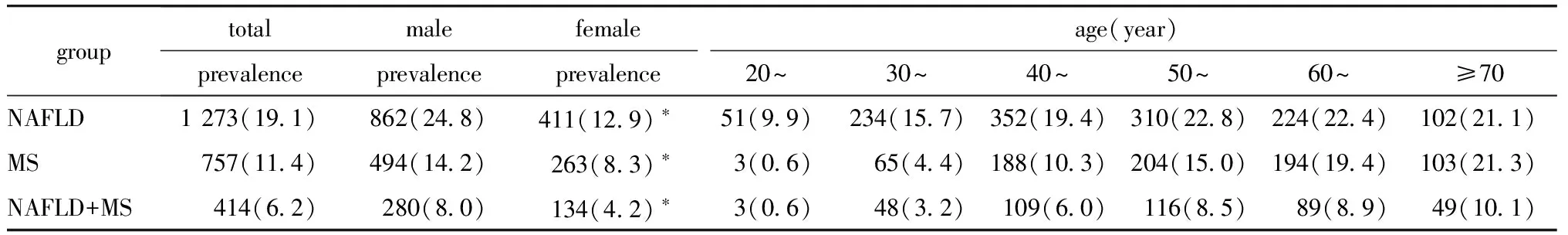
表1 不同性别、年龄NAFLD与MS相关患病率比较Table 1 The prevalence of NAFLD and MS in different gender and age groups (%)
*Plt;0.01 compared with male in the same group.
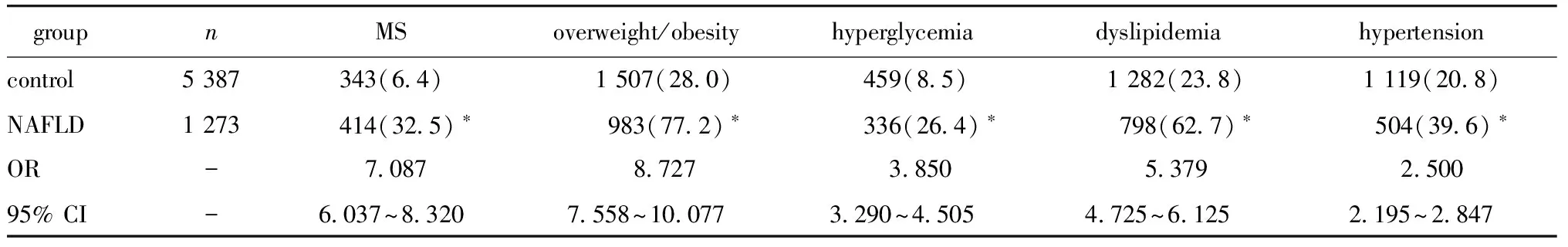
表2 NAFLD组与对照组合并MS及各组分患病率比较Table 2 The prevalence of MS and its components in normal control and NAFLD groups (%)
*Plt;0.01 compared with control; ORgt;1, NAFLD was risk factor.

表3 NAFLD组与对照组相关临床指标比较Table 3 Comparison of clinical relative indexes between control and NAFLD groups(±s)
*Plt;0.01 compared with control.
2.4NAFLD与MS各组分非条件Logistic回归分析
以NAFLD为应变量,将MS各组分及NAFLD相关变量赋值(表4),对6 660例体检人群进行单因素Logistic回归分析,结果显示:年龄、性别(男)、BMI、高血压、FPG、TG、TC、HDL-C、LDL-C、ALT、AST、UA均有统计学意义(Plt;0.01)。
通过向前逐步引入法,控制混杂因素,进行多因素Logistic回归分析,结果显示:性别(男)、BMI、高血压、FPG、TG、LDL-C、ALT、UA均为NAFLD危险因素(Plt;0.05),HDL-C为NAFLD保护因素(Plt;0.05)(表5)。

表4 Logistic回归模型中变量及赋值方法Table 4 Logistic regression model variables andassignment methods
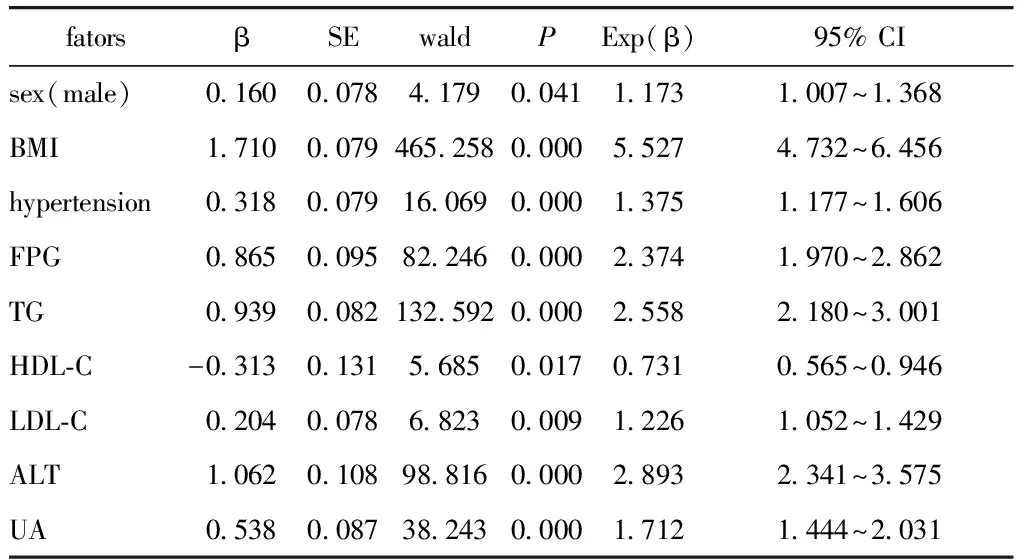
表5 NAFLD与MS各组分多因素非条件Logistic回归分析Table 5 Multiple non-conditional logistic regressionanalysis of NAFLD and MS’ components
3 讨论
本研究中NAFLD患病率为19.1%,MS患病率为11.4%,同时患NAFLD与MS的患病率为6.2%。本研究结果与重庆市公务员人群NAFLD患病率(20.9%)、MS患病率(10.6%)相近[9],低于深圳市成人NAFLD患病率(30.75%)、MS患病率(15.89%)[10]。年龄分层后,NAFLD、 MS及(NAFLD+MS)的患病率均有随年龄增加而增加的趋势,考虑与随着年龄增长,有关疾病如超重和(或)肥胖、血脂紊乱、高血糖及高血压等患病率增加;人体器官逐渐衰老、各系统功能减退;运动量相对减少等有关。
为进一步了解NAFLD人群的临床特征,本研究发现NAFLD组具有以下主要特征:超重和(或)肥胖、血压、糖脂代谢紊乱、且尿酸及肝酶升高等。本研究结果提示NAFLD临床特征与2004年中华医学会糖尿病分会(CDS2004)[8]所提出的MS特征相吻合,亦提示NAFLD人群与MS各组分存在密切关系。国内外研究均表明[11-12],NAFLD与MS密切相关,NAFLD组的MS伴有率明显增高,NAFLD可作为MS组成成分之一,且美国临床内分泌医师协会(AACE)已将NAFLD纳入MS 的诊断标准中。以上研究结果均提示,MS的众多组分均在NAFLD中聚集,进一步说明了NAFLD是MS累及肝脏的表现,IR是其共同的发病机制;NAFLD存在以IR为中心的多元代谢紊乱,而MS是同一个体聚集以上代谢紊乱性疾病,进一步证实了二者之间存在密切关系,IR是其密切相关的桥梁。
NAFLD是由多种病因引起的一组综合征,通过Logistic多因素与单因素分析比较,调整后的OR值都较单因素分析的结果小,说明其他因素的混杂作用夸大了NAFLD与危险因素的联系。因此,控制混杂因素影响后,随着BMI、高血压、FPG和TG升高,NAFLD患病相对危险度分别比正常人群增加5.527、1.375、2.374和2.558倍,进一步说明了NAFLD与MS各组分密切相关。
综上所述,NAFLD人群具有MS各组分聚集特征,与MS密切相关,两者均能引起一系列并发症影响人们生活质量。因此,降低NAFLD患病率,首先要有效控制代谢紊乱(降低体质量、消除腹部肥胖、调整饮食及改善IR等),从而减少NAFLD发生、发展,进一步有效预防心脑血管疾病发生,提高人们生活质量。
[1] 石胜利, 聂玉强, 李瑜元, 等.脂联素基因多态性和血清脂联素水平与非酒精性脂肪肝的相关性[J].世界华人消化杂志,2012,20: 1982-1986.
[2] 范建高.非酒精性脂肪性肝病的过去、现在和将来[J].中华肝脏病杂志,2007,15:641-643.
[4] Gaggini M, Morelli M, Buzzigoli E,etal. Non-Alcoholic Fatty Liver Disease (NAFLD) and Its Connection with Insulin Resistance, Dyslipidemia, Atherosclerosis and Coronary Heart Disease[J]. Nutrients, 2013, 5: 1544-1560.
[5] Ying X, Jiang Y, Qian Yetal. Association between Insulin Resistance, Metabolic Syndrome and Nonalcoholic Fatty Liver Disease in Chinese Adults[J]. Iranian J Publ Health, 2012, 41: 45-49.
[6] 李奕平, 杨曼, 熊煜欣, 等.脂联素基因SNP-11377和SNP-4522单倍型与代谢综合征相关[J].基础医学与临床,2010,30: 1288-1292.
[7] 中华医学会肝脏病学分会脂肪肝和酒精性肝病学组.非酒精性脂肪性肝病诊疗指南[J]. 中华肝脏病杂志,2006,14: 161-163.
[8] 中华医学会糖尿病学分会代谢综合征研究协作组.中华医学会糖尿病学分会关于代谢综合征的建议[J].中华糖尿病杂志,2004,12: 156-160.
[9] 高爱滨, 肖谦, 李龙英, 等.重庆市公务员非酒精性脂肪肝和代谢综合征的相关性调查研究[J].中华预防医学杂志,2008,42: 107-110.
[10] 王红卫, 陆红, 朱翠凤, 等.深圳市成人脂肪肝与代谢综合征的关系[J].广东医学,2012,33: 2300-2302.
[11] 颜红梅, 高鑫, 刘蒙, 等.非酒精性脂肪肝与代谢综合征关系的研究[J].中国糖尿病杂志,2006,14: 326-328.
[12] Watanabe S, Yaginuma R, Ikejima K,etal. Liver diseases and metabolic syndrome[J]. J Gastroenterol,2008,43: 509-518.
Association between nonalcoholic fatty liver and metabolic syndrome in 6 660 physical examination population of Guilin
YE Yao1, YU Jian1*, WANG Lin-jiao1, LU Gui-rong1, JIANG Ren-mei1, OU Yang-qing2
(1.Dept. of Endocrinology; 2.Dept. of Clinical Laboratory, Affiliated Hospital of Guilin Medical College, Guilin 541001, China)
ObjectiveTo investigate association between metabolic syndrome(MS) and nonalcoholic fatty liver disease(NAFLD) in physical examination population of Guilin.Methods6 660 persons were selected from medical center for physical check by cluster sampling. The survey included questionnaire investigation, physical examination, metabolic characteristics and liver color doppler ultrasound examination, and body mass index(BMI) calculated.Results1) Among the 6 660 participants, the prevalence of NAFLD、MS and (NAFLD+MS)were 19.1%、11.4% and 6.2%. The prevalence of NAFLD、MS and (NAFLD+MS) increased with age, the prevalence of age-stratified and gender-stratified were significant differences (Plt;0.01). 2) There were all significant differences of each component of MS in comparison of NAFLD and control group(Plt;0.01). 3) BMI, systolic blood pressure (SBP)、diastolic blood pressure (DBP)、fasting blood glucose(FPG),triglyceride(TG),total cholesterol(TC),Low-density lipoprotein cholesterol(LDL-C),alanine aminotransferase(ALT),aspartate aminotransferase(AST) and uric acid(UA) in NAFLD group were significantly higher than in normal control group (Plt;0.01), high-density lipoprotein cholesterol(HDL-C) level was lower in NAFLD group than in normal control group (Plt;0.01). 4)Logistic regression anaIysis demonstrated that sex(male),BMI,blood pressure,FPG,TG,LDL-C,ALT and UA were the risk factors of NAFLD, and HDL-C was the protective factor of NAFLD.ConclusionsNAFLD was positively correlated with MS, and had the characteristics of each component of MS.
nonalcoholic fatty liver; metabolic syndrome; relevance
2013-09-09
2013-11-22
广西壮族自治区卫生厅科研课题(Z2012398)
*通信作者(correspondingauthor): duduyu1623@qq.com
1001-6325(2014)04-0509-05
研究论文
575.5
A

