足月妊娠胎膜早破至分娩的时间干预对母婴结局的影响
黄旭军
胎膜早破是一种产科常见并发症, 是指产程发动前的胎膜破裂现象。统计研究显示[1], 未足月胎膜早破率为2.0%~3.5%, 足月胎膜早破率高达10%。胎膜早破会导致产妇出现难产, 其绒毛膜羊膜炎、产褥感染的发生率增加, 同时由于引发的脐带脱垂、胎盘早剥会导致胎儿宫内窘迫、感染, 大大增加了母婴的并发症发生率[2]。因此, 给予足月妊娠胎膜早破产妇合理的时间干预是十分必要的。本研究以本院收治的足月妊娠胎膜早破产妇306例为研究对象, 探讨了足月妊娠胎膜早破至分娩的时间干预对母婴结局的影响, 旨在为临床干预时机的选择提供理论依据和参考。
1 资料与方法
1.1 一般资料 选择2008年12月~2013年5月本院收治的足月妊娠胎膜早破产妇306例, 孕妇年龄均在20~40岁,平均(28.3±6.9)岁;孕周在37~43周, 平均(39.4±7.4)周;包括初产妇221例和经产妇85例。均为单胎头位妊娠, 排除合并严重妊娠并发症及具有阴道分娩禁忌证者。按照产妇妊娠胎膜早破至分娩的时间间隔将其分为三组, A组146例,时间间隔为<12 h;B组95例, 时间间隔为12~24 h;C组65例,时间间隔为>24 h。三组产妇的年龄、产次、孕周等一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1.2 方法 让产妇取合适的卧床姿势休息, 保持会阴部的清洁;给予常规B超检测、胎心监护以及宫颈分泌物的细菌培养;定期间隔检测产妇的血常规、C反应蛋白水平、体温、脉搏、宫体压痛及阴道分泌物有无臭味, 每4小时1次;对于破膜≥12 h的产妇, 给予头孢硫咪静脉注射(厂家:山东罗欣药业股份有限公司, 批号:1.0 g, 国药准字H20058160),2 g/次, 2次/d, 以预防感染。对于破膜>24 h的产妇采取缩宫素引产。
1.3 观察指标 绒毛膜羊膜炎、产后出血、产褥感染、新生儿呼吸窘迫、新生儿体重、新生儿1 min Apgar评分、新生儿脑病、新生儿住院率等。
1.4 绒毛膜羊膜炎诊断标准 ①对产妇进行体温间隔测量,每4小时1次, 测量≥2次, 均>37.5℃;②产妇的白细胞计数>18×109/L;③羊水伴有恶臭气或诊断为脓性羊水;④经胎盘病理诊断确诊为绒毛膜羊膜炎。满足以上≥1种情况时,诊断为绒毛膜羊膜炎。
1.5 统计学方法 将研究所得结果用SPSS17.0统计学软件进行处理, 各组指标以均数±标准差(±s)表示, 进行t检验;而计数资料采用χ2检验, P<0.05表示差异有统计学意义。
2 结果
2.1 各组产妇的妊娠结局比较 研究结果显示, 各组产妇产后出血量比较差异无统计学意义(P>0.05)。而C组产妇剖宫产率、绒毛膜羊膜炎、产褥感染的发生率明显高于A、B组, 差异有统计学意义(P<0.05), 且C组产妇的产后住院时间较A、B组显著延长, 差异有统计学意义(P<0.05)。见表1。
2.1 各组新生儿结局比较 研究结果显示, 各组新生儿体重、呼吸窘迫发生率比较差异无统计学意义(P>0.05)。而C组新生儿1min Apgar评分≤7分的发生率明显高于A、B组,差异有统计学意义(P<0.05), 且C组新生儿的住院率明显高于A、B组, 差异有统计学意义(P<0.05)。见表2。
表1 三组产妇的妊娠结局比较[n (%), (±s)]

表1 三组产妇的妊娠结局比较[n (%), (±s)]
注:与A、B组比较, a P<0.05;与A、B组比较, b P<0.05
组别 例数 剖宫产率 绒毛膜羊膜炎 产后出血(ml) 产褥感染 产后住院日(d)A组 146 27(18.5) 4(2.7) 359±68 4(2.7) 4.5±1.3 B 组 95 25(26.3)4(4.2)350±45 4(4.2)5.0±1.0 C 组 65 32(49.2)ab 6(9.2)ab 363±48 8(12.3)ab 8.1±1.9ab
表2 三组新生儿结局比较[n (%), (±s)]
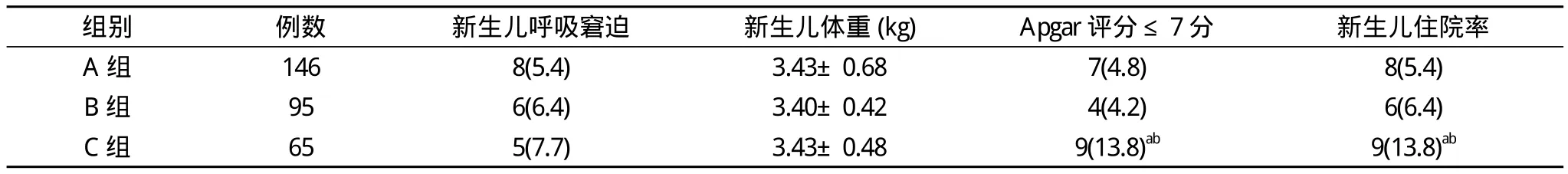
表2 三组新生儿结局比较[n (%), (±s)]
注:与A、B组比较, a P<0.05;与A、B组比较, b P<0.05
组别 例数 新生儿呼吸窘迫 新生儿体重(kg) Apgar评分≤7分 新生儿住院率A组 146 8(5.4) 3.43±0.68 7(4.8) 8(5.4)B组 95 6(6.4)3.40±0.42 4(4.2)6(6.4)C组 65 5(7.7)3.43±0.48 9(13.8)ab 9(13.8)ab
3 讨论
破膜后由于羊水量的减少造成胎儿与宫壁紧贴, 导致宫缩不协调、脐带受压, 使难产率升高[3]。有研究报道[4,5],胎膜早破的剖宫产率高达40%~60%。本研究所选对象, 均为单胎头位妊娠, 排除合并严重妊娠并发症及具有阴道分娩禁忌证者。在等待产妇自然破膜24 h后仍未临产时才给予缩宫素引产, 避免过早干预或缩宫素的使用不当而引起的子宫破裂、羊水栓塞。研究结果显示, 破膜>24 h组产妇的剖宫产率为49.2%, 明显高于<12 h组的26.3%和12~24 h组的18.5%(P<0.05)。可见, 随着破膜至分娩时间间隔的延长, 剖宫产率逐渐增加, 且破膜>24 h的剖宫产率显著升高。
胎膜早破后失去了胎膜的屏障保护作用, 阴道的致病菌可逆行性感染, 导致绒毛膜羊膜炎以及胎盘炎症[6-8]。本研究显示, >24 h组产妇绒毛膜羊膜炎率为9.2%、产褥感染率为12.3%, 明显高于<12 h组的2.7%、2.7%及12~24 h组的4.2%、4.2%(P<0.05)。可见, 随着破膜至分娩时间间隔的延长,绒毛膜羊膜炎发生率成上升趋势, 且破膜>24 h的剖宫产率显著升高。因此, 对于胎膜早破的产妇需加强监护, 一旦发现绒毛膜羊膜炎的临床表现, 需及早诊断, 尽快终止妊娠,以减少产褥感染, 新生儿窒息、新生儿肺炎的发生率。
胎膜早破会导致新生儿的并发症如败血症、吸入性肺炎、颅内感染等的发生率增加[9,10]。且母体的绒毛膜羊膜炎、B组链球菌感染及阴道检查次数会加大新生儿感染的风险。本研究显示, >24 h组新生儿的住院率明显高于<12 h组与12~24 h组(P<0.05)。可见, 胎膜早破至分娩的时间超过24 h后, 新生儿的并发症发生率明显提高。
综上所述, 足月妊娠胎膜早破至分娩的时间间隔>24 h后, 母婴的患病风险明显提高。对于足月妊娠胎膜早破的产妇应给予适时的干预治疗, 密切关注产妇体征变化, 合理使用抗生素, 缩短破膜至分娩的时间, 尽快终止妊娠, 从而改善母婴结局。
[1]高霞.足月妊娠胎膜早破干预时机对母婴的影响.医学综述,2012, 18(23):4099-4100.
[2]王志云.足月及近足月胎膜早破引产时机的探讨.中国妇幼健康研究, 2011, 22(4):487-489.
[3]郑淑敏, 王允锋, 孙万卉, 等.足月及近足月胎膜早破临床最佳干预时机的探讨.中华围产医学杂志, 2010, 13(5):400-402.
[4]刘颖.早产胎膜早破病因及对母婴预后的影响.辽宁医学院学报, 2008, 29(4):321-323.
[5]夏茹梅.未足月胎膜早破围生期护理干预.中国实用医药,2009, 4(23):187-188.
[6]王瑞.78例早产合并胎膜早破孕妇的妊娠结局分析.重庆医学,2011, 40(27):2779-2781.
[7]梁岚.胎膜早破残余羊水量对妊娠分娩的影响.广西医学,2009, 31(4):523-525.
[8]陶冶, 王克涛, 王智慧.胎膜早破的危险因素及其与母婴并发症的关系.中国现代医药杂志, 2009, 11(8):58-60.
[9]秦琴.胎膜早破剖宫产术后切口感染高危因素的分析与干预措施.中国保健营养, 2013(1):349-350.
[10]刘烩.护理干预对未足月胎膜早破妊娠孕妇的影响.齐鲁护理杂志, 2011, 17(20):70-72.

