围产期产妇和配偶抑郁状况调查及相关因素分析
许蔚倩 ,陈 陈 ,汤义平 ,庞桂平,安 华
(1.台州市第二人民医院,浙江 台州 317200;2.温州医科大学,浙江 温州 325035;3.天台县人民医院,浙江 天台 317200;4.天台县中医院,浙江 天台 317200)
围产期产妇和配偶抑郁状况调查及相关因素分析
许蔚倩1,陈 陈2,汤义平1,庞桂平3,安 华4
(1.台州市第二人民医院,浙江 台州 317200;2.温州医科大学,浙江 温州 325035;3.天台县人民医院,浙江 天台 317200;4.天台县中医院,浙江 天台 317200)
目的:调查围产期配偶双方心理状况,分析产后抑郁危险因素,为围产期产妇及配偶保健提供参考依据。方法对362名准新生儿父母在产前及产后1-4周进行社会支持评定量表、爱丁堡产后抑郁量表(EPDS)评定,并在产后予自编的抑郁相关因素评估表评定;通过Logistics回归分析产后抑郁主要的危险因素。结果产妇产后抑郁发生率为26.07%,配偶抑郁发生率14.9%;产妇产后抑郁最主要危险因素为产前抑郁、低社会支持、高危妊娠;配偶抑郁最主要危险因素为产前抑郁、低社会支持、低经济收入。结论产后抑郁在产妇及其配偶身上均可发生;高社会支持是夫妻双方避免围产期抑郁发生的保护因素。
产后抑郁症;产妇;配偶;发病率;危险因素
Abstract: [Objective]To investigate the psychological status of perinatal spouses and to analyzes the risk factors for postpartum depression.[Method] 362 new parents were assessed by the social support scale and the Edinburgh Postnatal Depression Scale (EPDS)at antepartum and 1-4 weeks after parturition,and general depression related rating scale after parturition.Logistics regression analysis was used to explored the primary risk factors of postpartum depression. [Result] The incidence rate of maternal postpartum depression was 26.07% and 14.9 % in their spouses.The most important risk factors for postpartum depression were prenatal depression, low social support and high-risk pregnancy in puerperant, and prenatal depression, low social support and low income in their spouses by logistics regression analysis. [Conclusion] Postpartum depressive symptoms can be existed in women and their spouses. High social support was the protective factor in the couples to to avoid being depression.
Keywords: postpartum depression; puerpera; incidence rate; risk factors
产后抑郁是指产妇在产褥期出现的抑郁,发病率较高,国外报道为3.5%~33%, 国内为3.8%~16.7%[1]。有研究者发现产妇的配偶也有较高的抑郁发生率,国外报道其发病率可达2%~18.6%[2],国内相关资料较少。本文对围产期产妇及其配偶抑郁发病率及导致抑郁的相关危险因素作初步研究,以期为围产期产妇及配偶保健提供参考。
1 对象和方法
1.1 对象
362对于2012 年3月至 2013 年9月在天台县人民医院和中医院作产前检查的孕34~36 周的孕妇及其配偶,排除流动人群、既往有精神病史、脑病、语言或听力障碍以及其它严重的器质性疾病者。入组产妇年龄20~34 岁,平均25.5±2.7 岁;平均接受教育年限10.7±2.4 年;产妇配偶年龄23~39 岁,平均26.5±2.9 岁;平均接受教育年限11.6±2.7年。
1.2 方法
1.2.1 调查工具:(1)社会支持评定量表[3]:包括客观支持、主观支持和对社会支持的利用度3个维度和社会支持总分;(2)爱丁堡产后抑郁量表(EPDS)[4]:是目前产前及产后抑郁症研究中最常用的筛查工具。满分30 分, 总分≥13分诊断为产后抑郁。该量表同样适用于产妇的配偶作为抑郁的筛查,并有较高的敏感性和特异性[5];(3)自编孕期调查表: 包括孕妇一般人口学资料、生育史、对本次妊娠和分娩的态度、期望的新生儿性别及家庭模式、孕期合并症与并发症、精神病家族史等;(4)自编产后调查表:包括分娩方式、产时及产后合并症与并发症、新生儿性别及健康状况等。
1.2.2 调查方法:由孕妇及其配偶填孕期调查表及产后调查表、EPDS 量表、社会支持评定量表。调查员记录产妇孕期健康状况。
1.3 统计学处理
采用EpiData 3.1 数据库软件建立数据库,SPSS 13.0软件进行数据分析。以χ2检验比较产妇及其配偶抑郁发生率,并通过Logistics回归分析出产妇及其配偶产后抑郁主要的危险因素,检验水准α=0.05,双侧检验。
2 结果
2.1 完成情况
共完成调查349 例,因地址改变及新生儿意外等失访13例,随访率96.41%。
2.2 产后抑郁的发生率
EPDS 筛查产妇及配偶在孕期和产后1~4周阳性分别为68例、45例(19.48%、12.89%)和91例、52例(26.07%、14.90%),其中产妇中有46例、配偶中有38例在孕期及产后筛查中2 次EPDS 评分均为阳性。
2.3 产后抑郁的影响因素
本研究共涉及年龄、职业、文化程度、孕次、流产/引产史、分娩次数、照顾婴儿经验、对新生儿性别期待、围产期合并症、分娩方式、产前抑郁、经济条件、新生儿性别、夫妻关系、社会支持、居住情况、产后睡眠时数、产妇照顾者等18项可能影响因素。
2.3.1 产妇抑郁的影响因素 单因素分析显示,在18个因素中高危妊娠、产前抑郁、低社会支持、产后睡眠时数在产妇产后抑郁的发生中存在统计学意义(P<0.05)。应用Logistic 回归分析上述4个因素对产后抑郁的贡献率,当α= 0.05 时,产后睡眠时数因素被剔除。详见表1。

表1 产妇产后抑郁相关因素的Logistic回归分析
2.3.2 产妇配偶抑郁的影响因素 对产妇配偶的单因素分析显示,在18个因素中发现文化程度、产前抑郁、经济收入低、社会支持低因素在产妇产后抑郁的发生中存在统计学意义(P<0.05)。应用Logistic 回归分析上述4个因素对配偶抑郁的贡献率,当α= 0.05 时,文化程度因素被剔除。详见表2。
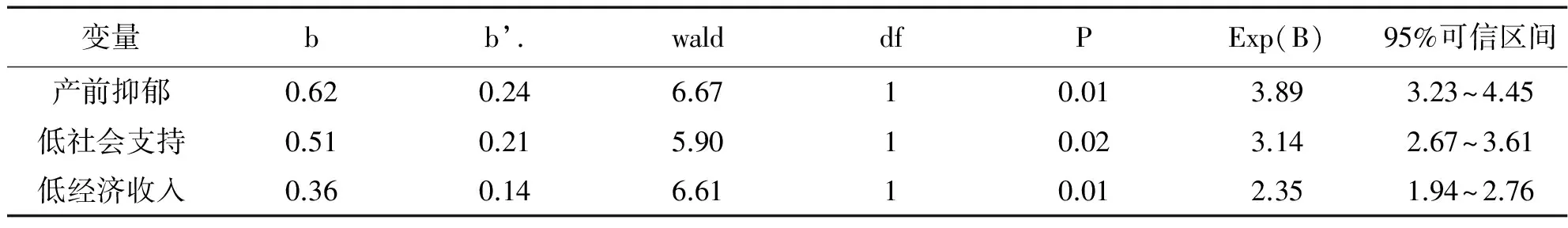
表2 产妇配偶产后抑郁相关因素的Logistic回归分析
3 讨论
自1968年Pitt首次提出产后抑郁症这个名词以来,很多学者对此进行了大量的研究,但报道结果很不一致,国外报道产妇产后抑郁的发生率3.5%~33%[1];国内报道在 3.4%~38.7%[6];配偶抑郁发病率国外报道2%~18.6%[2],而国内相关资料较欠缺。本研究结果总体发病率处相关报道中等水平。
本研究根据多因素非条件logistic 回归分析显示,产前抑郁、低社会支持、高危妊娠是产后抑郁发生的主要危险因素,而低社会支持和产前抑郁的危险因素更高。对产妇配偶的研究显示,产前抑郁、低经济收入和低社会支持是影响产妇配偶抑郁的最主要因素。两者之间均有产前抑郁和低社会支持因素,对丈夫可能因为生育更加感觉经济压力影响。
根据研究提示,产前抑郁可作为产后抑郁的预测因子,应在产前检查时关注产妇及配偶的产前抑郁状况,及时干预,提高社会支持度。有研究发现父系产后抑郁对儿童的心理发育影响更大,及时对父亲的干预可以减轻对儿童的影响[7],因此对父系产后抑郁的早期发现和干预有着重要的意义。围产期保健工作应把产妇配偶的心身健康纳入到服务范围内,关注产妇、婴儿健康的同时也应关注产妇配偶的心理健康水平。
本研究未就围产期父母抑郁对儿童心理发育影响进行跟踪调查,系一缺陷,也是今后深入研究的方向。
[1]崔才三等. 产后抑郁症病因、诊断及防治的研究进展[J]. 现代妇产科进展, 2005, (04): 319-321.
[2] Wee KY etc. Correlates of ante- and postnatal depression in fathers: a systematic review. J Affect Disord. 2011. 130(3): 358-377.
[3] 汪向东, 王希林, 马弘. 心理卫生评定量表手册[J]. 中国心理卫生(增订版), 1999,127-129.
[4] 郭秀静, 王玉琼, 刘樱,等. 爱丁堡产后抑郁量表在孕晚期妇女产前抑郁筛查中的临界值研究[J]. 中华护理杂志, 2009, (09): 808-810.
[5] Edmondson OJ, Psychogiou L, Vlachos H, Netsi E, Ramchandani PG. Depression in fathers in the postnatal period: assessment of the Edinburgh Postnatal Depression Scale as a screening measure. J Affect Disord. 2010. 125(1-3): 365-368.
[6] Ann Josefsson. Obstetric, somatic, and demographic risk factors for postmartum depressive symptoms. Obstetrics & Gynecology, 2002,99(2):223.
[6] 戴钟英, 蒋式时. 重视妊娠和产褥期精神疾病的诊治和研究工作[J]. 中华妇产科杂志,2003, (12): 4-6.
[7] Ramchandani PG etc. Depression in men in the postnatal period and later child psychopathology: a population cohort study. J Am Acad Child Adolesc Psychiatry. 2008, 47(4): 390-398.
Depressivelevelandtherelatedfactorsinperinatalmaternalandtheirspouses
XUWeiqian1,CHENChen2,TANGYiping1,PANGGuiping3,ANHua4
(1、 The Second People’s Hospital of Taizhou ,Zhejiang 317200,China; 2、Wenzhou Medical College , Zhejiang 325035,China; 3、The People’s Hospital Of Tiantai; Zhejiang 317200,China; 4、Tiantai Traditional Chinese Medicine Hospital,Zhejiang 317200,China)
R714.7
B
1672-0024(2014)02-0051-03
许蔚倩(1979-),女,浙江天台人,本科,主治医师。研究方向:精神卫生

