N末端B型脑钠肽和呼吸用力指数在心力衰竭患者机械通气撤机中的预测价值
林惠文 陈荣健 区秀凤
N末端B型脑钠肽和呼吸用力指数在心力衰竭患者机械通气撤机中的预测价值
林惠文 陈荣健 区秀凤
目的 探讨N末端B型脑钠肽(NT-proBNP)和呼吸用力(CORE)指数对心力衰竭(HF)患者机械通气撤机的预测价值。方法 对46例机械通气时间>72 h的HF患者进行回顾性分析, 当患者达到撤机条件行自主呼吸试验(SBT)前, 抽血检测血浆NT-proBNP水平和动脉血气分析, 并记录脱机参数, 包括呼吸频率(f), 动态顺应性(Cdyn), 气道闭合压(P0.1), 最大吸气压(PImax)等, 计算CORE指数。根据撤机结局, 将患者分为成功组和失败组, 比较两组性别、年龄、撤机前急性生理与慢性健康评分(APACHE II评分)、NT-proBNP水平和CORE指数的差异。结果 通过SBT试验的46 例患者中, 撤机成功有33例(71.74%)。两组性别、年龄和APACHE II评分差异均无统计学意义(P>0.05);成功组NT-proBNP值相对较低, CORE指数则相对较高(P<0.01)。以NT-proBNP和CORE指数为协变量, 利用logistic 模型对撤机结果进行预测, 总准确率为93.48%(43/46), 明显高于SBT试验的准确率(71.74%, P<0.05)。NT-proBNP预测撤机成功的ROC 曲线下面积(AUC)为0.88(95%可信区间为0.78~0.98, P<0.05), 撤机成功的截点值为1372.73 pg/ml;CORE指数的AUC为0.94(95%可信区间为0.86~1.00, P<0.05), 撤机成功的截点值为5.95。结论 NT-proBNP下降至1372.73 pg/ml, CORE指数上升至5.95, 对于HF患者能成功撤离机械通气的预测价值较高, 可作为撤机筛查指标。
N末端B型脑钠肽;呼吸用力指数;心力衰竭;机械通气;撤机
重度心力衰竭(heart failure, HF)时, 机械通气是重要的治疗方法之一。但机械通气的撤离对临床医师来说, 仍然是一个重大的挑战。常用的SBT对于脱机预后预测, 精确性不尽人意。因此Delisle等[1]在CROP(顺应性、呼吸频率、氧合、压力指数)基础上设计了CORE指数, 其中包括了顺应性、氧合、呼吸频率、呼吸用力四个观察指标, 并认为CORE指数是目前预测脱机最精确的指标之一。此外, 近年研究发现, 对于重度HF患者, 单一关注血浆B-型利钠肽(B-type natriuretic peptide, BNP)的变化不足以全面地反映疾病的严重性。相比之下, NT-proBNP是所有BNP中抗原表位最稳定的, 且半衰期是BNP的2.6倍[2]。META分析结果也提示, NT-proBNP是急性和慢性心力衰竭的死亡和再住院发生判断的可靠且独立预测因子[3,4]。而且, 在机械通气撤离前后NT-proBNP值的变化, 直接反映这一过程中心血管系统负荷的即刻变化情况[5]。因此, 本研究通过对46例HF患者撤机结果进行回顾性分析, 旨在探讨撤机前NT-proBNP水平联合CORE指数对撤机结局的预测价值。
1 资料与方法
1.1 一般资料 收集2012年5月~2014年4月入住本科治疗符合急性或慢性HF诊断标准[6]的患者。按临床严重程度NYHA心功能分级, 全部确诊为III~IV级伴I或II型呼吸衰竭, 经强心、利尿、血管活性药物等常规治疗后病情无好转或使用无创通气后仍加重需机械通气;排除肺源性疾病、有严重未控制的感染、老年重症心力衰竭等。记录每例患者的性别、年龄、在入院时及撤机前利用APACHE II评估疾病的严重程度。
1.2 治疗方案 入住急诊重症监护室后, 行机械通气支持治疗, 呼吸机为美国产PB840, 通气模式A/C(辅助控制)或PSV(压力辅助通气), 吸入氧浓度(FiO2)40%~100%;同时采用强心、扩血管、利尿、纠正酸中毒、抗感染、抗休克、纠正电解质紊乱等治疗手段。经治疗72 h后好转, 并达到撤机指征:①自主呼吸恢复正常。②血气分析恢复正常。③神志好转。④原发基础疾病好转或稳定的患者。通过筛选后进行SBT, 按程序撤机拔管, 拔管后48 h内未再使用有创或无创通气支持呼吸, 称撤机成功[7]。根据撤机结局将患者分为成功组和失败组。
1.3 观察指标 所有入选患者达到撤机条件未行SBT前进行:①血浆NT-proBNP测定:采集外周静脉血3 ml, EDTA抗凝, 低温离心分离血清, 4℃冰箱保存待测, 采用Roche 公司的Elecsys2010 全自动免疫分析仪电化学发光双抗体夹心免疫法测定血浆NT-proBNP浓度, 试剂盒购于美国Roche 公司;②CROP指数测定:抽取动脉血, 查血气分析;通过呼吸机监测f, Cdyn, 潮气量, 分钟通气量, P0.1, PImax。利用方程式①CORE=[Cdyn×(PImax/P0.1)×(PaO2/PAO2)]/f计算CORE指数。
1.4 统计学方法 采用SPSS17.0统计学软件进行统计分析。计量资料用均数±标准差( x-±s)表示, 采用t检验;计数资料用率(%)表示, 采用χ2检验。相关性分析采用Logistic 回归模式, 综合评价两组间各变量的差异, 诊断试验的准确性。利用ROC 曲线计算相关变量的预测灵敏度、特异度, 计算ROC 曲线下面积(AUC)综合评价预测准确性, 取AUC>0.70为该变量预测准确性较好。利用方程式②(R1-R2)/ (R1-RX)=(P1-P2)/(P1-PX)计算预测撤机结局的截点值(PX), 假设取RX=0.1, R1为假阳性率中刚好>0.10的值, R2为假阳性率中刚好>0.10的值, P1、P2分别为R1、R2相对应的诊断点数值。P<0.05为差异有统计学意义。
2 结果
2.1 临床资料 顺利通过SBT试验, 纳入本研究的患者共46例, 男31 例, 女15 例, 平均年龄(65.01±11.33)岁。HF的病因分布:高血压性心脏病、肺源性心脏病、心肌梗死、心肌炎、风湿性心脏病等。治疗72 h后达到撤机和拔管指征并通过SBT试验的患者中, 成功脱机有33例, 撤机成功率为71.74%;脱机拔管后48 h内需要再次使用有创或无创通气支持呼吸的有13例, 撤机失败率为28.26%。
2.2 成功组和失败组各指标的比较 两组年龄、性别、APACHE Ⅱ评分差异无统计学意义(P>0.05);成功组血浆NT-proBNP值明显低于失败组, 而CORE指数明显高于失败组(P<0.01), 见表1。
2.3 Logistic回归分析预测撤机的结局 Logistic回归分析结果提示, 较低NT-proBNP值和较高CORE指数, 与成功撤机密切相关(P<0.01)。以NT-proBNP和CORE指数作为协变量纳入Logistic最终方程模型, 回归系数为-10.99。结合表1中两个变量的B值, 得到Logistic回归方程式③P(y)=1/1+e-(-10.99-0.02BNP+5.95CROP)。依次将本研究中46例患者对应的NT-proBNP和CORE数值代入方程式③, 撤机成功的预测准确率达93.94%, 撤机失败的预测准确率为92.31%,总准确率为93.48%(43/46), 显著高于SBT诊断下撤机预测率71.74 %(13 /46, P<0.05), 见表2。
2.4 ROC曲线分析 预测撤机时机的诊断点年龄、性别和APACHE II评分的AUC面积均<0.70, 提示对撤机结局预测准确性较低;NT-proBNP和CORE指数的AUC面积均>0.70, 提示对撤机结局预测准确性较高(见表1)。设假阳性率为10%, 即RX=0.10, 代入方程式②, 分别计算出NT-proBNP撤机成功的截点值1372.73 pg/ml, CORE指数撤机成功的截点值为5.95, 提示当患者NT-proBNP水平<1372.73 pg/ml, CORE指数>5.95, 机械通气撤机成功率较高(见图1)。注:两组Logistic回归方程式预测结果与实际撤机结局的比较, P<0.05
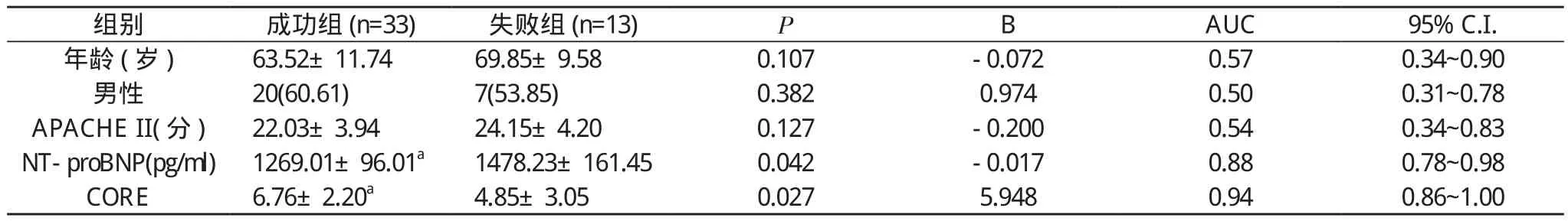
表1 两组撤机前相关指数的比较[ x-±s, n (%)]

表2 Logistic回归方程式预测结果与实际撤机结局的比较(n, %)
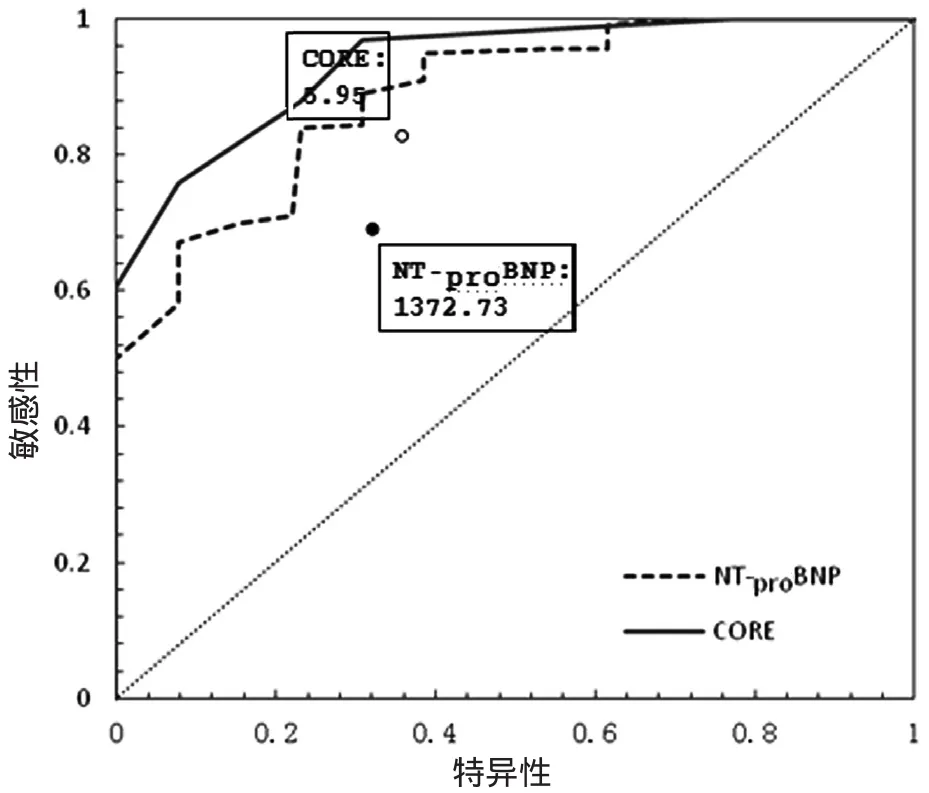
图1 NT-proBNP和CORE水平预测撤机结局的ROC曲线
3 讨论
HF发生时, 由于心输出量减少或舒张功能下降, 致肺静脉血回流障碍, 肺毛细血管内压力过高致毛细血管通透性增高, 液体外渗至肺组织间质和肺泡内, 形成肺水肿, 易出现低氧血症和(或)二氧化碳潴留。机械通气不仅迅速纠正低氧血症、酸中毒;而且呼气末正压通气(PEEP)可使部分中心容量转入周围静脉系统, 从而使扩张的左室舒张末容量下降, 有利于改善心力衰竭症状。但长期利用机械通气, 可能导致呼吸机相关性肺损伤、相关性肺炎、相关性膈肌功能不全及器官组织功能障碍等并发症的发生。因此, 当患者病因去除或改善后, 应尽快尝试撤离呼吸机。
准确判断机械通气的患者能否耐受脱机是一个非常复杂且困难的过程。SBT模式是目前临床判断撤机是否成功的主要手段, 但受到原发病因的不同、机械通气时间的差异等因素影响, 其预测准确性也有所不同。本研究中, 通过SBT试验的患者, 撤机成功率仅为71.74%, 可能与研究中高龄患者较多, 因SBT试验期间导致已损伤的肌肉容易疲劳有关[8]。CORE 指数在综合考虑患者的肺顺应性, 呼吸频率, 氧合状态(PaO2/PAO2)和最大吸气负压的基础上, 增加了反映呼吸驱动情况的气道闭合压(P0.1)。P0.1不仅可以反映呼吸中枢的驱动力, 不受气道的阻力、肺顺应性、气道黏滞度和肺牵张反射的影响, 还和呼吸做功相关, 随着通气压力支持水平的调整而变化, 是对呼吸功能评价的一个非常有益和可靠的因子[1]。本研究中, CORE指数的特异性为0.94, 患者整体CORE的截点值为5.95, 均稍低于Delisle等[1]研究, 可能本研究患者主要病因(心力衰竭)和Delisle等研究的患者病因不同有关,且患者年龄较大, 机械通气时间也较长(>72 h), 易导致P0.1及呼吸频率偏高。可见, CORE指数诊断点在不同的疾病类型、人群和通气时间中的差异仍有待进一步探讨。
此外, 对于HF的患者, 机械通气撤离也会引起一系列心血管系统的病理生理改变。其中包括由于胸腔内压从正压瞬间转为负压, 导致回心血量增加、主动脉跨壁压增大, 右心前负荷、左心后负荷增加等。故撤机实际上是一次运动负荷试验, 如何判断心脏能否耐受突然增加的负荷就是成败的关键。NT-proBNP水平不仅可用于判断HF严重程度和转归,同时也是容量负荷变化的一个客观指标[9]。Ouanes等[10]研究了143 例接受机械通气的COPD患者, 发现联合SBT试验和NT-proBNP(诊断点=1000 pg/ml)作为撤机指标, 预测特异度为0.78。Zapata等[11]同样以100例接受机械通气(>48 h)的心力衰竭患者作为研究对象, 发现在通过SBT试验的患者里, NT-proBNP<1364 ng/L的撤机成功率达到83.3%。本研究统计出NT-proBNP诊断点为1387.76 pg/ml, 与Zapata等[11]的结果较接近, 但显著高于Ouanes等[10]的结果, 估计由于NT-proBNP水平受到原发病、年龄、通气时间、液体负荷等因素的干扰有关。此外, 通过Logistic回归方程式及ROC曲线检验, 均显示结合CORE指数(>5.95)及NT-proBNP(<1372.73 pg/ml)的最佳诊断点, 预测撤机成功的敏感性为93.94%, 特异性为92.31%, 可见此两项指标在HF患者中, 撤机成功预测的准确性显著优于SBT试验。
尽管统计分析显示CORE 指数和NT-proBNP是一个预测撤机成功与否的良好指标。不过本研究纳入患者数较少,平均年龄较大, APACHE II评分也较高, 同时仅为一次回顾性分析研究。未来可参考其他相似的研究, 结合本次结果,进一步从前瞻性研究中加以验证, 并纳入更多的患者, 更精确、更客观地观察脱机过程, 为将该指标推广至临床使用提供理论支持。
[1] Delisle S, Francoeur M, Albert M, et al.Preliminary evaluation of a new index to predict the outcome of a spontaneous breathing trial.Respir Care, 2011, 56(10):1500-1505.
[2] Ala-Kopsala M, Moilanen AM, Rysa J, et al.Characterization of molecular forms of N-terminal B-type natriuretic peptide in vitro .Clin Chem, 2010, 56(12):1822-1829.
[3] Savarese G, Musella F, D'Amore C, et al.Changes of natriureticpeptides predict hospital admissions in patients with chronic heart failure: a meta-analysis.JACC Heart Fail, 2014, 2(2):148-158.
[4] Salah K, Kok WE, Eurlings LW, et al.A novel discharge risk model for patients hospitalised for acute decompensated heart failure incorporating N-terminal pro-B-type natriuretic peptide levels: a European coLlaboration on Acute decompe Nsated Heart Failure: ELAN-HF Score .Heart, 2014, 100(2):115-125.
[5] Gerbaud E, Erickson M, Grenouillet DM, et al.Echocardiographic evaluation and N-terminal pro-brain natriuretic peptide measurement of patients hospitalized for heart failure during weaning from mechanical ventilation .Minerva Anestesiol, 2012, 78(4):415-425.
[6] McMurray JJ, Adamopoulos S, Anker SD, et al.ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012: The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology.Developed in collaboration with the Heart Failure Association (HFA) of the ESC .Eur Heart J, 2012, 3(14):1787-1847.
[7] 郭利君, 李峰.呼吸机撤离的临床应用.山西医药杂志, 2008, 37(2):169.
[8] Vassilakopoulos T, Zakinthinos S, Roussos C.The tensiontime index and the frequency/tidal volume ratio are the major pathophysiologic determinants of weaning failure and success.Am J Respir Crit Care Med, 1998, 158(2):378-385.
[9] Abroug F, Ouanes BL.Detection of acute heart failure in chronic obstructive pulmonary disease patients: role of B-type natriuretic peptide .Curr Opin Crit Care, 2008, 14(3):340-347.
[10] Ouanes BL, Dachraoui F, Ouanes I, et al.NT-proBNP levels at spontaneous breathing trial help in the prediction of post-extubation respiratory distress .Intensive Care Med, 2012, 38(5):788-795.
[11] Zapata L, Vera P, Roglan A, et al.B-type natriuretic peptides for prediction and diagnosis of weaning failure from cardiac origin .Intensive Care Med, 2011, 37(3):477-485.
Prediction value of NT-proBNP level and CORE index for weaning of mechanical ventilation in patients with heart failure
LIN Hui-wen, CHEN Rong-Jian, OU Xiu-Feng.
Department of Emergency, Jiangmen Central Hospital, Jiangmen 529070, China
Objective To investigate the prediction value of N-terminal pro-brain natriuretic peptide (NT-proBNP) level and the compliance, oxygenation, respiration and effort (CORE) index for weaning of mechanical ventilation in patients with heart failure (HF).Methods A retrospective analysis was made with 46 HF patients with mechanical ventilation for more than 72 hours.When patients reached weaning criteria, before spontaneous breathing trials (SBT), plasma levels of NT-proBNP and blood gas analyses using arterial blood were measured, whilst weaning indexes, such as breathing rate (f), Lung dynamic compliance (Cdyn), Airway occlusion pressure (P0.1), Maximal inspiratory pressure (PImax), were recorded for calculation of CORE index.Based on weaning outcomes, all the patients were divided into success group and failure group, between which the age, gender, acute physiology and chronic health score (APACHE II), NT-proBNP levels and CORE indexes were compared.Results There were 46 cases passed the SBT test, and the weaning success rate was 71.74%.There were no statistical significance in the differences of age, gender and APACHE II score between the two groups (P>0.05).Lower levels of NT-proBNP and higher CORE indexes were observed in success group (P<0.01).With two covariates of NT-proBNP and CORE index, the total predicted percentage of correction was 93.48% (43/46) by logistic equation, which was significantly higher than that predicted by SBT (71.74%, P<0.05).The area under ROC curve (AUC) of NT-proBNP predicting successful weaning was 0.88 (95% CI 0.78~0.98; P<0.05) with acutoff point of 1372.73 pg/ml.The AUC of CORE index was 0.94 (95% CI 0.86~1.00; P<0.05) with a cutoff point of 5.95.Conclusion Both NT-proBNP (<1372.73 pg/ml) and the CORE index (>5.95) were accurate indicators as predictors for successful weaning.
N-terminal pro-brain natriuretic peptide; Compliance, oxygenation, respiration and effort index; Heart failure; Mechanical ventilation; Weaning
2014-05-21]
529070 广东省江门市中心医院急诊科
林惠文

