腹壁原发性滑膜肉瘤1例
,,, ,,,
(1.吉林大学中日联谊医院胃肠外科,吉林 长春 130033;2.解放军第222医院:a.病理科;b. 放射科; c.呼吸科,吉林 吉林 132011)
滑膜肉瘤(synoviosarcoma)是一种恶性程度极高的软组织肉瘤,发生率占软组织肉瘤的5%~10%。腹壁发生率约占滑膜肉瘤2.6%,外科手术治疗复发率很高。我院2013年1月收治1例腹壁滑膜肉瘤患者,现就本病的临床特征、病理、诊断、治疗和预后进行探讨,以期提高对本病的认识。
1 资料与方法
1.1 临床资料
患者,女,22岁,发现腹腔肿物15 d就诊入院,术前腹部超声显示中腹部偏左侧可见一低回声,大小14.8 cm×6.3 cm×13.3 cm,边界清晰,内可见散在分布的多个无回声区,较大的范围为10.4 cm×3.8 cm。CDFI检查显示实质部分可见散在点条状血流信号,并可探及动脉血流频谱,上界约平左肋弓下缘,下界达髂前上棘连线水平,深部临腹主动脉及分叉处,右侧缘达脐右4 cm,左侧缘达左侧腹部边缘,浅部临前腹壁。CT检查显示:髂水平层面左中下腹部巨大肿块增强后病灶动脉期实质部分轻度强化,CT值为29HU,其内见细小动脉走形,囊性区未强化,肿物双侧髂动脉、左侧腰大肌局部分界欠清,脂肪间隙消失,左中腹部占位考虑为间叶组织肿瘤(见图1)。腹腔扫查可见积液:下腹盆腔3.8 cm,左结肠旁沟3.4 cm,脾下极厚径1.0 cm。入院诊断:腹膜后占位,性质待定,腹腔积液。
1.2 治疗方法
入院后行腹部肿物根除术,术中所见肿物蒂部来源于左腹肋弓下腹壁肌层,大小约15.0 cm×6.5 cm×15.0 cm,呈灰红色,鱼肉样,分叶状,包膜完整,内有血块沉着。腹直肌、腹内外斜肌、腹横肌、腰大肌、锥肌、背阔肌、髂肌其筋膜均未见明显侵蚀,腹腔脏器内未见异常。手术将肿物及囊肿一并切除,送检病理,病理提示为梭形细胞恶性肿瘤,局部上皮呈腺样排列。组织学形态及免疫标记结果支持为滑膜肉瘤(双相型),细胞丰富,核分裂象6~8个/10HPF,瘤组织内出血坏死明显。免疫组化:CK(+),Vimentin(+),Bcl-2(+),CD99(+),EMA(+),CD56(+),其余均为阴性表达。转入血液肿瘤科行新辅助化疗2次,化疗方案为异环磷酰胺、美司钠、吡柔比星、达卡巴嗪联合用药,化疗效果不满意。
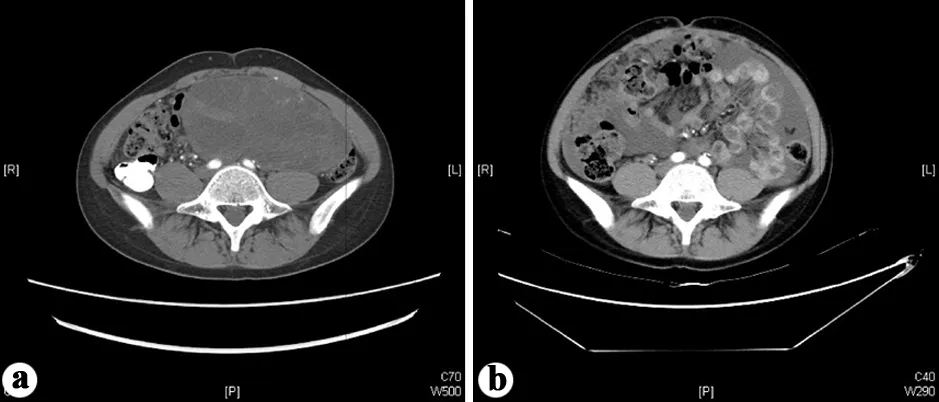
a:首次入院CT检查;b:1年后再次入院CT检查
2 结果
患者1年后因出现大量腹水再次入院,CT检查显示:髂水平层面左中下腹腔、肠间可见片状水样密度影,CT值为14HU;腹腔内肠管受压移位;左下腹肿物未见显示,腹腔积液明显增多。行腹部超声引导下穿刺置管术,共排放血性积液3 250 mL左右,腹腔积液3次送检病理科查脱落细胞均未发现癌细胞。共住院10 d,腹胀明显好转,随后转入血液肿瘤科行新辅助化疗2次,化疗方案为异环磷酰胺、美司钠、吡柔比星、达卡巴嗪联合用药,化疗效果不满意,现患者已故。
3 讨论
滑膜肉瘤又称恶性滑膜瘤,常见于青壮年,男性略多于女性,男女比例约为1.5:1,10岁之前和60岁之后少见。病程长短不一,从3周至30年不等,平均2~3年。通常无特别症状,症状有否与其发病部位有关。滑膜肉瘤多发生在四肢大关节附近,与肌腱、腱鞘、滑膜囊、关节囊关系密切,也可发生在没有滑膜组织的部位,腹壁原发性滑膜肉瘤尤为罕见。滑膜肉瘤切除后容易复发,有文献报道,部分患者在滑膜肉瘤出现1~2年内先有局部不明原因的不适或疼痛,曾有1例患者被误诊为阑尾炎,切除了正常阑尾,术后一年多,切口处长出一肿物,切除后病理诊断为滑膜肉瘤[1]。
目前,大量的研究资料表明滑膜肉瘤并非来自源于滑膜细胞,而可能是由未分化间叶细胞发生。该瘤既有与癌相似的上皮性成分,又有与纤维肉瘤相似的梭形细胞成分,且两种肿瘤细胞间常有移行,具有双分化的组织学特征。网状纤维染色见梭形细胞间及呈早期上皮细胞分化的巢周均见丰富的网状纤维包绕。免疫组化结果显示上皮样细胞CK和(或)EMA几乎全部阳性,梭形肿瘤细胞Vimentin呈阳性表达。梭形细胞弥漫性表达Bcl-2及CD99,部分上皮细胞成分胞浆CD99呈阳性。部分梭形细胞阳性表达Calretinin和Calponin。而CD34、Desmin、S-100均呈阴性。因此CK、EMA、vimentin是诊断滑膜肉瘤最为实用和敏感的免疫标记的基本组合[2]。Bcl-2弥漫阳性表达对于鉴别诊断有一定意义[3]。疑难病例可通过检测滑膜肉瘤的特异性标记SYT-SSX融合基因协助确诊[4]。
腹部滑膜肉瘤发生部位特殊,组织分化较低,常被误诊。Bergh等[5]曾报告27例滑膜肉瘤,只有9例原诊断为滑膜肉瘤,5例诊断为良性肿瘤,其余13例被诊断为13种不同的恶性肿瘤。经重新取材制片,结合免疫组化或电镜观察被确诊为滑膜肉瘤。故在诊断时应与纤维瘤病、恶性神经鞘瘤、血管外皮瘤、转移性腺癌、平滑肌肉瘤、纤维肉瘤、腺泡状软组织肉瘤等相鉴别。
目前对于腹部原发性滑膜肉瘤治疗原则没有统一标准的,一般多采取外科手术治疗,根据患者病情决定术前、术后辅助放、化疗,预后一般较差。滑膜肉瘤转移途径有血行转移和淋巴结转移,转移部位以骨或肺为主,较为常见的是肺转移,其发生率为20%左右,5年生存率为20%~50%。影响滑膜肉瘤预后的因素较多,主要有年龄、肿瘤大小、是否转移、组织学类型、核分裂像多少和手术切除范围等。Bergh等[5]报告肿瘤大小是影响肿瘤预后的重要因素,同时Kimura等[6]对34例滑膜肉瘤的患者实验研究发现了,17例肿瘤小于5 cm的患者5年生存率为100%,12例肿瘤5~10 cm的患者和5例大于10 cm者5年生存率分别为75%、20%,实验结论显示肿瘤小于5 cm有良好的生存率。Zagars等[7]则认为病理分级是肿瘤复发、转移的重要因素。
综上所述,腹壁原发性滑膜肉瘤十分罕见,临床症状又缺乏特异性,常被漏诊、误诊。临床医生应注意不明原因出现的无明显临床表现腹部不适、肿胀、活动受限的包块是否是腹壁滑膜肉瘤,若考虑为滑膜肉瘤手术尽量广泛切除病灶周围组织,包括区域性淋巴结清除,同时结合临床表现、病理、免疫组化等检查,能提高诊断的正确率,以致做到早发现,早治疗,改善患者的生活质量,提高患者的生存率。
[参考文献]
[1] 温达雄,熊 敏,黄慧敏.腹壁滑膜肉瘤的病理及临床特征[J].临床和实验医学杂志,2007,6(2):20-21.
[2] 叶延伟,师英强.免疫组化及遗传学检测在滑膜肉瘤诊断中应用进展[J].中国癌症杂志,2008,18(7):556-560.
[3] 魏永昆,朱虹光,周 平,等.滑膜肉瘤32例临床病理分析[J].诊断病理学杂,2002,9(2):73-76.
[4] 孙 燕.SYT-SSX对滑膜肉瘤的诊断和预后意义及其在肿瘤发生发展过程中的作用[D].天津:天津医科大学,2007.
[5] Bergh P, Meis-Kindblom JM, Gherlinzoni F,et al. Synovial sarcoma: identification of low and high risk groups[J].Cancer,1999,85(12):2596-2607.
[6] Kimura H, Yamamoto N, Nishida H,et al, Synovial Sarcoma in Knee Joint, Mimicking Low-grade Sarcoma Confirmed by Molecular Detection of SYT Gene Split[J]. Anticancer Res,2014,34(6):3105-3111.
[7] Zagars GK, Ballo MT, Pisters PW,et al.Prognostic factors for patients with localized soft-tissue sarcoma treated with conservation surgery and radiation therapy: an analysis of 1225 patients[J] Cancer,2003, 97(10):2530-2543.

