老年患者PICC非正常拔管原因分析及护理对策
李萍
经外周静脉置入中心静脉导管(peripherally inserted central venous catheters, PICC)是由外周静脉(贵要静脉、肘正中静脉和头静脉)穿刺置管, 其尖端位置于上腔静脉或锁骨下静脉。因留置时间长, 操作简单, 安全而广泛用于临床, 尤其适用于合并多种疾病、病程较长、需长期输液治疗的老年患者,解决了患者因反复静脉穿刺而造成的痛苦, 为紧急情况下患者的救治提供了方便, 极大地提高了护理质量和患者的满意度。但PICC在临床使用过程中, 由于各种原因不得不提前拔除导管, 以致患者的治疗难以继续, 影响最终疗效, 并且增加了护患纠纷的隐患。本研究对本院2012年1月~2014年1月147例老年PICC患者非正常拔管的原因进行了分析,并提出了护理防范对策, 现报告如下。
1 资料与方法
1. 1 一般资料 2012年1月~2014年1月本院老年PICC置管患者147例, 其中男121例, 女26例, 年龄72~96岁,平均年龄82岁, 留置时间45~314 d, 其中恶性肿瘤56例, 慢性阻塞性肺病(COPD)22例, 脑血管意外20例, 老年痴呆等无自主进食能力需长期肠外营养49例。
1. 2 方法 由本院具有PICC操作资质的护士负责置管操作, 材料均采用三向瓣膜式PICC(美国巴德公司生产), 型号4 Fr, 长度60 cm, 导管末端连接无针头系统, 穿刺点用10 cm×12 cm的3M无菌透明贴膜覆盖。穿刺部位中贵要静脉88例, 肘正中静脉40例, 头静脉19例。置管后每7天对导管维护1次, 出院后的PICC带管患者在PICC专科护理门诊进行维护。
1. 3 判断标准 正常拔管:患者治疗结束或患者死亡。非正常拔管:各种原因致导管功能丧失或预定治疗未结束不得以而拔除导管。
2 结果
147例老年PICC置管患者中, 49例仍在使用, 54例治疗结束时正常拔管, 留置时间21~314 d, 平均留置时间99 d。44例非正常拔管, 留置时间1~53 d, 占留置总例数的29.93%。44例老年患者非正常拔管的原因分布, 见表1。
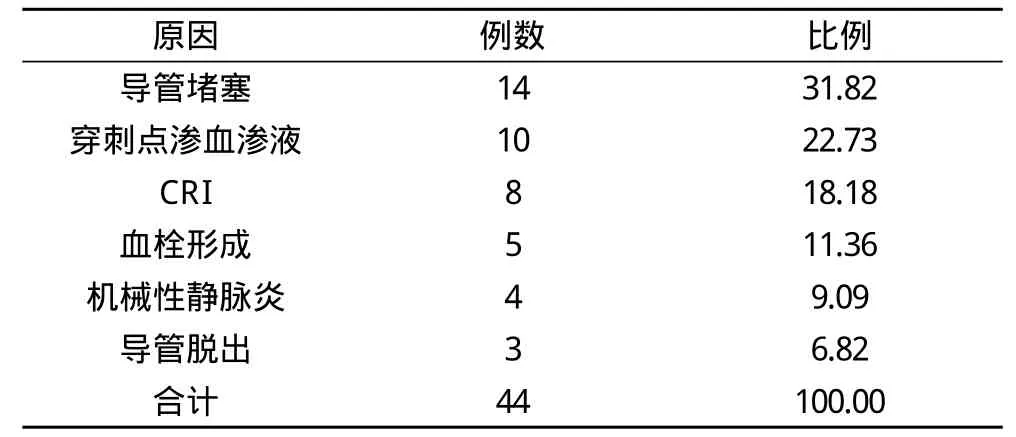
表1 44例老年患者非正常拔管的原因(n, %)
3 PICC异常拔管原因分析及对策
3. 1 导管堵塞
3. 1. 1 原因分析 本组患者有12例, 其中血凝性堵管为7例。原因是老年肿瘤患者血液黏稠度较高, 血液呈高凝状态,而频繁的咳嗽使胸腔内压增高, 血液反流至导管腔内, 造成堵管[1,2]。其他5例患者为药物性堵塞, 均是长期输入脂肪乳等高浓度的液体, 药物沉积在管壁, 护士冲管不及时, 不彻底或未掌握正确冲封管技术, 引起管腔的狭窄、堵塞。
3. 1. 2 对策 ①将导管末端置入最佳位置, 即上腔静脉与右心房的交接处, 使导管末端周围的压力处于较低的水平。②加强宣教, 指导患者避免置管侧肢用力过度, 避免屏气等。③及时处理患者的咳嗽等症状。④掌握正确的冲封管技术,应用高渗性、高pH值、高刺激的药物及血制品时, 每6~8 h用0.9%生理盐水(NS)20 ml冲管, 输液完毕后及时脉冲正压封管[3]。⑤一旦发生堵管, 不能强行推注, 否则有导致栓塞或导管破裂的危险, 堵管发生时不要轻易拔管, 可用1:5000 U尿激酶溶液1 ml进行溶栓, 保留30 min以上, 抽出溶液后再用NS 20 ml冲洗管道, 反复多次进行, 部分患者导管内血栓可溶解。
3. 2 穿刺点渗血渗液
3. 2. 1 原因分析 本组发生穿刺点渗血为8例, 原因是老年肿瘤患者化疗后药物毒副作用致骨髓抑制, 引起血小板低下, 又因心脑血管疾病常使用抗血小板聚集药物使凝血功能下降, 穿刺后肢体活动过频, 压迫时间不够;穿刺渗液为2例, 原因是导管头端未到达规定位置, 被不明原因的静脉夹层或肿瘤压迫, 导致纤维蛋白鞘包裹, 药物从阻力最低点流出。
3. 2. 2 对策 ①穿刺前正确评估患者, 根据血小板计数及凝血功能来决定是否置管。②置管后及时进行局部按压, 保证按压30 min以上, 并嘱患者穿刺侧肢体勿频繁活动。③穿刺点可放置小块纱布吸收渗血并及时更换。④如渗液考虑纤维蛋白鞘包裹, 可采用导管堵塞处理方法, 用尿激酶作为溶栓剂处理。
3. 3 CRI
3. 3. 1 原因分析 本组发生CRI为8例, CRI是PICC置管后的重要并发症, 老年肿瘤患者化疗后白细胞低, 体质差,且存在糖尿病等易感因素, 自身免疫力低下, 置管维护过程中无菌观念不强, 操作不规范, 患者依从性差, 无菌贴膜边卷起或打湿后未及时处理。
3. 3. 2 对策 ①各操作严格按照无菌技术原则, 导管脱出部分禁止再送入血管内, 如发现穿刺点有红肿或(和)脓性分泌物, 应用碘伏消毒, 并沿静脉走向离心往穿刺点处挤压分泌物, 按时换药, 直至症状消失。②对带管出院患者加强导管维护的健康宣教。如发现贴膜潮湿或起边, 及时来院维护, 不要自行处理。③患者出现高热、寒颤症状, 及时排除其他感染因素, 从导管抽血做培养, 拔管并做导管头端细菌培养。
3. 4 血栓形成
3. 4. 1 原因分析 本组有5例患者由于血栓形成而拔管,分析原因, PICC置入时间较长, 长期在血管中, 影响正常血流, 血流速度减慢并形成漩流进而产生微血栓[4], 血管壁受损或炎性反应, 导管头端位置不理想。
3. 4. 2 对策 根据血管粗细选择能满足治疗需要的最小、最细规格的导管, 穿刺过程中争取一次成功, 避免反复穿刺对血管内膜的损伤, 并尽量保持导管头端在适当的位置, 如导管头端位置不理想, 应严密观察置管侧肢臂围情况。
3. 5 机械性静脉炎
3. 5. 1 原因分析 本组患者有4例, 患者长期住院, 导管穿刺置入的静脉因多次反复输液导致损伤, 穿刺困难送管不畅、导管过粗、置管侧肢体早期活动过频均可造成静脉炎。
3. 5. 2 对策 ①加强健康宣教, 提倡早期置管。②正确的评估血管, 尽量做到一次穿刺成功, 送管速度应均匀, 不宜过快。③出现静脉炎后给予康惠尔长效透明贴外贴, 均可治愈。
3. 6 导管脱出
3. 6. 1 原因分析 本组患者有3例, 患者穿刺侧肢体活动过频, 贴膜固定不牢, 贴膜受潮边缘翘起、松动, 患者烦躁不安, 依从性差, 致导管自行脱出。
3. 6. 2 对策 ①妥善双固定导管, 留在体外的导管S形固定, 避免扭曲打折, 修剪后要确定导管与接头锁紧, 防止滑脱。②更换敷料时向心性揭开, 每次更换敷料时观察导管刻度, 有无脱出, 并做好相关记录。③对躁动不安、老年痴呆患者加强陪护, 密切巡视, 必要时使用约束带固定, 加强防护人员的健康宣教。
综上所述, PICC是一种操作方便、安全可靠的深静脉置管术, 留置时间可长达一年, 是长期住院老年患者的首选静脉输液方法。提高护理人员的专业素质, 加强PICC置管患者的健康教育, 及时预防和处理各种并发症, 能够降低非正常拔管的发生率, 从而延长导管的使用时间, 提高患者生活质量。
[1] 胡君娥, 吕万丽, 陈道菊, 等. PICC置管后并发症的原因分析及处理对策.护士进修杂志, 2007, 22(6):554-555.
[2] 王虹.乳腺癌患者PICC非正常拔管原因分析与对策.解放军护理杂志, 2009, 26(1):36-37.
[3] 刘雪琴, 彭刚艺.临床护理技术规范(基础篇).广州:广东科学技术社, 2007:229-233.
[4] 马春花.癌症患者PICC非正常拔管原因分析及护理.齐鲁护理杂志, 2006, 12(9):1794-1795.

