鼻咽癌调强放疗中解剖结构改变对剂量学的影响
张利文,石锦平,谢秋英,滕建建
(佛山市第一人民医院 肿瘤中心放疗室,广东佛山528000)
鼻咽癌调强放疗中解剖结构改变对剂量学的影响
张利文,石锦平,谢秋英,滕建建
(佛山市第一人民医院 肿瘤中心放疗室,广东佛山528000)
目的:研究鼻咽癌调强放疗中正常组织结构的改变及其对腮腺、脊髓、脑干剂量的影响。方法:选取10例初治鼻咽癌患者,全程行调强放射治疗。在疗中第五周再做一次CT扫描,CT扫描条件尽量与初次保持一致。把新的CT图像传输到Eclipse计划系统,与第一次CT原始图像进行融合。在新的CT图像上勾画腮腺、脊髓、脑干,找准与原始CT图像对应的中心点。移植原始计划到新的CT图像上,进行剂量计算。比较分析腮腺和轮廓的变化以及其对腮腺、脊髓、脑干剂量的影响。结果:靶区中心层面外轮廓平均横径由原来的14.52cm缩小到了14.04cm(P=0.003),左侧腮腺体积缩小了19%(P=0.001),右侧腮腺体积缩小了11%(P=0.004);左侧腮腺平均剂量增加了6.1%(P=0.005),右侧腮腺平均剂量增加了4.8%(P=0.005),脊髓最大剂量(D1%)增加了4.7%(P=0.002),脑干最大剂量(D1%)c差别无统计学意义。结论:IMRT治疗过程中鼻咽癌患者出现腮腺缩小,外轮廓横径缩小,导致腮腺平均剂量增加,脊髓最大剂量增加。对于腮腺体积变化较大或消瘦较快的患者,应重新行CT扫描,然后执行新的计划,最大程度使患者得到精确的放射治疗。
调强放疗;解剖结构改变;移植计划
目前,调强放射治疗(intensity-modulated radiation therapy,IMRT)通常是全程以治疗前的千伏级CT(kVCT)图像制定治疗计划,然而,头颈部癌在长达6-7周的疗程中可能会因为各种原因而发生解剖学变化,比如,肿瘤体积缩小、腮腺缩小、体重减轻致轮廓缩小、以及脂肪重新分布等。对头颈部癌患者而言,上述解剖学变化很可能引起重要器官向高剂量区移位而导致最终累积剂量超过初始计划剂量。
通过疗程中重新扫描CT,可以观察到比较大的解剖学变化。根据新的CT扫描图像,再次计划或许能够纠正因器官变形导致的后续治疗过程中可能的剂量差异。但是,即使再次计划,也无法评估靶区和危及器官实际已经接受的剂量,因为初始计划CT和再次CT也仅仅是不断变化的解剖结构的瞬间图像。有研究表明,腮腺体积在第五周左右变化达到最大,本文也将按照这个结论,在腮腺体积达到最大变化时,再进行一次CT扫描,在新的CT图像上生成新的治疗计划,按照新的计划,此时正常组织腮腺、脊髓、脑干全程接受的剂量与初始计划正常组织接受的剂量相比较,作出的结构变化与剂量变化的对应关系,这也是作者想要做的最终目的。
1 资料与方法
1.1 病例选择
2012年1月至2013年9月在我院肿瘤中心行调强放疗病例中,选取10例初治鼻咽癌病例,经病理证实,全部为低分化磷癌,T22例,T35例,T43例。男性7例,女性3例,中位年龄为59岁。
1.2 主要设备
MEDTEC头颈肩固定装置, Eclipse计划系统,Trilogy直线加速器,PhilipsCT模拟机, Aria传输网络。
1.3 计划设计
对10例患者分别进行CT扫描定位。采取仰卧位,头颈部热塑面膜加背垫固定,以3 mm层厚从头顶扫描至锁骨头下3 cm。将初次定位CT图像通过网络传至Eclipse治疗计划系统中,由主管放疗医生确定靶区,并将所需保护的敏感器官如脑干、脊髓、腮腺等勾画出来。再由物理师设置IMRT计划,先等分7野,治疗采用Sliding windows的动态调强方式,总剂量69Gy,分次剂量230cGy,共30次。危及器官限量严格按照RTOG要求,腮腺平均剂量28~33 Gy,脊髓最大点剂量40Gy,脑干最大点剂量剂量50Gy。在患者第5周重新行CT扫描,将图像传输到Eclipse计划系统,并由放疗科主管医生再次勾画脑干、脊髓、腮腺正常组织。通过测量初次定位CT图像上的等中心位置与周围骨性结构的相对位置关系确定此点在重新定位CT上的相应位置,然后把基于初次定位CT图像所做的IMRT计划复制到重新定位CT图像上,使得这两套计划的等中心位置及射野角度、子野位置大小等计划参数保持一致。以重新定位图像为基础重新计算,测得基于两套图像中经靶区中心的体表横径及腮腺的体积大小,腮腺所受到的平均剂量、颈1~颈3段(这一段脊髓剂量变化受到腮腺体积变化和较大)脊髓1%体积受到的剂量、脑干1%体积所受到的剂量。
1.4 统计学处理
比较基于初次定位和重新定位所显示的计划中等中心层面的外轮廓横径变化、腮腺体积变化以及腮腺、脊髓、脑干剂量变化。用SPSS 17.0软件对数据进行统计分析。
2 结果
2.1 靶区中心层面外轮廓横径变化及腮腺体积变化
比较放疗前CT图像和放疗后20次CT图像(见表1),后者靶区中心层面外轮廓平均横径14.04cm比前者平均横径14.52cm缩小了3.3%,左侧腮腺体积缩小了19%,右侧腮腺体积缩小了11%,两者都有统计学意义。

表1 放疗前、中期外轮廓横径变化和腮腺体积变化
2.2 腮腺、脊髓、脑干剂量变化
比较基于放疗前初次定位CT图像和放疗20次后重新定位CT图像相同计划中各器官的剂量变化(见表2)。10例病人实测可知放疗20次后比放疗前相比,左侧腮腺平均剂量增加了6.1%,右侧腮腺平均剂量增加了4.8%,脊髓最大剂量增加了4.7%,都有统计学意义。脑干最大剂量有增有减,无统计学意义。
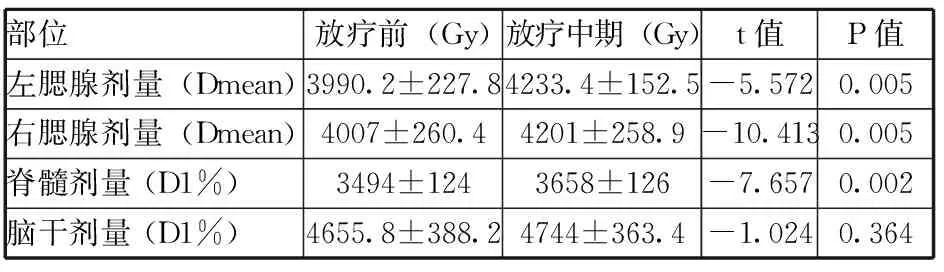
表2 放疗前、中期CT图像计划中腮腺、脊髓、脑干剂量变化
注:Dmean为平均剂量,D1%为1%体积受到的照射剂量。
2.3 腮腺、脊髓、脑干剂量DVH图比较(见图1)
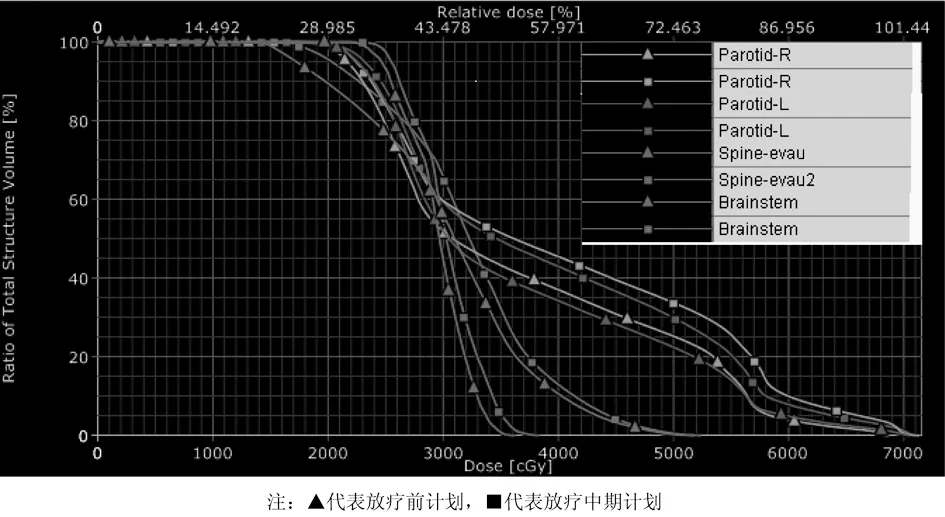
图1 放疗前、中期腮腺、脊髓、脑干剂量DVH比较图
3 讨论
鼻咽癌IMRT中可能影响吸收剂量的因素有摆位误差、正常器官和靶区体积变化、器官运动。头颈部器官运动较小,因此主要影响因素为前两方面。由于放射性黏膜炎、口干等,患者进食受影响,体重下降;此外放疗过程中颈部肿块缩小、腮腺体积缩小、水肿等因素均可引起轮廓变化。对放疗中正常器官和靶体积变化多采用治疗期间多次CT测量轮廓横径和腮腺体积。曹建忠等报道了15例鼻咽癌照射25次后腮腺体积缩小0.13~23.8 cm3,腮腺外界向内侧移动,内界位置变化不大,头部轮廓横径缩小。笔者研究中照射20次后腮腺体积缩小,轮廓横径也缩小,与文献报道相似。靶区、正常器官形状及位置变化对吸收剂量产生影响的研究较少。由于腮腺体积缩小,外界向内侧移动,吸收剂量应该增加。笔者还发现,对鼻咽癌原发灶靶区,若是只有一侧靶区靠近腮腺部分,同侧腮腺要比对侧腮腺体积变化要大,导致吸收剂量也偏高;或者鼻咽部原发灶靶区两侧不对称,且差距明显,则靠近较大靶区一侧者腮腺比对侧腮腺体积变化大。对于脊髓,笔者只勾画了颈一段至颈三段部分作为比较对象,笔者觉得这一段脊髓更有统计学意义,因为这一段受到腮腺体积的变化影响较大,而且这一段体位固定相对较好,摆位重复性较好,颈下段受到摆位影响较大,所以没有勾画。笔者通过图像配准原件还发现,病人或者因为消瘦的原因,通过两次CT图像比较,放疗中期整个头颅不同程度向后移动,有1~2mm的位移,而MLC叶片还是按照第一次CT图像的计划走位,这也可能是脊髓剂量增加的一个原因;再者由于腮腺体积缩小,体表到颈段脊髓的深度减小,这可能是导致脊髓剂量增加的另外一个原因。
[1]曹建忠,罗京伟,徐国镇,等.鼻咽癌调强放疗中解剖及剂量学改变再次计划必要性研究[J].中华放射肿瘤学杂志,2008,17:161-164.
[2] 罗京伟,傅卫华,阎蒂,等.头颈部癌调强放疗过程中腮腺及靶区体积变化的临床分析[J].中华放射肿瘤学杂志,2006,15:129-132.
[3] 张希梅,曹建忠,罗京伟,等.鼻咽癌调强放疗中腮腺体积变化的临床动态研究[J].癌症进展杂志,2009,7:431-435.
[4] Mark SLB,MA J.Challenges in the clinical application of advanced technologies to reduce radiation-associated normal tissue injury.Int J Radiat Oncol Biol Phys,2007,69:4-12.
[5] 卢洁,尹勇,范廷勇,等.鼻咽癌调强放疗中实施同一计划对剂量的影响[J].中华放射医学与防护杂志,2008,28:456-458.
[6]曹建忠,罗京伟.徐国镇,等.鼻咽癌调强放疗中靶区和正常器官变化规律及临床意义探讨[J].中华放射肿瘤学杂志,2007,16:81-85.
2014-04-29
TH774
A
1002-2376(2014)09-0008-03